基于倾向评分匹配的补气润肠法治疗中风后气虚型慢性便秘的队列研究
颜靖文,陆瑞峰,徐春巍,周芬敏,陈珺明
(上海健康医学院附属周浦医院中医科,上海 201318)
近年来我国慢性便秘发病率日益增高,现有流行病学调查显示,我国成年人慢性便秘的发病率为4%~6%[1]。在中风患者中,便秘的发病率更是比普通人升高数倍,有流行病学调查显示,中风后便秘发病率为40%~60%[2],不仅降低了患者的生活质量,还会再次诱发心脑血管事件[3]。中风后便秘多属慢性便秘,病程较长,久病必虚,本课题组长期运用补气润肠综合治疗方法干预中风后气虚型便秘患者,从本论治补气助运,兼以通腑祛粕,临床反馈良好。既往开展了关于补气润肠综合治疗方法的临床横断面研究,但缺乏所针对的纵向评价。为了全面深入评价补气润肠综合疗法,建立数据库,结合倾向评分匹配法,均衡混杂因素,减少变量偏倚[4],选取患者资料进行双向队列研究,探讨补气润肠综合治疗方法在真实世界的评价[5],本课题组以中风后气虚型慢性便秘为研究点,观察生活质量、中医证候症状、免疫功能等相关指标,探讨免疫与证(气虚)、病(便秘)之间循证依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年10月至2020年6月本院中医科、神经内科门诊及住院且随访2个月以上符合中风后气虚型便秘诊断标准的308例患者为研究对象。纳入标准,(1)符合慢性便秘西医诊断标准,便秘诊断标准参照慢性便秘诊断标准参照罗马Ⅲ及中国慢性便秘诊治指南(2013,武汉)[6],即出现下列2个及以上症状:①4次大便中至少1次排便费力;②4次大便中至少1次便质为干硬粪;③4次大便中至少1次排便不尽;④4次大便中至少1次排便有梗阻堵塞感;⑤4次大便中至少1次排便用到手法辅助;⑥1周大便次数小于3次。在确诊以前上述症状出现6个月及以上,且最近3个月症状符合以上诊断标准。(2)符合中风诊断标准:参考脑出血、脑梗死西医诊断标准,并由头颅CT或磁共振成像(MRI)明确诊断。(3)符合中医辨证肺脾气虚证,参照《中医内科病症诊断疗效标准》[7]及中华中医药学会脾胃病分会公布的慢性便秘中医诊疗共识意见(2010,北京)[8],即主症:①大便并不干硬,有便意但伴有排便困难;②用力排便时短气汗出。次症:①排便以后出现乏力;②神疲乏力懒言少语;③舌淡、苔白;④脉弱。主症必要,次症2项及以上则符合诊断。(4)年龄18~80岁。(5)患者知情同意且自愿参加本次研究。排除标准:(1)具有肠道器质性疾病者;(2)具有心、肝、肾、血液系统严重原发疾病;(3)具有精神疾病;(4)过敏体质或对本研究已知药物过敏或对耳穴胶布过敏者。
1.2 方法
1.2.1研究方式
根据随机数字表法将研究对象分为对照组和治疗组。对照组予乳果糖口服液,每次30 mL,每天1次,口服或加水稀释口服。治疗组予补气润肠治疗(黄芪汤加耳穴贴压),处方:黄芪15 g、生白术15 g、枳实15 g、火麻仁15 g、莱菔子15 g(上海健康医学院附属周浦医院中药房提供水煎剂),400 mL,每次1包,早晚各1次,温服;耳穴选穴:主穴为大肠、直肠、皮质下;配穴:肺、脾。将耳穴磁珠贴压在相应耳穴上,按压1 min,局部感觉酸胀热痛为宜,每天按压3次,每次按压1 min,3 d换另一侧耳廓。两组疗程2个月,疗程结束后随访,监测观察指标。
1.2.2观察指标
(1)便秘患者生存质量自评量表中文版(PAC-QOL)[9],包括28个条目,涉及生理、社会心理、担忧、满意度4个维度,根据程度按0、1、2、3、4计分。各维度分别计分,得分越高生活质量越低。(2)中医证候得分,评估治疗后中医证候的改善情况,参照肺脾气虚证辨证标准,评分标准:排便困难、短气汗出、便后乏力、神疲少言、舌淡苔白、脉弱。各症状根据程度分为无、轻、中、重。主症按0、2、4、6计分,次症按0、1、2、3计分。舌脉分为正常和非正常两级,在主症按0、2计分,在次症按0、1计分,本研究中舌脉在次症,故按0、1计分。计算总计分。(3)免疫测评,即免疫球蛋白IgA、IgG、IgM水平。两组分别在治疗前后空腹抽取5 mL静脉血,送检验科检测。
1.3 统计学处理

2 结 果
2.1 两组治疗前协变量水平比较
两组匹配前年龄、病程比较,差异有统计学意义(P<0.05)。两组匹配后比较,差异无统计学意义(P>0.05),见表1。
2.2 两组治疗后免疫球蛋白水平比较
与对照组比较,治疗组匹配前、后IgG水平均升高,差异有统计学意义(P<0.05),见表2。
2.3 两组治疗后生存质量得分比较
与对照组比较,治疗组匹配前、后生存质量4个维度得分及总分均降低,差异有统计学意义(P<0.05),见表3。
2.4 两组治疗后中医证候得分比较
与对照组比较,治疗组匹配前、后短气汗出、便后乏力、神疲少言3个维度得分均降低,差异有统计学意义(P<0.05),见表4。
2.5 免疫球蛋白与中医证候得分的相关性分析
倾向评分匹配前IgM与中医证候得分呈负相关,|r|>0.3~<0.5,为低度相关(P<0.05);倾向评分匹配后IgG、IgM与中医证候得分呈负相关,|r|>0.3~<0.5,为低度相关(P<0.05),见表5、6。

表1 两组治疗前协变量水平比较
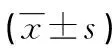
表2 两组治疗后免疫球蛋白水平比较
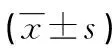
表3 两组治疗后生存质量得分比较
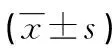
表4 两组治疗后中医证候得分比较

表5 倾向评分匹配前免疫球蛋白与中医证候得分的相关性分析

表6 倾向评分匹配后免疫球蛋白与中医证候得分的相关性分析
3 讨 论
中风后患者正气亏虚、气运乏力,以致大肠传导失司,临床尤以肺脾气虚多见,脾主运化,胃主收纳,脾升清而胃降浊,一升一降之间,将水谷精微输送全身,将糟粕下传肠道,朱丹溪《局方发挥》曰“脾土之阴受伤,传输之官失职”[10]。肺主一身之气,并与大肠相表里,肺气宣发肃降,又在一升一降之间,帮助大肠传化糟粕,唐容川《血证论》曰“肺气不降则便结”[11]。通降失常,可导致气虚型慢性便秘发生。
针对气虚型慢性便秘,施以补气润肠综合治疗方法,标本兼治,内服中药汤剂——黄芪汤,化裁于《太平惠民和剂局方》,书中记载,其对于年老之人的虚秘有奇效[12],方中黄芪为补气健脾益肺之要药,白术健脾益气的同时,生用具有润肠通便之效[13],与枳实配伍,最早见于《金匮要略》中枳术汤,行气消痞而不伤阴,两者相合,健脾益气生津通便[14],火麻仁体润多脂,可濡养肠道而通便,莱菔子降气通便而不伤阴[15],全方消补兼施,标本兼治,共奏补气通便之功。外用耳穴贴压,充分发挥中医外治法的优势,以润物细无声的方式影响脏腑生理病理的变化[16]。现代医学研究已证实,刺激耳穴可以影响末梢神经网络,调节自主神经功能,从而达到治疗的效果[17]。针对气虚型便秘患者选取主穴——大肠穴、直肠穴,具有加强肠道蠕动的功效,皮质下穴,能刺激自主神经的兴奋性,促进排便反射[18]。配穴——脾穴补气健脾,胃穴和胃降逆。主穴配穴标本兼治,补气通便。
中医对于免疫的认知由来已久,治未病理论就是免疫观念的体现。《素问》有云:“正气存内,邪不可干”,正气正是人体防御外邪的基础。气虚型慢性便秘,肺脾气虚多见,其有一部分功能与免疫相重合,现代有学者就从《脾胃论》着手,探讨了脾胃与非特异性免疫之间的相关性[19],也有学者从实验研究和临床研究角度,阐述了肺气证的免疫学研究进展[20],无论从理论基础还是科学研究,都是可以找到肺脾与免疫的关联性。就便秘而言,其与免疫的关系可能是通过肠道菌群相联系的,因便秘患者往往存在肠道菌群的减少,而正常的肠道菌群对维持肠内上皮细胞和微生物间的动态平衡、调控黏膜免疫反应,具有重要作用[21]。
本研究结果显示,与对照组比较,治疗组在症状短气汗出、便后乏力、神疲少言上改善明显,在症状排便困难、舌淡苔白、脉弱上差别不大,提示补气润肠综合疗法对于慢性便秘患者的伴随症状有改善作用,但在部分伴随症状及舌脉象上无明显改善,这可能与随访时间较短有关,短期内肺脾气虚慢性便秘患者的舌脉象改变不大,这需要后期进一步随访及观察。此外,本研究发现治疗组与对照组比较,生存质量4个维度得分降低明显,提示补气润肠综合疗法对于慢性便秘的生活质量改善优势明显。
本研究结果显示治疗组治疗后IgG水平有所升高,对照组IgG有所降低。IgG在脾脏和淋巴结中合成,占有免疫球蛋白总量的75%,血清中半衰期长,通过IgG的变化能较大程度上反映补气润肠综合疗法对于慢性便秘患者免疫干预上的正向作用。此外,本研究将气虚型慢性便秘患者的中医证候得分与免疫球蛋白进行相关性分析,结果显示IgG、IgM与中医证候得分呈低度负相关,说明气虚型患者中医证候改善,则免疫功能相应提高,反之,免疫功能受损,则中医证候越明显。
从研究结果可见,补气润肠综合治疗方案,能有效改善便秘患者的排便困难症状,对于患者特有的气虚表现也能较大程度地改善,从而扩充了治疗维度。在生活质量提升方面,该方案可从生理、心理、担忧多方面改善,进一步提高了患者的治疗满意度。在免疫调节上,补气润肠综合治疗方案有其正向调节作用,这对后期进一步研究补气润肠综合方案的长远作用,降低便秘的复发率有一定的指导意义。补气润肠综合疗法充分体现中医药干预慢性便秘的优势,从多方面提高患者生活质量。对气虚型慢性便秘患者的免疫调节也有一定作用,且可证病证(气虚型便秘)与免疫调节之间存在联系。
综上所述,中医药治疗慢性便秘多采用辨证论治,实施诊疗个体化,临床效果良好。但针对其疗效及相关研究,多以横断面研究、随机对照研究为主,缺乏真实世界的评价,本课题组运用倾向评分匹配及队列研究,在真实世界评价补气润肠综合疗法,具有一定的参考价值,后期还需做好患者随访,并纳入更多相关监测指标,以期进一步改善治疗方案,指导临床运用。

