肠内营养支持结合个性化营养护理对原发性脑出血患者病情康复效果的影响
王英华
济宁市中医院神经内科,山东济宁 272100
大脑中的血管在非外伤因素下破裂后, 血液从破裂处流出进入到脑室或脑实质,则会发生脑出血。 原发性脑出血的发生与中心脑血管疾病因素有关, 临床以高血压脑出血及颅内动脉瘤出血最为常见。 相关疾病可导致脑内小动脉发生病理性改变, 长期劳累或情绪波动引起血压突然升高, 病变小血管及动脉瘤破裂则会引发该病[1]。 临床实践发现,原发性脑出血患者发病过程中处于高代谢水平,且由于吞咽功能受影响,患者无法通过正常途径补充营养, 而营养不良又会降低机体抵抗力,增加更严重的并发症发生的风险,不利于患者尽快恢复健康, 严重情况下还会对患者生命安全造成威胁[2]。 为此,有必要展开有效的营养干预措施以降低相关风险,实现预后的改善。 肠内营养支持对吞咽功能障碍患者有着非常重要的意义, 目前临床关于相关方面的研究也相对较多。 但实践表明,肠内营养支持也会改变胃肠环境,引起相关并发症出现。 为此,有必要采取有效的干预手段以预防相关意外情况发生, 为患者尽快恢复做出保障。现将2019 年1 月—2020 年7 月医院收治的94 例原发性脑出血患者作为研究对象,探究分析了肠内营养支持与个性化营养护理的应用效果。 现报道如下。
1 资料与方法
1.1 一般资料
采取随机数表法将方便选取的该院收治的94 例原发性脑出血患者分为对照组、研究组,各47 例。 对照组男 24 例、女 23 例;年龄 48~81 岁,平均(64.53±4.22)岁。 研究组男 23 例、 女 24 例; 年龄 47~82 岁, 平均(64.47±4.18)岁。 两组一般资料对比,差异无统计学意义(P>0.05)。具有可比性。纳入标准:符合原发性脑出血诊断标准; 经治疗后生命体征稳定且无肠内营养禁忌证;对该次研究知情且主动签署同意书。 排除标准:存在既往脑出血、脑部手术史患者;临床资料不全患者;存在严重胃肠道疾病会对相关指标造成营养患者。 研究已经过医院伦理委员会批准。
1.2 方法
两组患者均给予神经内科药物治疗, 对照组患者使用常规护理干预及肠内营养支持, 肠内营养支持方法为: 给予患者鼻饲内营养支持, 肠内营养制剂为瑞能、百普利等,将肠内营养液温度控制在39~40℃,依据患者营养状况进行支持方案调整。
研究组在对照组基础上结合个性化营养护理,具体如下:①收集患者信息资料,包括病情、身高、体质量及血液营养指标等, 由医师及专科护士评估患者身体状况, 随后由营养师依据患者情况制定针对性的营养支持方案,并在后期依据患者恢复状况进行适当调整,以期改善患者营养状况。 ②向患者讲述营养不良的危害及可能诱发的并发症, 同时说明肠内营养支持治疗的目的、内容及方法,耐心解答患者疑惑,提升其依从性。 由于病情的危急与严重,多数患者会产生恐惧、焦虑等不良情绪,这会对其依从性造成影响。 为促使患者配合治疗,确保营养支持方案的顺利实施,护理人员也要注重患者情绪的安抚。 表达出对患者的理解和支持,以友善的态度给予患者更多的帮助, 尽可能满足其合理需求,让患者保持健康心态。 同时向患者讲述部分恢复良好的案例,提升患者治疗信心。 ③在鼻饲前检查胃管情况, 确保其在胃内适宜位置。 营养液由乳清蛋白粉、匀浆粉、脂肪粉、盐、麦芽糊精等构成,每天应给予患者2 g/kg 的蛋白质,维持氮平衡。 营养液中也含有适当的益生菌及谷氨酰胺以保护患者肠粘膜功能, 预防腹泻情况出现。 鼻饲过程中,依据患者情况调整鼻饲速度,控制营养液温度,避免高温烫伤或温度较低引发腹泻。 严格依照相关规定展开操作,避免空气进入胃内。每次鼻饲完成后,将患者床头调高一定角度,避免胃内容物反流。 做好患者口腔护理,鼻饲完后漱口,防止口臭及感染。 在进行相关操作时保持动作轻柔,避免损伤患者胃部粘膜。 随时了解患者呼吸道及消化道情况,避免发生呛咳情况。 ④密切关注患者体力、面色等体表营养体征, 对患者营养情况进行评估并进行营养支持方案调整,确保患者能获得充足的营养物质及能量。
1.3 观察指标
①营养指标,包括白蛋白(ALB)及血红蛋白(Hb),前者采取BCG 法测定,后者采取比色法测定。②神经功能,采取格拉斯哥昏迷评分(GCS)及神经功能缺损评分(NIHSS)评分反应,前者从睁眼反应、语言反应及肢体运动3 方面进行评估,满分为15 分,昏迷指数越低,患者昏迷程度越严重;后者包括11 项评估项目,评分为0~42 分, 分值越高表明神经功能受损越严重。 ③并发症,包括肺部感染、消化道出血及腹泻等并发症。 ④护理满意度, 将自制的满意度调查问卷发放给患者以了解其满意度,90 分及以上表示非常满意;75~89 分表示满意;75 分以下为不满意。 护理满意度=(非常满意例数+满意例数)/总例数×100.00%。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析,计量资料的表达方式为(),组间差异比较采用t检验,计数资料的表达方式为[n(%)],组间差异比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者营养指标比较
两组干预前ALB 及Hb 水平比较差异无统计学意义(P>0.05);干预后,与对照组比,研究组 ALB 及 Hb 水平均更高,差异有统计学意义(P<0.05)。 见表 1。
表1 两组患者营养指标比较[(),g/L]
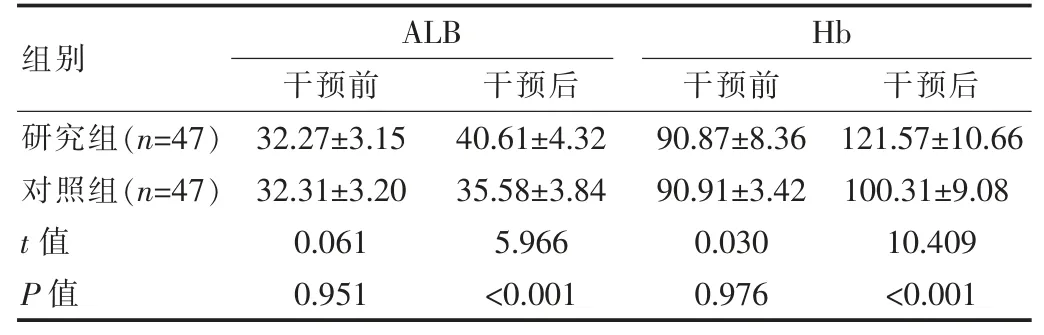
表1 两组患者营养指标比较[(),g/L]
组别ALB干预前 干预后Hb干预前 干预后研究组(n=47)对照组(n=47)t 值P 值32.27±3.15 32.31±3.20 0.061 0.951 40.61±4.32 35.58±3.84 5.966<0.001 90.87±8.36 90.91±3.42 0.030 0.976 121.57±10.66 100.31±9.08 10.409<0.001
2.2 两组患者神经功能比较
两组干预前GCS 及NIHSS 评分比较差异无统计学意义(P>0.05);干预后,与对照组比,研究组 GCS 评分更高,NIHSS 评分更低,差异有统计学意义(P<0.05)。见表2。
表2 两组患者神经功能比较[(),分]

表2 两组患者神经功能比较[(),分]
组别GCS干预前 干预后NIHSS干预前 干预后研究组(n=47)对照组(n=47)t 值P 值5.94±3.19 5.89±3.22 0.076 0.940 12.57±2.64 8.11±1.79 9.586<0.001 18.85±2.61 18.94±2.56 0.169 0.866 7.14±0.97 11.86±1.52 17.946<0.001
2.3 两组并发症发生率比较
与对照组比,研究组并发症发生率更低,差异有统计学意义(P<0.05)。 见表 3。
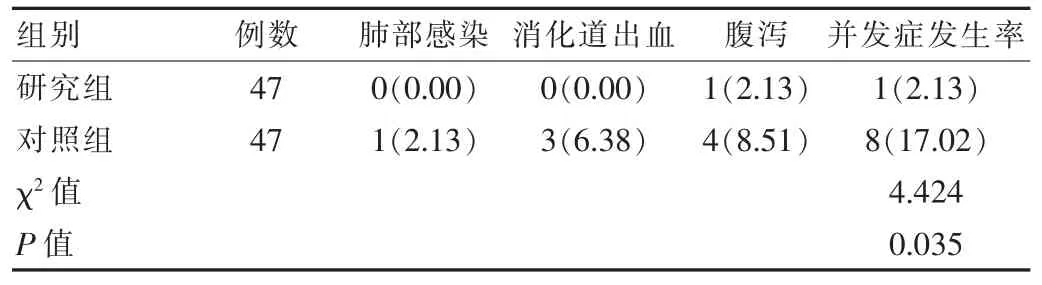
表3 两组患者并发症发生率比较[n(%)]
2.4 两组患者护理满意度比较
与对照组比,研究组护理满意度更高,差异有统计学意义(P<0.05)。 见表 4。

表4 两组患者护理满意度比较[n(%)]
3 讨论
多数的原发性脑出血患者都伴有高血压, 血压长期偏高可导致脑动脉出现玻璃样变形, 血管内膜与内弹力层之间形成无结构物质可导致弹力降低, 脆性增加。 在血压冲击下,局部动脉张力下降会促进微小动脉瘤的形成,当血压骤升时,动脉瘤很容易破裂诱发脑出血。 由于脑内动脉壁较为薄弱,且存在无外弹力层及中层肌细胞和外膜结缔组织少的特点, 故出血往往多于其他内脏出血。 作为一种非外伤性脑出血,原发性脑出血可占到所有急性脑血管病的20%~30%, 其多发生于大脑半球,也存在一定概率出现在脑干及小脑[3]。 患者一般无前驱症状,一旦发病,相关症状会在数小时乃至数分钟达到高峰。 发生在基底节区的出血,壳核出血患者在较少出血量情况下会出现运动及感觉障碍, 出血量较大时很快会陷入昏迷; 丘脑出血患者通常会出现偏瘫、失语及精神障碍等临床表现;尾状核头出血一般较为少见,患者会出现头痛、呕吐等表现。 发生在脑叶的出血,额叶出血患者会存在前额痛、呕吐及癫痫发作等表现;顶叶出血患者虽然偏瘫出血症状较轻,但患者会存在较严重的偏瘫感觉障碍; 颞叶出血患者较多见对侧中枢性舌、面瘫及上肢为主的瘫痪;枕叶出血患者会出现对侧同向性偏盲及黄斑回避现象[4]。 由于原发性脑出血多由高血压合并脑动脉硬化、畸形等原因引起,故其无法真正治愈,但对于病情不严重的患者,可获得相对良好的预后。
在原发性脑出血患者治疗中, 肠内营养支持是必不可少的。 其可为患者提供所需的营养物质及热量,避免营养不良情况发生, 促使患者免疫功能保持在一定水平,从而减少相关并发症出现。 多数原发性脑出血患者会出现吞咽障碍,无法经口进食[5]。 因此临床会通过鼻饲进行常规营养支持, 该进食方式可消除患者因吞咽障碍无法补充营养的负面影响, 帮助患者维持体内代谢、营养及体质量。 但其需在患者食道内留置胃管,这可改变其正常消化道生理环境, 食道末端括约肌关闭不严可导致胃内容物反流,这可引起呛咳、呼吸困难等不良反应发生, 一旦引发吸入性肺炎还可能导致患者病情加重,威胁到患者生命安全[6]。 鉴于此,有必要在肠内营养支持期间采取相关干预, 最大化发挥该治疗法临床价值,消除其负面影响。 个性化营养护理要求临床医师及营养师依据患者情况制定科学的营养支持方案, 在充分考虑患者实际情况下可预防鼻饲喂养可能引发的不良反应及并发症, 改善患者营养状况的同时降低其身体负担[7]。 同时护理人员会展开相关教育以帮助患者认识到营养支持的重要性,与此同时,必要的心理干预也是极其重要的, 其可帮助患者缓解疾病及鼻饲带来的身心不适,促使患者以健康心态面对治疗,表现出更高的依从性[8-9]。在实际操作时,护理人员应保持动作轻柔,避免损伤患者消化道粘膜。同时要控制营养液温度、流速等,在给予患者营养支持的同时减少并发症发生,减轻患者机体不适,这对患者病情康复有着非常重要的意义[10-15]。 肠内营养支持与个性化的营养护理相结合,不仅能为患者提供全面的营养支持,还不会引发代谢不良反应,这可有效促进患者机体功能恢复,从而达到缩短患者住院时间,优化患者医疗体验的目的[16]。
该次研究中, 研究组采取肠内营养支持结合个性化营养护理后,ALB、Hb 水平为(40.61±4.32)、(121.57±10.66)g/L,高于对照组(35.58±3.84)、(100.31±9.08)g/L(P<0.05),提示该方案可更好的改善患者营养水平。 在认知功能方面, 研究组 GCS 评分为 (12.57±2.64) 分,NIHSS 评分为(7.14±0.97)分,优于对照组(8.11±1.79)分、(11.86±1.52)分(P<0.05),提示肠内营养支持结合个性化营养护理可改善患者神经功能缺损情况, 这可促进患者尽快恢复。 在龙艳等[17]研究中,对150 例原发性脑出血患者分别实施肠内营养支持结合常规护理和肠内营养支持结合个性化营养护理后, 观察组ALB、HL水平为(38.65±3.78)、(114.89±8.76)g/L,高于对照组(35.59±3.73)、(102.64±8.61)g/L(P<0.05)。 观察组 GCS 评分为(13.62±1.73)分,高于对照组(9.69±1.36)分,NIHSS 评分为(7.82±1.21)分,低于对照组(10.24±1.35)分(P<0.05),与该次研究结论一致, 进一步说明肠内营养支持结合个性化营养护理可提升患者营养水平, 促进患者神经功能恢复。 该研究中, 研究组并发症发生率为2.13%(1/47),低于对照组 17.02%(8/47)(P<0.05),提示肠内营养支持结合个性化营养护理可预防相关并发症出现。 在徐增等[18]研究中,对84 例重症脑出血患者分别采取常规肠内营养护理及匀浆营养护理后, 观察组并发症发生率为 2.38%(1/42), 低于对照组 16.67%(7/42)(P<0.05), 说明常规的常规的肠内营养支持不足以达到降低并发症的效果, 其研究中指出匀浆饮食是依据患者实际情况制成,符合个性化营养支持内容,故从侧面对该次研究结果进行了证明。 该研究在护理满意度方面,研究组护理满意度为 98.87%(46/47), 高于对照组80.85%(38/47)(P<0.05), 提示该护理方案可提升患者护理满意度。
综上所述, 对原发性脑出血患者采取肠内营养支持结合个性化营养护理可改善其营养状况, 促使患者神经功能恢复,预防相关并发症发生,患者也会产生较高满意度。

