炙甘草汤加减联合依那普利治疗慢性阻塞性肺疾病合并心力衰竭疗效研究
张阳阳,孙 琮,杨兴嫕,王 芳,胡小玉,刘伟男,王士汉
(六安市中医院肺病科,安徽 六安 237006)
慢性阻塞性肺疾病(Chronic obstructive pulmonary disease,COPD)主要症状为持续性呼吸困难,其发病率有逐年增加的趋势,且发病率与年龄呈正相关[1]。心力衰竭(Heart failure,HF)是各种心脏结构和或功能异常引起的一系列综合征,是各类心脏病的终末阶段,对人类生命健康造成严重危害[2-3]。依那普利是一种血管紧张素转换酶抑制剂(Angiotensin converting enzyme inhibitors,ACEI),通过降低肺毛细血管楔压和外周血管阻力减轻HF患者心脏负荷,进而改善心功能,延缓HF进展[4]。中医学中并无COPD病名,其临床表现与“内伤咳嗽”“喘证”“肺胀”“支饮”等类似,正虚、痰瘀、气机失调则是主要病理因素[5]。中医学认为HF的病机为本虚标实、虚实夹杂[6]。炙甘草汤具有养心气、通心脉、益气血等功效,对心血管系统疾病疗效较佳[7]。本研究主要探讨炙甘草汤加减联合依那普利治疗COPD合并HF疗效及对血清肌酸激酶同工酶(Creatine kinase isoenzyme,CK-MB)、乳酸脱氢酶(Lactate dehydrogenase,LDH)、脑钠肽(Brain natriuretic peptide,BNP)和肌钙蛋白Ⅰ(Cardiac troponin Ⅰ,cTnI)水平的影响。
1 资料与方法
1.1 一般资料 选取2018年12月至2020年8月于我院肺病科就诊的73例COPD合并HF患者为研究对象。采用随机数字表法将患者分为对照组36例和中药组37例。中药组:男21例,女16例;平均年龄(71.29±6.74)岁;平均肺动脉压(5.03±1.36)kPa;心功能分级中Ⅱ级12例、Ⅲ级20例、Ⅳ级5例。对照组:男22例,女14例;平均年龄(71.78±6.35)岁;平均肺动脉压(5.11±1.45)kPa;心功能分级中Ⅱ级11例、Ⅲ级19例、Ⅳ级6例。两组患者一般资料比较,差异无统计学意义(均P>0.05),具有可比性。西医诊断标准:参照《慢性阻塞性肺疾病诊治指南》制定COPD诊断标准[8];参照2016年欧洲心脏病协会心力衰竭指南[9]制定HF诊断标准。中医诊断标准:参照《中医内科学症状术语规范化研究》[10]和《中药新药临床研究指导原则》[11]制定肺胀诊断标准。病例纳入标准:同时符合上述西医、中医诊断标准,明确诊断为COPD合并HF;病情处于稳定期;心功能分级为Ⅱ-Ⅳ级;年龄18~80岁。排除标准:合并脑、肝、肾、消化、内分泌等严重原发性疾病者;合并有肺结核、哮喘、支气管扩张等其他肺部疾病者;合并精神类疾病难以配合治疗者;妊娠或哺乳期妇女;合并心源性休克、梗阻型心肌病、缩窄性心包炎、进行性心肌梗死等严重心血管疾病者;过敏体质或对本研究所涉及药物过敏者。患者自愿签署知情同意书,且本研究内容经我院医学伦理委员会批准。
1.2 治疗方法 两组患者均给予常规治疗,包括止咳化痰、低流量吸氧、扩血管解痉、利尿抗感染、纠正电解质紊乱及酸碱平衡等。
1.2.1 对照组:给予依那普利(国药准字H32026567,规格10 mg)口服,起始剂量为2.5 mg,1次/d,若无不良反应如症状性低血压,逐渐增加剂量至10 mg维持治疗,共治疗12周。
1.2.2 中药组:在对照组基础上联合炙甘草汤加减进行治疗。药物组成:炙甘草30 g,麦冬、人参、熟地、桂枝、北沙参各15 g,阿胶(烊化)、火麻仁、大枣、干姜各9 g。随症加减:瘀滞、痰浊重者加水蛭、胆南星各12 g;胸痛明显、舌质紫暗或瘀斑者加丹参15 g、红花10 g;有心烦失眠、记忆力减退、出汗等症状者加用夜交藤、五味子、浮小麦各15 g;恶寒怕冷、脉迟缓者加用麻黄9 g、制附子10 g;心悸不宁、善惊易恐加用珍珠母10 g;纳呆、腹胀、便溏者加用薏苡仁15 g。冷水煎煮,收汁300 ml,分早晚2次温服,1剂/d,4周为1个疗程,共服用3个疗程。
1.3 观察指标 中医证候积分:参照《中药新药临床研究指导原则》[11]制定COPD合并HF症状分级评分标准,采用4级评分法,分数越高表明病情越严重。心功能相关指标:检测两组患者心功能相关指标左心室射血分数(Left ventricular ejection fractions,LVEF)、每搏输出量(Stroke volume,SV)。肺功能相关指标:检测两组患者肺功能相关指标,包括第1 秒用力呼气容积(Forced expiratory volume in one second,FEV1)、最大峰值呼气流速(Peak expiratory flow,PEF)、第1 秒用力呼气容积与用力肺活量比值(FEV1/FVC)。血清生化指标:检测肌酸激酶同工酶(Creatine kinase isoenzymes,CK-MB)、乳酸脱氢酶(Lactate dehydrogenase,LDH)和肌钙蛋白Ⅰ(Cardiac troponin Ⅰ,cTnI)水平;采用酶联免疫法检测脑钠肽(Brain natriuretic peptide,BNP)水平。安全性评价:治疗过程中监测患者基本体征,并于治疗前后检查患者血常规、尿常规和肝肾功能。
1.4 疗效标准 参照《中药新药临床研究指导原则》及中医证候积分减分率制定疗效标准。证候积分减分率=[(治疗前总积分-治疗后总积分)/治疗前总积分]×100%。显效:治疗后患者临床症状体征消失或基本消失,心功能改善2级及以上,且证候积分减分率≥70%。有效:治疗后患者临床症状体征好转,心功能改善1级但不及2级,且30%≤证候积分减分率<70%。无效:治疗后患者临床症状体征无改善甚至加重,心功能改善不足1级或HF加重,且证候积分减分率<30%。总有效率=显效率+有效率。
2 结 果
2.1 两组患者临床疗效比较 中药组患者总有效率为86.49%,对照组为63.89%,两组比较差异有统计学意义(P<0.05),见表1。

表1 两组患者临床疗效比较[例(%)]
2.2 两组患者治疗前后中医证候积分比较 见表2。治疗后,两组患者各项证候积分及总分均较治疗前降低,差异有统计学意义(P<0.05)。组间比较,中药组证候积分各项评分均低于对照组,差异有统计学意义 (P<0.05)。
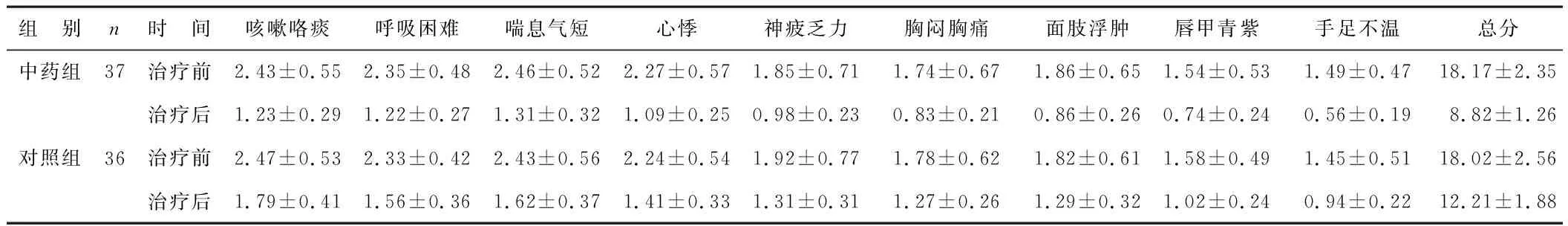
表2 两组患者治疗前后中医证候积分比较(分)
2.3 两组患者治疗前后心肺功能指标比较 见表3。治疗后,两组患者LVEF、SV、FEV1、PEF及FEV1/FVC均较治疗前升高,差异有统计学意义(P<0.05)。组间比较,中药组各项指标均高于对照组,差异有统计学意义(P<0.05)。
表3 两组患者治疗前后心肺功能指标比较
2.4 两组患者治疗前后血清生化指标比较 见表4。治疗后,两组患者CK-MB、LDH、BNP和cTnI水平均较治疗前降低(P<0.05)。组间比较,中药组各项生化指标均低于对照组,差异有统计学意义(P<0.05)。
表4 两组患者治疗前后血清生化指标比较
2.5 两组不良反应比较 两组患者治疗过程中均未发生过敏、心动过缓、低血压等不良反应。
3 讨 论
COPD和HF二者病因复杂,临床症状和体征有相似之处又各具特点,COPD与HF互为影响,若针对单一疾病进行治疗则效果较差,需联合治疗以延缓COPD进展[12-13]。研究表明,ACEI可改善HF患者临床症状,降低住院和死亡风险[14]。本研究在依那普利基础上联合炙甘草汤加减治疗COPD合并HF,提示中药组临床疗效、心肺功能改善程度、血清生化指标均优于对照组。患者病久体虚,为微寒所伤引发咳嗽,嗽则气还于肺间则肺胀,肺胀则气逆,而肺本虚,气为不足,复为邪所乘,使壅痞宣畅无能,是以咳逆短气也;肺主气司呼吸,若肺气有余喘咳上气,而邪乘于肺令肺胀,则肺管不利、气道涩,是以气上喘逆、鸣息不通也[15]。痰饮是肺胀的主要致病因素之一,痰瘀互阻、气机失调是为肺胀发生发展的主要病机[16]。《医述》言:“心主脉,爪甲不华……则心力衰竭矣”,多数医家认为HF病位在心,与肺、脾、肾亦密切相关,气虚不足,则推动血行不利,血行瘀滞,日久发展为阳虚水停,如此反复使HF病情复杂缠绵[17]。故治疗二者需以利水行气、活血化瘀为基本原则。炙甘草汤由炙甘草、麦冬、人参、熟地、桂枝、北沙参、阿胶(烊化)、火麻仁、大枣、干姜组成,方中炙甘草可气血双补,为复脉、调节心率之要药;人参则大补元气,具有补益脾肺、生津安神之效,二者刚柔相济、阴阳两调共为君药,可达补血养阴、通阳行血以治气虚。麦冬有养阴生津、润肺清心之效,与人参配伍可补益心气,乃气血双补之品;熟地甘温质润,具有补血养阴、填精益髓之效,为养血补虚要药,对心血虚所致心悸、眩晕、怔忡等均有治疗作用;北沙参味甘甜,为常用滋阴药物,有养阴清肺、祛痰止咳之效,可治一切阴虚火炎、逆气不降、清气不升等症;上述三组药物共为臣药,可达滋心阴养心血、清肺止咳之效。阿胶滋阴补血效果较佳,亦可润肺止血;火麻仁具有补中益气、润肠通便之效,能治水肿、利小便、疏通血脉;大枣有养血安神、补中益气之效,为治心失充养、心神无主之要药,配炙甘草可益脾助化源、滋养营血;上述三组药物共为佐药达滋阴润肺、益气安神之效。桂枝味辛性温,可温通经脉、助阳化气,可治痰饮证、水肿、小便不利等症;干姜可解表散寒、温肺止咳,配大枣可补益脾胃,与桂枝同用为使药滋而不腻,可解表散寒、通血脉,使心悸得宁。瘀滞、痰浊重者加用水蛭、胆南星可破瘀血、清热化痰;胸痛明显、舌质紫暗或有瘀斑者加用丹参、红花可活血散瘀、镇静止痛;有心烦失眠、记忆力减退、出汗等症状者加用夜交藤、五味子、浮小麦可养心安神、益气除热止汗;恶寒怕冷、脉迟缓者加用麻黄、附子可发汗解表、增强心肌收缩力;心悸不宁、善惊易恐者加用珍珠母、朱砂可镇惊安神、清心镇惊;纳呆腹胀、便溏者加用薏苡仁可健脾渗湿,除痹止泻。以上诸药配伍,共奏益气滋阴、清肺止咳、消瘀理气之效,兼具补而不滞、行气导滞、理气镇痛等特点,使气阴并补、脉道通利,气血得以濡养心肺。
CK-MB、LDH和cTnI是心肌损伤的重要标志物,可有效反映心肌损伤程度[18]。BNP具有扩张血管、抗醛固酮、利钠、利尿等作用,当心肌受损时,其合成和分泌增加,常用于心血管疾病的临床检测,可反映病情进展和治疗效果[19]。现代药理学研究表明,炙甘草的有效成分黄酮对缺血心肌有保护作用[20];麦冬主要成分中的皂苷可减少血管紧张素Ⅱ的生成,阻止心肌进一步肥厚或紧张;人参的主要成分人参皂苷不仅可增强抗氧化酶的活性,还可促进微血管的形成和再生,从而达到保护心肌、促使心功能恢复的作用;熟地黄的化学成分梓醇可降低过氧亚硝酸盐的形成,减轻氧化应激反应对心脏造成的损害,同时对早期血管内皮损伤有保护作用[21]。本文中药组患者CK-MB、LDH、BNP和cTnI水平均较对照组改善,说明联合用药可减轻COPD合并HF患者心肌损伤程度,有助于改善心功能。
综上所述,炙甘草汤加减联合依那普利治疗COPD合并HF患者,临床疗效较好,可改善患者中医证候和血清CK-MB、APN和cTnI水平,以及心肌损伤和肺功能。

