失代偿期肝硬化并发败血症患者外周血白细胞VCS参数变化及其临床价值分析
武 琼,孙 洋,刘 娜,张 锦
肝硬化是我国最常见的消化系统疾病之一,年发病率约为17/10万人。当疾病进展至失代偿期肝硬化阶段时,出现自发性细菌性腹膜炎(SBP)、肺部感染和败血症的风险明显增加[1-3]。研究显示,失代偿期肝硬化并发败血症患者病死率可增加4倍以上[4],对其进行早期诊断和病情评估对于改善预后具有重要的意义。目前,临床上应用模型评分和血生化指标对肝硬化患者病情进行判断,但由于失代偿期肝硬化患者存在脾功能亢进或并发上消化道出血和肝性脑病等因素的影响,降低了这些指标判断的准确性。因此,需开发更多的生物标志物进行联合诊断,以提高对病情判断的效能[5,6]。有学者报道,白细胞体积(volume, V)、电导率(conductivity, C)和散射(scattering, C)参数,对于败血症的诊断和治疗效果评估具有一定的临床应用价值[7]。我们应用白细胞VCS参数评估了失代偿期肝硬化并发脓毒症患者的病情,现报道如下。
1 资料与方法
1.1 一般资料 2017年6月~2020年6月我院诊治的失代偿期乙型肝炎肝硬化患者130例,男性71例,女性59例;年龄为35~72岁,平均年龄为(50.18±7.22)岁。失代偿期肝硬化的诊断参照2018年欧洲肝病协会(EASL)制定的标准[8],脓毒症的诊断参照国际败血症会议制定的Sepsis 3.0标准[9]。本研究纳入发生败血症患者39例,普通感染46例(肺部感染15例,腹腔感染23例,尿路感染8例)和未感染者45例。排除标准:①合并恶性肿瘤;②存在其它严重的肝外疾病;③近期有应用免疫抑制性药物。本研究纳入患者签署知情同意书,本研究经我院医学伦理委员会审核通过。
1.2 实验室检查 无菌抽取肘静脉血2 mL,加入乙二胺四乙酸抗凝管中,使用美国贝克曼公司生产的COULTER LH 750/LH 755全自动血液分析仪和其配套试剂检测外周血白细胞(中性粒细胞、单核细胞和淋巴细胞)的VCS参数,包括中性粒细胞平均体积(mean neutrophil volume,MNV)、中性粒细胞平均电导率(mean neutrophil conductivity,MNC)、中性粒细胞平均散射率(mean neutrophil scattering,MNS),单核细胞平均体积(mean monocyte volume,MMV)、单核细胞平均电导率(mean monocyte conductivity,MMC)、单核细胞平均散射率(mean monocyte scattering,MMS),淋巴细胞平均体积(mean lymphocyte volume,MLV)、淋巴细胞平均电导率(mean lymphocyte conductivity,MLC)和淋巴细胞平均散射率(mean lymphocyte scattering,MLS);使用美国BD公司生产的BACTEC FX血培养仪、血培养瓶及其配套试剂进行血培养。
1.3 资料收集 入组时,记录急性生理与慢性健康评分(acute physiology and chronic health evaluation II,APACHE II)和败血症相关的序贯器官衰竭评分(sepsis-related organ failure assessment,SOFA)评分。
2 结果
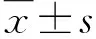
2.1 三组中性粒细胞VCS参数比较 败血症组中性粒细胞MNV和MNC水平显著高于普通感染组或未感染组,普通感染组中性粒细胞MNV水平显著高于未感染组,差异具有统计学意义(P<0.05,表1)。
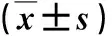
表1 三组评分和中性粒细胞VCS参数比较
2.2 三组单核细胞VCS参数比较 败血症组单核细胞MMV水平显著高于普通感染组或未感染组,普通感染组MMV水平显著高于未感染组,差异具有统计学意义(P<0.05,表2)。
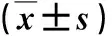
表2 三组单核细胞VCS参数比较
2.3 三组淋巴细胞VCS参数比较 败血症组淋巴细胞MLV水平显著高于普通感染组或未感染组,普通感染组淋巴粒细胞MLV水平显著高于未感染组,差异具有统计学意义(P<0.05,表3)。
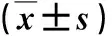
表3 三组淋巴细胞VCS参数比较
2.4 各参数及APACHE II和SOFA对败血症的诊断效能 ROC分析结果显示,MNV、MMV、MLV、APACHE II和SOFA各单指标诊断失代偿期肝硬化患者发生败血症都具有一定的效能,而各指标联合诊断的效能最高(P<0.05,表4、图1)。

表4 各指标诊断败血症的效能(%)

图1 肝硬化患者并发败血症的ROC曲线分析
3 讨论
研究发现肝硬化患者平均感染发生率为20%~60%,当病情发展至失代偿期肝硬化时,发生感染的风险进一步增加,导致败血症等的发生,严重影响预后[10-12]。既往国内学者已经对失代偿期肝硬化感染分布的特点进行了调查。失代偿期肝硬化患者感染部位以腹腔感染和消化道感染多见,肺部感染也不少见。在感染病原菌方面,以革兰阴性菌居多,其中大肠埃希菌和表皮葡萄球菌是检出率较高的病原菌[13]。进一步分析发现年龄较大、住院时间较长、存在侵入性操作、合并存在较多并发症、有预防性应用抗菌药物史和肝功能Child C级等是患者发生医院感染的危险因素。临床可进行针对性预防,并在发生感染后及时给予处理[14,15]。
在免疫稳态环境中,肝脏的丰富血供和血窦网络内皮系统对于降低感染负荷具有重要的意义。当患者处于失代偿期肝硬化时,肝脏多种抗原呈递细胞的免疫监视功能失调,导致阻止微生物成分进入肝脏的能力下降[16],而吞噬细胞水平下降则对识别病原后对病原的清除能力下降,是失代偿期肝硬化患者全身抗感染能力下降的直接原因[17]。当失代偿期肝硬化患者合并血流感染时,其外周血白细胞计数显著升高,表明在该状态下全身血液中白细胞状态有着明显的改变[18]。本研究比较了败血症患者、普通感染患者和未感染的失代偿期肝硬化患者中性粒细胞、单核细胞和淋巴细胞体积、电导率和散射率的变化,结果显示与普通感染或未感染组比,中性粒细胞、单核细胞和淋巴细胞的平均体积均存在明显的升高,反映了在脓毒症状态下的白细胞形态改变。既往研究对于VCS参数的临床应用价值已有较多的报道,发现MNV和MMV对于骨髓移植后的粒系成活具有良好的预测价值,且早于中性粒细胞绝对计数[19]。白细胞VCS参数对于传染性单核细胞增多症也有较好的诊断效能[20]。在抗结核治疗中,白细胞VCS参数MNV、NDW和MNS被用于评估药物所致的中性粒细胞减少和药物性肝损伤[21,22]。在资源有限的地区,白细胞VCS参数是评估急性髓系白血病的有效工具[23]。
失代偿期肝硬化患者往往由肝脏局部炎症发展至全身性免疫失衡,进一步引起免疫缺陷,而肝组织的肝窦纤维化和毛细血管化等病理生理学改变使肝脏对内毒素的代谢能力下降,血液清除能力降低,肠道等部位菌群发生移位是普通感染进展至败血症的关键因素。本研究进一步评估了MNV、MMV、MLV对失代偿期肝硬化患者发生败血症的诊断效能,结果显示单指标评估时的AUC都超过了0.5,但将各指标联合应用时,其AUC达到0.847,高于APACHE II评分和SOFA评分,考虑到失代偿期肝硬化患者并发败血症时其病情往往较为危急,计算APACHE II评分和SOFA评分较为繁琐,应用MNV、MMV、MLV进行判断是较为简易的评估指标。
目前,临床上已有较多研究白细胞VCS参数评估感染和败血症的价值,但这些指标的临床大规模应用仍存在一些不足。VCS参数涉及的指标较多,不同疾病间可能呈现出统计学差异,同一指标在不同研究中选取的临界值也有所不同[24]。不同研究间所用的血液分析仪存在一定的差异,同时由于检验误差等因素,导致统计学结果存在一定的差异。白细胞VCS参数用于感染或败血症的预测价值尚不明确,还需更多研究的验证[25]。

