瘢痕皮下改薄术联合复合激光技术治疗肥厚增生性瘢痕的临床疗效
雷 颖,谭 军,欧阳华伟,吴维子,朱 轶,刘小加,喻亿玲
(湖南省人民医院、湖南师范大学附属第一医院整形&激光美容科,湖南 长沙,410005)
由于烧伤,外伤,伤口感染等常引起增生性瘢痕的生成,其具有复杂的形成机制,且在临床中较为常见,并严重影响患者生活质量。因此对于增生性瘢痕的防治一直是整形外科待攻克的难题[1]。治疗增生性瘢痕的方法,包括传统的治疗方法,如封闭敷料、压迫疗法和类固醇;外科治疗,如切除和冷冻手术;放射治疗、5-氟尿嘧啶、A 型肉毒杆菌毒素、硅酮胶、皮肤张力释放装置等辅助治疗;新兴的光电技术治疗[2]。
激光技术出现之前,对于增生性瘢痕,尤其是伴有功能障碍的增生性瘢痕,手术治疗是首选方法,但手术治疗存在近期效果明显,单独使用远期复发率较高。对于增生性瘢痕面积过大切除后不能单纯缝合以及挛缩严重完全松解后创面过大的情况,需要另取正常皮肤植皮修复创面,患者要承受供皮区瘢痕增生,移植皮肤挛缩、移植皮肤存在色差等风险。随着激光技术的发展,在瘢痕原位进行修复,不增加皮肤供区的损伤成为现实[3-4]。基于文献资料的发现和基础研究的发现,结合前期积累的大量的光电技术治疗增生性瘢痕的临床经验[5~14],认为结合手术治疗的优势和光电技术的优势可以解决肥厚的增生性瘢痕治疗方案优化问题,因此提出了瘢痕皮下改薄术(scar thinning techniques,STT)联合复合激光技术(Composite Lasers Therapy,CLT)。STT是指采用手术的方式去除肥厚增生的瘢痕组织或者松解瘢痕皮下粘连和挛缩带,而保留瘢痕菲薄的皮肤。这两个技术的结合充分利用了人体的再生能力,最大限度地减少了因为“修复”而对身体健康皮肤的附加损害。CLT即同期进行脉冲染料激光(PDL)和超脉冲CO2点阵激光(UFCL)治疗,PDL封闭瘢痕内扩张的毛细血管,UFCL治疗增生的纤维组织,增加成纤维细胞的凋亡和沉积胶原的降解,改善瘢痕内部的空间架构,为构建更生理的血液循环创造条件。两者联合治疗已成为一种治疗增生性瘢痕的新手段,逐渐替代传统手术方法,并取得良好效果。
1 对象与方法
本研究已参考《赫尔辛基宣言》,告知患者保护患者的隐私并签署手术同意书,患者同意将其病例资料用于研究分析。
1.1 入选标准
纳入标准:增生性瘢痕高于皮肤表面,瘢痕突出至皮肤表面≧10mm,局部增厚质硬,不规则形态并表面凹凸不平。病变仅在原损伤创面发生且不超过原损伤创面,其特点有别于瘢痕疙瘩。增生性瘢痕表皮完整无损伤、溃疡或感染。半年内无激光及手术治疗,或其他治疗(压力、药物等)治疗无效。瘢痕仍增生增厚、伴随瘙痒、疼痛症状。
排除标准:长期服用激素类、免疫抑制剂、抗肿瘤药物患者;肝肾功能、凝血功能异常;伴有细菌、真菌、疱疹病毒感染者;孕期或哺乳期妇女;有精神类疾病史者;近期重大手术史患者,不能耐受手术患者;依从性较差,性格急躁,不能等待间隔时间及对治疗期望值过高患者。
1.2 临床资料
2018年1月-2020年12月,增生性瘢痕患者就诊于湖南省人民医院(湖南师范大学附属第一医院)整形激光美容科门诊,30例符合肥厚增生性瘢痕入选标准的患者。选取患者男女不限,患者年龄3~60岁,平均15岁;患者中男12例,女18例,年龄平均(15)岁,病程平均(4.3)个月,手术部位涉及前胸5例、足背15例、下颌5例、下腹4例、肘部1例。采用高频超声测量瘢痕厚度,平均(12.90±1.93)mm。
1.3 治疗方法
1.3.1 术前准备
30患者均采取一期住院接受手术治疗。术前完善相关检查,告知患者及家属治疗方案、术中风险、术后注意事项及术后可能的并发症,充分沟通后签署知情同意书及手术同意书。告知患者及家属务必规范治疗,配合定期随访并填写相关资料。对于预计手术时间超过2个小时,或者年纪小于12周岁不能配合局麻手术的患者予全麻手术方式。
1.3.2 瘢痕皮下改薄技术(Scar Thinning Techniques,STT)
根据瘢痕形状沿瘢痕中心设计切口线,常规消毒铺单后,术区1:20万单位肾上腺素+0.8~1%利多卡因注射液注射瘢痕表皮下及基底部行局部肿胀麻醉至瘢痕颜色发白,沿瘢痕中心部分切开瘢痕至皮下肿胀层,沿切口边缘保留约1.5mm厚瘢痕皮肤,使用手术刀或者组织剪沿瘢痕皮下肿胀层锐性剥离皮下瘢痕组织,对创面进行充分止血。使切口对合整齐,在无明显张力的情况下,6-0丝线间断缝合切口,凡士林纱布覆盖改薄术区后四肢加压包扎,面颈、躯干留长线打包固定。术区在关节部位需石膏固定以制动。术区加压包扎8-10天,术后12-14天根据瘢痕皮片存活情况间断拆除术区缝线,见图1。
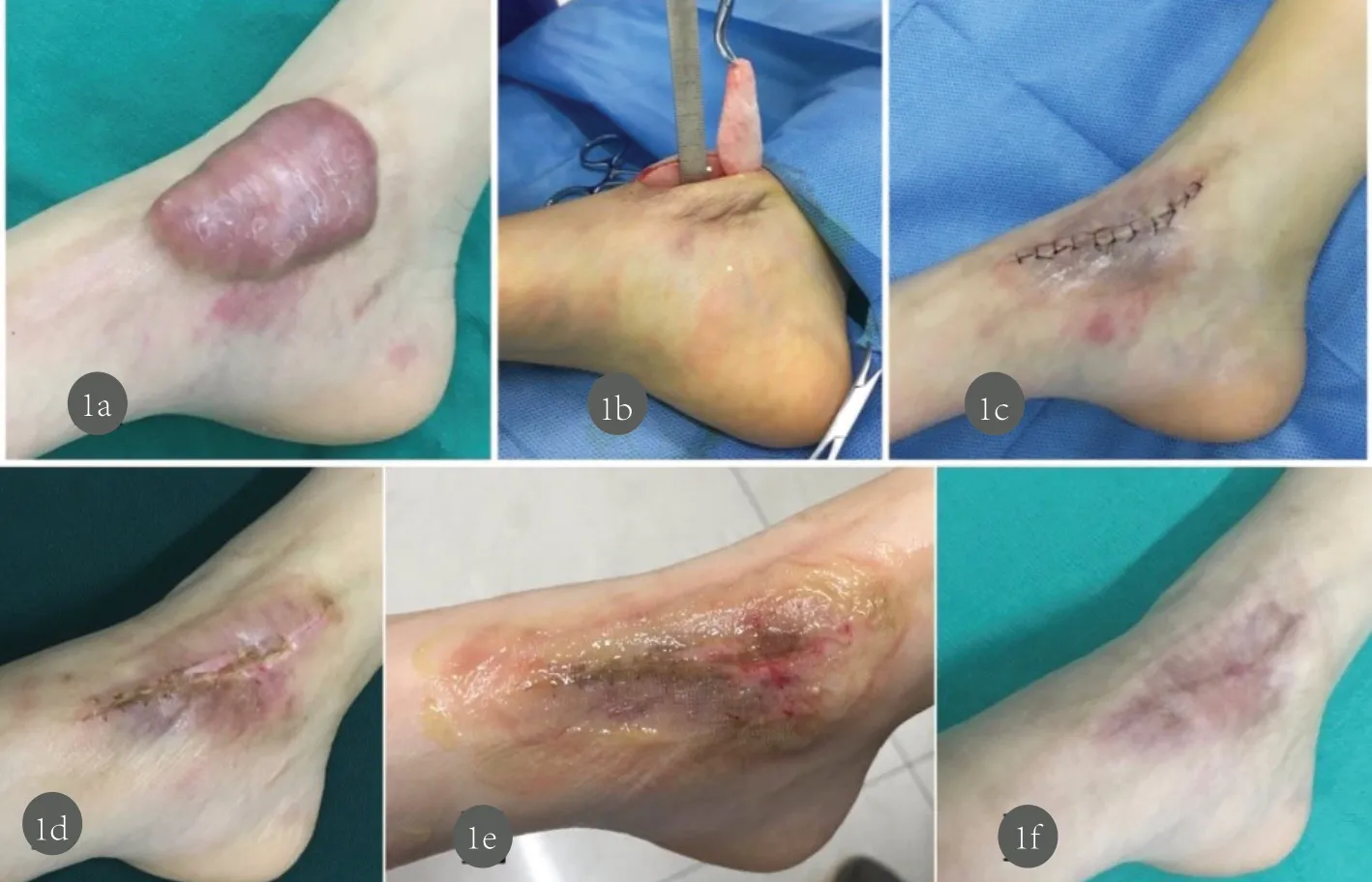
图1 右足踝部创面 1a.治疗前;1b.瘢痕皮下分离并切除瘢痕组织;1c.无张力缝合创缘;1d.术后12天拆线;1e.CLT激光治疗+湿润创面护理;1g.1次治疗后3个月
1.3.3 复合激光技术(Composite Lasers Therapy,CLT)
伤口拆线后即可CLT治疗,治疗前清洁消毒治疗部位,在不敷麻药的前提下,首先采用PDL(美国Candela公司)对缝线处及创面红色区域进行治疗,该激光波长595nm,治疗参数:光斑直径10mm,脉冲宽度1.5~3.0ms,能量密度为6.0~10.0 J/cm2,治疗一遍,整个治疗过程光斑不重叠,治疗后以出现浅粉红色反应为准,治疗完成后冷敷10分钟无水肿反应。冷敷完成后治疗区域涂抹复方利多卡因乳膏表面麻醉药(北京紫光制药有限公司),保鲜膜包裹1小时,治疗时擦净表面麻醉药并以皮肤消毒液消毒3次,再采用超脉冲CO2点阵激光(美国科医人医疗激光公司)对瘢痕整个术区进行治疗,波长10600nm,采用Deep FX治疗模式,能量为30~45mJ、频率300Hz、密度5%,光斑大小根据治疗区域大小来设定,扫描1次,光斑不重叠。治疗后激光创面使用美宝湿润烧伤膏MEBO(汕头市美宝制药有限公司)进行创面护理,间隔4-6小时换药一次,7-12天可见少量点状痂皮脱落,痂皮自然脱落后再予以治疗区域保湿2周,保护新生皮肤不干燥。创面愈合过程中忌搔抓、碰压创面,每次治疗后1个月内严格防晒。复合激光共治疗2次,每次间隔3个月,第二次治疗后半年随访。
1.4 评价指标
所有患者住院期间观察包扎稳定性以及皮片存活情况,激光治疗后出院,所有患者治疗后门诊定期随访,治疗前和CLT二次治疗后6个月标准摄像,由3位临床经验丰富的副主任医师采用温哥华瘢痕量表(VSS)从瘢痕厚度、色泽、柔软度、血管分布4个方面评分。0 分代表无,每项分值越高代表严重程度越重,总分为各项得分之和,其中分值越高表示瘢痕增生程度越重,反之则表示瘢痕增生程度越轻。术前高频超声测量瘢痕厚度,术中标尺测量瘢痕厚度。由患者或患儿家属进行5级满意度的主观评价:非常满意、满意、较为满意、不满意、非常不满意。总体满意率=(非常满意人数+满意人数)÷总人数*100%。记录整个手术+治疗过程中的不良反应情况,包括切口愈合不良、皮片存活不良、激光治疗后红斑、色素沉着、感染、瘙痒、水疱、红疹和瘢痕加重等。采用SPSS24.0统计软件进行处理,非正态分布数据用M(P25,P75)表示,行Wilcoxon符号秩和检验。P<0.05为差异有统计学意义。
2 结果
30例患者均接受了从治疗前持续到两次CLT治疗后6个月的随访观察,并在接受治疗期间按照规定时间进行了复诊及治疗。28例患者术后创面全部愈合。2例患者足部瘢痕因打包松动导致缝线处裂开,表皮脱落,无红肿;复合激光治疗后创面愈合良好,无瘢痕增生等。2例患者首次激光治疗后4-5天创面及其周边出现红疹,伴随瘙痒症状,考虑为MEBO药物过敏,改用红霉素软膏涂抹创面,口服地塞米松0.75mg(每天2次,共3天)对症治疗。所有治疗创面均未出现瘢痕加重、感染等不良反应。治疗后6个月随访,VSS评分瘢痕厚度、色泽、柔软度、血管分布评分及总分均明显低于首次治疗前(Z=-4.940、-4.761、-4.882、-4.886、-4.816,P<0.01)见表1;26例(86%)患者对疗效非常满意,3例(10 %)满意,1例(3 %)较为满意,无不满意和非常不满意,总满意率为 96%;
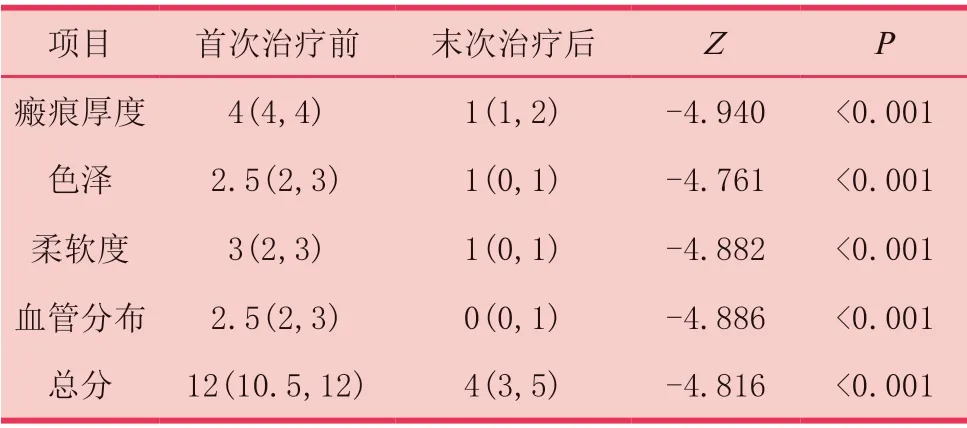
表1 30例增生性瘢痕患者采用STT联合CLT治疗前后用温哥华瘢痕量表评定的瘢痕评分比较[分,M(P25,P75)]
2.1 典型病例
例1 男,9岁,右肩、颈颌部、胸部开水烫伤创面愈合3个月,瘢痕凹凸不平、色红、质硬,右肩部瘢痕肥厚增生伴瘙痒,术前高频超声测量瘢痕厚度为10-12mm,手术前VSS评分总分12分,一期住院右肩部瘢痕行STT术,术后12天拆除打包缝线后即刻行局部表面麻醉CLT治疗,共治疗2次(PDL治疗参数:光斑直径10mm,脉冲宽度1.5ms,能量密度为6.0J/cm2,治疗一遍;UFCL治疗参数:Deep FX治疗模式扫描1次,光斑不重叠,能量为45mJ、频率300Hz、密度5%,光斑8mm),术后激光创面给予MEBO换药,间隔时间4小时,持续14-18天。第二次治疗间隔3个月,2次治疗参数相同,2次治疗后半年随访,瘢痕增生明显减轻、质地柔软、充血消退,VSS评分总分4分。患者非常满意。见图2
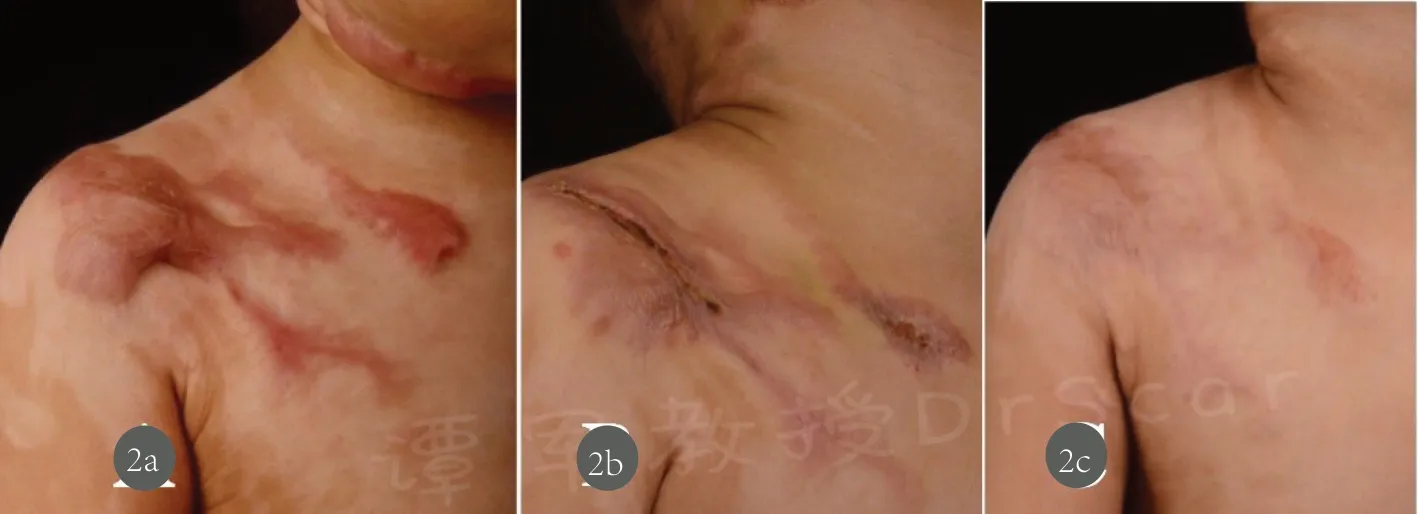
图2 2a.治疗前;2b.STT术后;2c.2次CLT治疗后6个月
例2 患儿,男,5岁,沸水烫伤下颌、颈部创面愈合4个月,瘢痕凸出皮面,红色、质韧、伴随瘙痒疼痛。高频超声测量厚度约15mm,暗。手术前VSS评分总分10分,一期住院行下颌、颈部STT术,术后14天拆除、拆除缝线后,局部表面麻醉下行CLT治疗,共治疗2次(PDL治疗参数:光斑直径10mm,脉冲宽度1.5ms,能量密度为7.5J/cm2,治疗一遍;UFCL治疗参数:Deep FX治疗模式,能量为40mJ、频率300Hz、密度5%,光斑10mm,扫描1遍,光斑不重叠),术后激光创面给予MEBO换药,间隔时间4小时,持续14-18天。第二次治疗间隔3个月,2次治疗参数相同,2次治疗后半年随访,瘢痕增生明显减轻、质地柔软、充血消退,VSS评分总分4分。患者非常满意。见图3
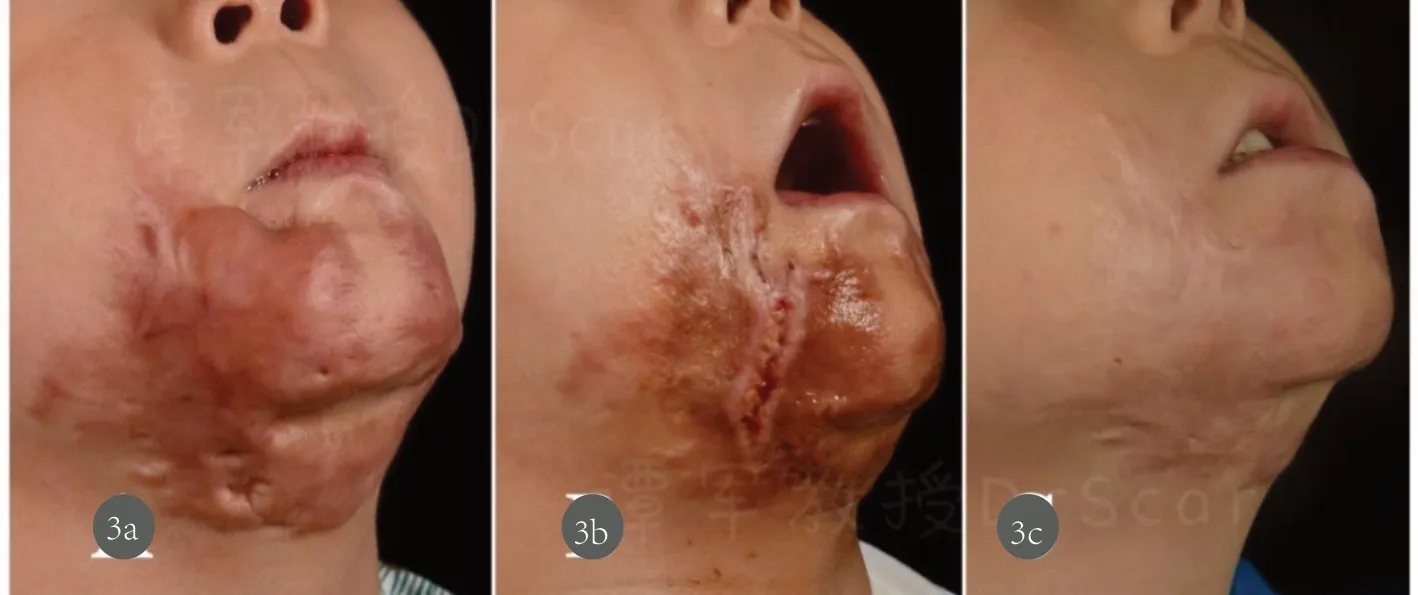
图3 3a.治疗前;3b.STT术后;3c.2次CLT治疗后6个月
3 讨论
增生性瘢痕的治疗是瘢痕修复的难点之一,而肥厚增生性瘢痕的治疗则是难上加难。肥厚增生性瘢痕的病理组织学特点是异常增生的纤维组织和异常活跃的血管扩张交织在一起,互为因果。采用激光治疗瘢痕的限制是激光的组织穿透深度和血管的再生能力,笔者研究团队认为:UFCL穿透最深的是SCAAR FX手具,穿透组织深度3.5~4.0mm;临床上,很多增生性瘢痕的厚度超过4.0mm,甚至达到10~20mm,这样的话,采用点阵CO2激光治疗肥厚增生性瘢痕,激光组织穿透仅达到瘢痕的浅、中层,不能有效对瘢痕组织的深部产生热作用。针对UFCL穿透深度的限制,谭军[9]创新性提出人工点阵技术(Manual Fractional Technology,MFT),突破了点阵CO2激光治疗深度(4.0mm)的限制,增加对增生性瘢痕组织的穿透深度;在临床应用中,MFT对轻、中度增生或挛缩性瘢痕的治疗取得了显著疗效。为提高点阵CO2激光治疗瘢痕的疗效,采用超脉冲CO2点阵激光不同治疗模式的组合,如MFT联合Deep FX或者 SCAAR FX治疗面部、颈部增生性瘢痕患者,3次治疗后半年随访,采用温哥华瘢痕量表(VSS)和北卡罗来纳大学瘢痕量表评估结果显示较治疗前瘢痕有显著改变,治疗后无明显不良反应发生[5-14]。尽管MFT和点阵CO2激光不同治疗模式的组合方法在治疗增生性瘢痕方面取得进展,但在治疗肥厚增生性瘢痕时,在临床应用中仍然面临不可逾越的障碍,因为随着激光-组织穿透深度的增加,CO2激光的热损伤亦增加,热副作用的风险随之增加,这种情形下,寻找一种新的治疗方法成为迫切的需要。
自1994年Alster首次报道PDL治疗瘢痕效果良好后,PDL技术应用于瘢痕越来越广泛[15-19],大量学者将大面积早期增生性瘢痕患者随机分组对比研究(强脉冲光、强脉冲光联合UFCL、单独UFCL治疗或者PDL和PDL联合UFCL对比),患者治疗前后统计学分析无明显差异,但均认为联合治疗可更快速改善瘢痕症状和缩短治疗周期,患者满意度更高[20-27]。在激光技术出现之前,对于增生性瘢痕尤其是厚度超过10mm并伴有挛缩畸形和功能改变时,需要采用传统植皮术修复瘢痕切除后创面,同时患者要承受供皮区产生新的瘢痕、移植皮肤再次形成瘢痕并挛缩以及手术失败的风险[28]。Ogawa[29]等在总结治疗耳垂瘢痕疙瘩的临床经验中提出瘢痕内核剥除的方案远胜于切除后植皮或缝合的方案,没有复发的案例。郑新捷[30]等采用瘢痕皮片原位移植治疗65例增生性瘢痕,结果显示皮片全部存活且瘢痕外观明显改善55例,皮片下血肿、部分皮片坏死7例,皮片边缘感染3例,后期予以创面换药等处理后亦无明显瘢痕增生,关节活动部位功能改善。
从文献综述来看,我们如果结合手术和激光各自的优势,即采用肥厚增生性瘢痕皮下削除瘢痕组织,保留瘢痕皮肤有用的部分,再采用激光治疗方法刺激瘢痕皮肤再生,改善皮肤的色泽、质地,减少瘢痕复发的几率,这样就可以在瘢痕病损范围内修复瘢痕,避免传统的手术治疗方法的弊端,也克服了激光治疗肥厚增生性瘢痕时激光-组织穿透深度的障碍。
本研究中,治疗后温哥华量表评分降低,分析原因如下:
1)STT联合CLT是结合手术和光电治疗的各自优势,一期采用手术的方式去除肥厚增生的瘢痕组织,同时松解瘢痕皮下粘连和挛缩带,而保留瘢痕的皮肤,本组患者平均病程4.3个月,这一时期的瘢痕相对比较稳定,瘢痕表皮完整并不易破溃。二期采用光电技术促进瘢痕皮肤的原位再生,改善皮肤的颜色和质地,减少瘢痕复发的可能性。其技术优势如下:首先STT将带蒂的瘢痕皮肤保留(长宽比约为1:1.5),厚度约为1.5mm,可提供或部分提供瘢痕皮肤的血运供给,缝合后创面采用植皮打包的方式,创面底部亦可提供血运供给,同时减少了局部血肿、瘢痕皮片存活不良等副反应发生,使皮肤存活率明显提高。
2)传统的“瘢痕皮肤回植术”主要用在增生性瘢痕患者面积较大,皮源短缺无法进行植皮手术的情况下,需要较平整的增生性瘢痕表面才能够使用取皮刀对瘢痕皮片进行回收利用,而STT可根据患者瘢痕的具体形状设计切口线,不受瘢痕面积大小限制,面积大者可分区域多次进行手术,利用精细的瘢痕皮下剥离法去除瘢痕组织,手术方式更灵活且有针对性[31]。
3)对瘢痕组织的研究中发现:瘢痕组织中残留并包裹着正常的皮肤附件及干细胞,增生性瘢痕组织与正常皮肤相比,有着区别于正常皮肤的一些组织学特征,如表皮厚、基底细胞排列密集、细胞核更大,棘细胞、颗粒细胞更多等,表皮中唯一具有分化能力的细胞层是基底细胞层。正因为这些特征,增生性瘢痕基底细胞活性可能比正常细胞高[32-34]。汗腺再生的生物学基础和潜力即使在严重的烧伤后创面组织中仍存在。也有学者提出不同深度的烫伤创面中残存的表皮干细胞可能是创面修复过程中再上皮化的细胞来源[35-37]。笔者研究团队在研究中发现:瘢痕中的表皮与真皮间连接区(Dermal-Epidermis Junction,DEJ)大部分是存在的,并由此提出利用瘢痕的表皮修复创面。增生性瘢痕中仍有皮肤附件残留并为组织的再生修复提供细胞修复的来源[38-39]。复合激光技术将有利于瘢痕组织改善空间架构,由于ECM中胶原纤维的降解和成纤维细胞的凋亡增加等瘢痕有形成分的减少,改善了瘢痕内微血管受挤压变形的状况,有利于改善瘢痕的供血、缺氧的情况,这样,有助于组织营养的供给,有利于促进瘢痕整体更生理的再生修复。
总之,瘢痕皮下改薄术能有效减少瘢痕的厚度,为激光治疗创造条件,结合手术后激光治疗对瘢痕皮肤的色泽、质地的原位修复,可以实现肥厚增生性瘢痕的原位修复,方法可行,疗效显著并缓解瘢痕患者的瘙痒、疼痛症状,治疗周期较短,且不良反应少。STT联合CLT 在肥厚增生性瘢痕治疗中,发挥激光和手术治疗各自的优势,最大限度地减少了对身体其他部位的损伤,很好地体现了医学的人文关怀和技术的迭代。

