纳布啡对成年女性无痛胃镜检查中丙泊酚注射痛的影响
伍观嫦 李永程 袁桂婵
【摘要】目的:本研究探討纳布啡预处理对成年女性无痛胃镜检查中丙泊酚注射痛的影响。方法:选择2020年6月至2021年1月期间在本院门诊行无痛胃镜检查成年女性患者100例,ASA分级为Ⅰ~Ⅱ级,年龄19~60岁,BMI 18~25 kg/m2,随机分为纳布啡组(N组)和对照组(C组),每组50例。N组患者在麻醉诱导前静脉注射纳布啡5mg,C组患者静脉注射等容量生理盐水。10 min后嘱两组患者取左侧卧位后行静脉麻醉,两组患者静脉注射丙泊酚2.5mg/kg,待睫毛反射消失便开始行胃镜检查,如检查过程出现明显体动反应则追加丙泊酚1 mg/kg。评估两组患者丙泊酚注射痛发生情况进行;记录两组患者丙泊酚使用总量、检查过程出现呛咳、呼吸抑制、低血压、心动过缓等不良事件发生率;记录两组患者苏醒时间、苏醒后10 min、30 minRamsay镇静评分。结果:N组患者注射痛发生率较C组明显降低(P<0.05),N组患者丙泊酚使用总量较C组明显降低(P<0.05),两组患者检查过程呛咳、呼吸抑制、低血压、心动过缓发生率比较差异无统计学意义(P>0.05),两组患者苏醒时间、苏醒后10 min、30 minRamsay镇静评分比较差异无统计学意义(P>0.05)。结论:使用纳布啡预处理能降低无痛胃镜检查时丙泊酚注射痛发生率,降低丙泊酚用量,但不延长苏醒时间,不降低苏醒质量。
【关键词】纳布啡;成年女性;无痛胃镜;丙泊酚;注射痛
[中图分类号]R614 [文献标识码]A [文章编号]2096-5249(2021)13-0016-03
Effect of nalbuphine on propofol injection pain in adult women undergoing painless gastroscopy
WU Guan-chang1, LI Yong-cheng2, YUAN Gui-chan1(1. Dongguan Dongcheng hospital, Dongguan Guangdong 523430, China; 2. Dongguan maternal and child health hospital, Dongguan Guangdong 523430, China)
[Abstract] Objective: This study was to investigate the effect of pretreatment with nalbuphine on propofol injection pain in adult women undergoing painless gastroscopy. Methods: 100 adult female patients undergoing painless gastroscopy in the outpatient department of our hospital were selected. They were ASA grade I-II, aged 19-60 years, and BMI 18-25 kg/m2. They were randomly divided into group N and group C, with 50 cases in each group. Before anesthesia induction, patients in group n were injected with 5 mg of nalbuphine intravenously, while patients in group C were injected with the same volume of normal saline intravenously. After 10 minutes, the patients in the two groups were asked to take the left supine position for intravenous anesthesia. The patients in the two groups were injected with propofol 2.5 mg/kg intravenously. Gastroscopy was started when the eyelash reflex disappeared. If there was obvious body movement reaction during the examination, propofol 1 mg/kg was added. Results: The incidence of injection pain in group N was significantly lower than that in group C (P<0.05), and the total amount of propofol used in group N was significantly lower than that in group C (P<0.05). There was no significant difference in the incidence of cough, respiratory depression, hypotension and bradycardia between the two groups (P>0.05). The recovery time, 10 minutes and 30 minutes after recovery in the two groups There was no significant difference in Ramsay Sedation score (P>0.05). Conclusion: Pretreatment with nalbuphine can reduce the incidence of propofol injection pain during painless gastroscopy, reduce the dosage of propofol, but does not prolong the recovery time, does not reduce the quality of recovery.[Key word] Nalbuphine; Adult female; Painless gastroscopy; Propofol; Injection pain
胃镜检查是上消化道疾病最常用的检查方法,通过检查可明确多种上消化道病变,如食管癌、胃癌等,检查前患者先口服表面麻醉药物如达克罗宁等,检查时患者清醒,绝大多数患者检查时候有较明显不适感且伴有恶心呕吐,甚至部分患者无法耐受检查,影响检查操作顺利完成或对胃镜检查产生恐惧焦虑情绪[1-4]。近年来随着舒适医疗技术在临床上推广,为缓解患者檢查时痛苦,静脉全身麻醉被应用于各类有创性检查,称之为无痛诊疗技术。无痛胃肠常使用丙泊酚作为麻醉药物,丙泊酚具备起效快、作用强、半衰期短、代谢快,苏醒彻底等优点,但丙泊酚注射痛是无痛胃镜检查时难以发生的不良情况,在成人发生率达28%~90%,其中女性患者注射痛更明显,发生率达50%~85%。临床上可采取心理安慰、提前告知等非药物性方法和提前注射利多卡因、阿片类药物等药物性方法来防治,效果不一[5-8]。纳布啡是近年来刚上市的阿片受体激动拮抗剂,其镇痛效果与吗啡相当,但治疗剂量几乎无呼吸抑制作用,且其最大特点是可安全应用于产科麻醉[9]。阿片类药物防治丙泊酚注射痛效果不一,目前国内外较少关于纳布啡防治丙泊酚注射痛的公开报道,本研究观察纳布啡对成年女性无痛胃镜检查中丙泊酚注射痛的影响,探究纳布啡用于无痛胃肠镜的安全性,为临床提供参考。
1 资料与方法
1.1一般资料 本研究项目获得东莞市东城医院医学伦理委员会审核批准,与入组患者签署知情同意书。选择2020年6月至2021年1月期间在本院门诊行无痛胃镜检查成年女性患者100例,美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级,年龄19~60岁,体重指数(BMI)18~25 kg/ m2,无明显心血管系统或呼吸系统疾病、无明显中枢或外周神经系统疾病、无明显泌尿系统疾病、无明显内分泌系统疾病、无明显血液系统疾病、无本研究相关药物过敏史、近期未使用镇痛药物、无精神疾病或认知功能障碍,能配合完成研究。退出本研究标准:胃镜检查过程出现严重不良事件,如血流动力学剧烈波动、支气管痉挛、喉痉挛等。100例患者随机分为纳布啡组(N组)和对照组(C组),每组50例。
1.2麻醉方法 两组患者均按无痛胃镜检查常规禁食8h,禁饮2h。进入检查室后鼻导管低流量吸氧,常规监测生命体征,包括无创血压(NIBP)、心率(HR)、呼吸频率(RR)、心电图(ECG)、脉搏血氧饱和度(SP02),开放上肢静脉通路,输注生理盐水500 mL。N组患者在麻醉诱导前静脉注射纳布啡5mg(H20130127,湖北宜昌人福药业公司,2 mL: 20mg),C组患者静脉注射等容量生理盐水。10 min后嘱两组患者取左侧卧位后行静脉麻醉,两组患者静脉注射丙泊酚(H20133248,广东嘉博制药公司,10 mL : 100mg)2.5mg/kg,待睫毛反射消失便开始行胃镜检查,如检查过程出现明显体动反应则追加丙泊酚1 mg/kg。由同一位麻醉医师采用相同速度推注丙泊酚。
1.3观察指标 由另外一位不知道分组情况的麻醉医师在静脉注射丙泊酚期间评估患者丙泊酚注射痛发生情况进行,开始静脉注射丙泊酚时反复询问患者注射部位是否疼痛并记录,注射痛分级采用4分法,0分为无任何疼痛反应,1分为轻度疼痛,但无体动反应,2分为中度疼痛,且有体动反应,3分为重度疼痛,强烈主诉疼痛,且有手臂躲避、皱眉等行为,≥1分则定义为注射痛发生;记录两组患者丙泊酚使用总量、检查过程出现呛咳、呼吸抑制、低血压、心动过缓等不良事件发生率;记录两组患者苏醒时间(最后一次给药完毕到患者能主动睁眼的时间)、苏醒后10 min、30 minRamsay镇静评分(1分为烦躁不安,2分为清醒,安静合作,3分为嗜睡,但对指令反应迅速,4分为浅睡眠状态,但可迅速唤醒,5分为入睡,对呼唤反应迟钝,6分为深睡,呼唤无反应)。
1.4统计学处理 两组患者所得实验数据采用SPSS 22.0软件进行统计学处理,计量资料首先进行正态性检验和方差齐性检验,年龄、体重指数、检查时间、苏醒时间、丙泊酚用量、Ramsay镇静评分均为正态分布计量资料,以均数±标准差(x±s)表示,组间比较采用独立样本t检验;ASA分级、注射痛发生率、不良事件发生率为计数资料,以百分比表示,组间比较采用c2检验。P<0.05为差异有统计学意义。
2 结果
2.1两组患者一般资料比较 两组患者年龄、ASA分级、体重指数、检查时间等一般资料比较差异无统计学意义(P>0.05),具有可比性,详见表1。

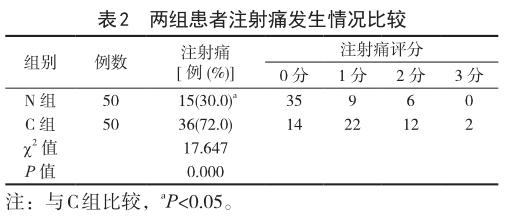
2.2两组患者注射痛发生情况比较 N组患者注射痛发生率较C组明显降低(P<0.05),详见表2。
2.3两组患者丙泊酚使用总量、检查过程不良事件发生率比较 N组患者丙泊酚使用总量较C组明显降低(P<0.05),两组患者检查过程呛咳、呼吸抑制、低血压、心动过缓发生率比较差异无统计学意义(P>0.05),详见表3。
2.4两组患者苏醒时间、苏醒后10 min、30 minRamsay镇静评分比较 两组患者苏醒时间、苏醒后10 min、30 minRamsay镇静评分比较差异无统计学意义(P>0.05),详见表4。

3 讨论
胃镜是上消化道疾病最常用的检查方法,近年来随着舒适医疗理念在临床广泛推广,无痛胃镜技术在各级医疗单位全面开展。无痛胃镜一般采用未气管插管的静脉全身麻醉,临床上多采用丙泊酚或依托咪酯作为麻醉药物,这两种药物均具有起效快、作用迅速、代谢快、半衰期短等优点,但均未脂肪乳制剂,注射时候容易出现疼痛,甚至导致静脉炎。防止丙泊酚注射痛的方法包括药物性或非药物性方法,非药物性方法包括心理安慰、语言疏导等,药物性药物通过提前静脉注射局麻药如利多卡因、阿片类镇痛药如舒芬太尼、地佐辛等、肾上腺素受体激动剂如右美托咪定等[10-13]。纳布啡是一种在中国上市不久的阿片受体激动拮抗剂,它能与μ、κ和δ受体结合,激动κ受体,产生中枢镇痛、镇静作用,部分拮抗μ受体, 从而减轻了与激动μ受体相关的阿片不良反应如恶心呕吐、皮肤瘙痒、呼吸抑制等的发生率,其最大优势是可安全用于产科患者麻醉,静脉使用后乳汁中纳布啡含量极低。本研究设计以使用丙泊酚进行静脉麻醉胃镜患者作为研究对象,采用纳布啡5mg进行预处理,以注射痛评分作为有效性评价指标,以苏醒时间、苏醒后镇静评分作为安全性评价指标,观察纳布啡防治丙泊酚注射痛情况。
本研究中对照组丙泊酚注射痛发生率为72%,与以往研究结果相近[14-18]。通过使用纳布啡5mg进行预处理,注射痛发生率降低至30%。本研究中选择成年女性作为研究对象,避免性别、年龄差异对实验结果干扰。由于纳布啡具有一定镇痛作用,使用纳布啡预处理还能降低胃镜检查时丙泊酚用量。有研究报道在无痛诊疗中使用阿片类药物可能导致苏醒后嗜睡或过度镇静等情况发生,导致离院时间延长或增加跌倒风险,但本研究中两组患者醒时间、苏醒后10 min、30 minRamsay镇静评分比较差异无统计学意义,提示在无痛胃镜检查时使用纳布啡预处理不延长苏醒时间,不降低苏醒质量。本研究不足之处是纳布啡剂量分组单一,纳入研究患者性别及年龄组单一,后续计划将纳布啡剂量分组增加,纳入不同性别及年龄段患者,进一步证实纳布啡用于防治丙泊酚注射痛效果。
综上所述,使用纳布啡预处理能降低无痛胃镜检查时丙泊酚注射痛发生率,降低丙泊酚用量,但不延长苏醒时间,不降低苏醒质量。
参考文献
[1] 兰云丽, 魏义勇, 王海英. 小剂量咪达唑仑对老年行无痛胃镜诊疗患者麻醉效果及术后认知功能的影响[J]. 中国老年学杂志, 2020, 40(24): 5217-5221.
[2] 古学东, 秦福恩, 雷妮, 等. 酒石酸布托啡诺在无痛胃镜中的应用[J]. 成都医学院学报, 2020, 15(5): 583-586.
[3] 吴会晓, 唐旭东, 柯俊, 等. 无痛电子胃镜和普通电子胃镜上消化道疾病检出率的分析[J]. 现代消化及介入诊疗, 2020, 25(10): 1359-1363.
[4] 张昌欨, 吴江, 彭波. 熵指数监测下东莨菪碱在小儿无痛胃镜检查中的临床应用[J]. 临床内科杂志, 2020, 37(10): 735-736.
[5] 柴天波, 杨川, 赵泽宇, 等. 不同剂量纳布啡复合丙泊酚静脉麻醉用于老年无痛胃镜的效果及对神经认知紊乱的影响[J]. 中国医药导报, 2020, 17(31): 126-129, 157.
[6] 汤莉莉, 顾尔伟. 静脉注射利多卡因在无痛胃镜检查中的临床应用[J]. 中国医药导报, 2019, 16(35): 139-142.
[7] 修雪莉, 刘凤妍, 施沃维, 等. 不同镇痛药物预注射联合丙泊酚在门诊无痛胃镜检查中的应用研究[J]. 中国医学创新, 2020, 17(24): 9-14.
[8] 张金立, 白艳辉, 贾军, 等. 盐酸羟考酮注射液用于门诊无痛胃镜检查100例[J]. 医药导报, 2018, 37(11): 1360-1362.
[9] 张欢欢, 田航, 宋兴荣, 等. 盐酸纳布啡对小儿胃镜检查中丙泊酚注射痛的影响[J]. 中华实用诊断与治疗杂志, 2018, 32(4): 388-390.
[10] 吴祎洁, 王志琴, 方向明. 不同暗示语言防治患儿丙泊酚注射痛效果的比较[J]. 临床麻醉学杂志, 2020, 36(6): 567-570.
[11] 王佳, 陈剑锋, 崔宇, 等. 静脉注射利多卡因预防罗库溴铵注射痛/缩肢反应的Meta分析[J]. 中国循证医学杂志, 2020, 20(1): 79-86.
[12] 孟繁思, 胡胜. 药物防治丙泊酚及罗库溴铵注射痛的临床評价[J].国际麻醉学与复苏杂志, 2019, 40(3): 261-265.
[13] 王恒, 汤为香, 汤黎黎, 等. 混合0. 3%利多卡因对丙泊酚注射痛的影响[J]. 蚌埠医学院学报, 2019, 44(2): 205-208.
[14] 刘英, 熊虹飞, 牛晓丽, 等. 丙泊酚注射痛及其预防的研究进展[J]. 中国疼痛医学杂志, 2018, 24(9): 685-688.
[15] 韦忠良, 黄泽汉, 韦克, 等. 对比地佐辛、曲马多和布托啡诺预防丙泊酚注射痛的临床效果[J]. 右江民族医学院学报, 2017, 39(6): 471-474.
[16] 周裕凯, 王瑛, 张先杰, 等. 静脉注射亚甲蓝缓解丙泊酚注射痛的临床研究[J]. 川北医学院学报, 2018, 33(1): 98-100.
[17] 张娜, 吴琦, 类维富. 两种预装方式的丙泊酚注射痛比较[J]. 麻醉安全与质控, 2018, 2(2): 74-76.
[18] 阴爽, 郭永民, 刘晓萍, 等. 右美托咪定喷鼻联合丙泊酚静脉注射用于成人肥胖患者无痛胃镜下黏膜切除术麻醉效果观察[J]. 山东医药, 2019, 59(2): 75-78.
作者简介:伍观嫦(1986-),女,学士,主治医师,研究方向:临床麻醉。E_mail:wgcdcyy@163.com

