新产程标准对产妇分娩方式及分娩结局的影响
毛海霞
河南省获嘉县人民医院妇产科 453800
剖宫产是产科领域重要手术,是解决难产和部分产科合并症的重要手段,但剖宫产手术具有创伤性,术中发生出血、术后发生血栓、子宫破裂的风险较高,给产妇带来心理和身体上的创伤,影响产后康复[1-2]。如何降低剖宫产率成为目前研究的重点,推广新产程标准的目的是给予产妇充分试产时间,是一种由以往人为干预手段转变成以母婴安全为主题的模式[3]。鉴于此,本文将新产程标准应用于我院收治的62例产妇,旨在探讨其应用效果,现报道如下。
1 资料与方法
1.1 一般资料 选择2017年2月—2018年2月我院实施传统产程标准期间收治的62例产妇作为对照组,选择2018年3月—2019年3月我院实施新产程标准期间收治的62例产妇作为观察组。纳入标准:单胎且胎儿发育正常的足月产妇;产妇及家属参加研究且签署同意书。排除妊娠合并严重疾病者、伴凝血功能障碍者以及严重意识障碍或精神疾病者。本研究获得医学伦理委员会审批同意。观察组年龄21~34岁,平均年龄(28.56±3.24)岁;孕周38~42周,平均孕周(39.42±0.87)周;初产妇44例;经产妇18例。对照组年龄22~35岁,平均年龄(28.67±3.45)岁;孕周38~42周,平均孕周(39.48±0.89)周;初产妇49例;经产妇13例。比较两组一般资料,差异无统计学意义(P>0.05)。
1.2 方法 对照组采用传统产程标准处理产程,第一产程:潜伏期时间≥16h;以子宫颈口扩张3cm为活跃期起点;活跃期晚期为宫颈口扩张9~10cm;活跃期时间≥8h、宫颈口扩张速度<1.2cm/h;活跃期时宫颈口扩张停止>4h为活跃期停滞。第二产程:产程时间>2h为第二产程延长;活跃晚期及第二产程胎头下降速度<1.0cm/h为胎头下降延缓;减速期后胎头下降停止时间>1h为胎头下降停滞;总产程时间>24h为滞产。依照上述标准进行观察处理,产程发生异常,及时进行阴道检查;若潜伏期>16h、活跃期>8h、第二产程>2h,即可诊断为产程曲线异常,予以阴道助产或剖宫产结束分娩。观察组实施新产程标准处理产程,具体内容如下:(1)密切评估产妇胎方位、宫缩产力以及骨盆等情况,每4~6h进行胎心监测,每2~6h探查宫颈内口情况。(2)第一产程:初产妇>20h、经产妇>14h为潜伏期延长,不作为剖宫产指征;以宫口扩张6cm为活跃期起点,密切监测胎心,探查宫颈内口,2~4h/次,宫缩间歇<2min,宫外压力未达到60~80mmHg(1mmHg=0.133kPa),给予人工破膜、缩宫素静脉滴注,加强宫缩;破膜后宫口扩张≥6cm,宫口停止扩张≥4h为活跃期停滞;剖宫产指征为宫口停止扩张≥6h。(3)第二产程:指导产妇自由体位、自主用力分娩,若宫缩间歇期<1min,宫外压力未达到80~100mmHg,人工破膜后给予缩宫素静脉滴注,加强宫缩;剖宫产指征:宫口扩张6cm后停止扩张4~6h,初产妇第二产程时间≥3h,经产妇≥2h,产程无进展,立刻进行剖宫产。
1.3 观察指标 (1)记录两组分娩方式。(2)观察并记录两组产妇产后出血、切口感染、产时发热、会阴裂伤等并发症发生情况。(3)记录两组各产程时间。

2 结果
2.1 分娩方式 观察组自然分娩率高于对照组,剖宫产率低于对照组,差异有统计学意义(P<0.05)。见表1。
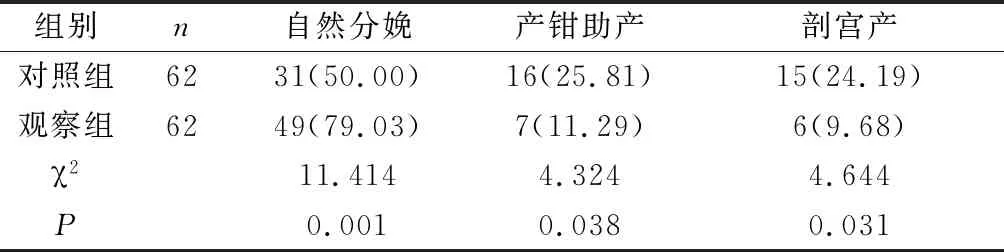
表1 两组分娩方式比较[n(%)]
2.2 分娩结局 观察组产妇产后出血、产时发热、切口感染、会阴裂伤等并发症发生率低于对照组,差异有统计学意义(χ2=3.916,P=0.048<0.05)。见表2。

表2 两组分娩结局比较[n(%)]
2.3 产程时间 观察组产妇产程时间较对照组延长,差异有统计学意义(P<0.05)。见表3。

表3 两组产程时间比较
3 讨论
妊娠分娩是一个较为复杂的生理过程,产程处理对产妇至关重要,目前临床常采用Friedman产程标准进行产程管理,是临床处理产程的依据。但随着产妇生产年龄增长、体重增加、分娩镇痛技术的实施以及新生儿体质量增加等分娩相关因素发生较大变化,促使自然分娩产程也发生较大改变,被诊断为产程异常曲线的产妇较多,增加剖宫产率[4-5]。
新产程标准的重大改变是重新定义第二产程,将潜伏期最大时限由16h改为20h,将活跃期最大时限由8h改为12h,给予产妇充足时间进行阴道试产[6]。本文将新产程标准应用于观察组产妇,结果显示观察组自然分娩率高于对照组,产妇产后出血、产时发热、切口感染、会阴裂伤等并发症发生率低于对照组,且产程时间较对照组延长,表明新产程标准能够提高自然分娩率,降低剖宫产率,减少并发生症发生。杨淑芳等[7]研究将新产程标准应用于960例产妇,观察组产后出血、感染以及新生儿窒息发生率与对照组比较,差异有统计学意义(P<0.05),结果表明实施新产程标准后能够有效减少产前干预,降低剖宫产率,促进产妇自然分娩,减少母婴并发症的发生,与本研究结果相类似。分析原因在于传统产程标准的时限过于苛刻,具有一定局限性,而新产程标准给予产妇充分试产时间,以宫颈扩张6cm为判断依据,延长潜伏期和第一产程时间,减少不必要干预,促进产妇自然分娩[8]。多数产妇经历长时间用力和疼痛后,往往会对自然分娩失去信心,助产人员需安慰、鼓励患者,加强与产妇沟通,充分满足其合理要求后使其继续试产,指导产妇自由体位、正确呼吸方式、自主屏气用力分娩,使得产妇精神放松,分散对疼痛的注意力;通过聊天、播放舒缓音乐等方式,缓解其焦虑、抑郁情绪,缓解长时间阵痛导致的疲惫,减少体力消耗,适当补充体液,使产妇得到休息,避免宫缩乏力,增强其自然分娩信心,提高自然分娩率,进而减少术后出血、感染等并发症的发生[9-10]。但本文也存在样本例数过少等不足,对于采用新产程标准进行助产管理时的异常产程的判断及处理方式还需进一步探索和研究。
综上所述,新产程标准应用于产妇生产过程中,能够降低产妇剖宫产率,提高自然分娩率,降低产后不良结局发生率,值得推广应用。

