以健康信念模式为理论框架个案管理模式在SuperPATH微创全髋关节置换术患者中的应用*
古桂芳,钟丽清,李志雄
(五华县人民医院,广东梅州,514400)
目前,全髋关节置换术(total hip arthroplasty,THA)是老年股骨颈骨折、骨关节病变终末期的主要临床治疗方法。近年来,以(Supercapsular percutaneously-assisted total hip,SuperPATH) 为入路的微创全髋关节置换术日趋成熟,因其具有创面小、关节稳定等特点被临床推荐使用[1]。但由于该类手术与全髋关节置换术一样,患者术后将发生疼痛、关节挛缩、关节移位等并发症。因此,为患者提供疾病知识,指导患者正确认知疾病,对提高治疗效果、及改善预后均有重要意义。健康信念干预模式主要是对患者的不健康行为因素进行分析,评估其信念认知,并采取针对性干预措施以促进其执行健康行为[2]。个案管理是集评估、计划、监测、服务、协调于一体的照护模式,通过多学科沟通协作,整合现有资源,满足患者多重照护需求,达到提高照护品质,减少并发症,提高患者满意度为目的[3]。目前,以健康信念模式为理论框架的个案管理模式在PICC 置管肝癌患者的应用中,取得较好效果[4],但在骨科患者中的应用较少。本研究对在本院住院的以SuperPATH 入路方式实施全髋关节置换术患者实施以健康信念模式为理论框架的个案管理模式,经过实践取得较好的效果,现将方法和结果报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月—2020年6月在本院住院行SuperPATH 微创全髋关节置换术患者84 例。入选标准:符合临床股骨颈骨折、骨关节病变终末期诊断标准[5];年龄大于18 周岁;首次行SuperPATH微创全髋关节置换术的患者;对疾病知晓,并知情同意。排除标准:合并精神障碍;术前合并严重器官功能衰竭者,如心力衰竭、呼吸衰竭等。样本量估算方法:按照重复测量设计的定量资料样本量计算公式,[6],其中,一类错误α 取0.05,二类错误β 取0.10,对应zα/2=1.96,zβ/2=1.282;m 为重复测量次数,取3;ρ 为个体各个测量值间的相关系数,此处取0.65;评分的标准差σ 估算为4; 具有专业意义的最小差值δ 为4;组间样本比例为1:1,对应π=0.5。并以20%的失访率计算,两组所需样本量共为84 例,每组42例。患者均签署了知情同意书。本研究经医院伦理委员会讨论通过(批准号:2017110302)。根据入院的先后次序进行分组,将2018年1月—2019年3月在本院住院行SuperPATH 微创全髋关节置换手术患者42 例设为对照组;2019年4月—2020年6月在本院住院行SuperPATH 微创全髋关节置换手术患者42 例设为观察组,两组一般资料比较,差异无统计学意义(均P>0.05),具有可比性,结果见表1。
表1 患者一般资料两组间的比较(±S;n/%)

表1 患者一般资料两组间的比较(±S;n/%)
项目年龄(岁)性别观察组(n=42)53.30±6.5对照组(n=42)56.50±8.3统计量t=-0.930 P 0.194男女21(50.00)21(50.00)24(57.14)18(42.86)χ2=0.3790.538疾病类型股骨颈骨折关节变性文化程度高中及以下大专本科及以上医疗费用支付方式自费新农合职工医保家庭人均月收入(元)手术时间(min)26(61.90)16(38.10)25(59.52)17(40.48)χ2=0.1530.695 23(54.76)10(23.81)9(21.43)22(52.38)11(26.19)9(21.43)χ2=0.192 0.891 6(14.29)23(54.76)13(30.95)2341.45±50.56 177.4±15.9 7(16.67)23(54.76)12(28.57)2433.65±52.17 182.9±16.9 χ2=0.153 0.921 t=-0.322 t=-0.970 0.742 0.748
1.2 方法
1.2.1 对照组 实施常规的护理措施,①责任护士对患者实施术前教育,包括疾病信息、治疗方法、患者在快速康复过程中的角色与可期待的疗效。非药物治疗术前镇痛方法:分散注意力、放松疗法。②疼痛管理。术中镇痛:椎管内镇痛或静脉注射选择性COX-2 抑制剂。术后镇痛:术后6h 冰敷、抬高下肢;使用NSAIDs 类药物镇痛;自控式镇痛泵镇痛(patient controlled analgesia,PCA)镇痛。③康复锻炼:术后当天在床上进行踝泵运动;术后第3~4d 开始康复训练,包括踝关节主动背伸跖屈、膝关节屈曲运动,随后逐渐增加股四头肌的等长收缩锻炼及负重训练等,每天2 次,每次15~30min。④出院后随访:患者于术后3 个月、6 个月回院复诊,或由病房管床护士电话随访2 次。电话随访内容包括术后伤口愈合、疼痛情况、康复锻炼及关节功能康复情况等。每次随访时间约15min。
1.2.2 观察组
1.2.2.1 组建个案管理小组 管理小组成员包括医生1 名、麻醉师1 名、护理(个案管理师)1 名、营养师1 名、康复师1 名等。医生负责患者的诊疗工作;麻醉师负责术前与术中、术后镇痛;护理人员负责患者病情评估、康复指导及治疗工作;营养师负责患者的营养评估及营养支持; 康复治疗师负责康复训练评估及指导。个案管理师必须是通过相关个案管理培训的人员,是联系患者、医生及各部门的纽带。
1.2.2.2 个案管理模式 健康信念教育模式是从患者本身出发,通过评估患者的行为和认知,给予针对性健康教育,以促进患者执行健康行为[2]。本研究以健康信念模式为理论框架,实施评估-目标制定-实施干预-发现和解决问题的个案管理模式,具体内容见表2。

表2 SuperPATH 微创全髋关节置换术患者个案管理内容
1.2.3 评价指标
1.2.3.1 疼痛程度及其缓解情况 术前、术后24h对患者的疼痛程度进行评估及了解其术后24h 疼痛缓解时间。疼痛评估采用视觉模拟评分(visual analogue scale,VAS)[7],满分为10 分,0 分为无痛;1~3 分为轻微疼痛但能忍受;4~6 分为中度疼痛,影响睡眠;7~10 分为重度疼痛无法忍受,伴有睡眠障碍或被动运动。评分越高疼痛程度越高。疼痛缓解时间为患者报告疼痛开始经处理后至下一次疼痛发作需处理的间隔时间,时间越长表示镇痛效果越好。
1.2.3.2 髋关节功能 采用Harris 髋关节功能评分表[8]分别评估患者出院时、出院后3 个月、出院后6 个月的髋关节功能状况。Harris 髋关节功能评分表内容包括疼痛、功能、畸形、活动度等4 个领域,15 个条目,共100 分,分值越高提示髋关节功能越好。该量表Cronbach’s α 系数为0.88~0.92。
1.2.3.3 日常生活能力 采用Barthel 指数评分[9]评估患者出院时、出院后3 个月、出院后6 个月日常生活能力,其内容包括穿衣、进食、修饰、如厕、控制大便、控制小便、洗澡、平地行走、床椅转移、上下楼梯等,总分为100 分,分值越高表示生活自理能力越好。
1.3 统计学方法
数据采用SPSS20.0 软件进行统计学分析。符合正态分布的计量资料采用均数±标准差表示,组间比较采用t 检验。患者出院时、出院后3 个月、出院后6 个月髋关节功能评分和日常生活能力评分采用重复测量的方差分析。计数资料采用频数、构成比表示,组间比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者疼痛程度及疼痛缓解时间比较
两组患者疼痛程度及疼痛缓解时间比较见表3。从表3可见,术后24h 观察组患者疼痛评分低于对照组,疼痛缓解时间长于对照组,两组比较,差异有统计学意义(均P<0.001)。

表3 两组患者疼痛程度及疼痛缓解时间比较(n=106;X¯±S)
2.2 两组患者不同时间点髋关节功能评分比较
对不同时间点两组患者髋关节功能评分进行重复测量方差分析,结果显示:F组间=763.67,P<0.001;F时间=1400.79,P<0.001;F交互=33.60,P<0.001,提示观察组与对照组髋关节功能评分随时间的变化而不同,进一步比较结果见表4。从表4可见,观察组患者在出院时、出院后3 个月、出院后6 个月3个不同时间点的髋关节功能评分高于对照组,两组比较,差异有统计学意义(均P<0.001)。
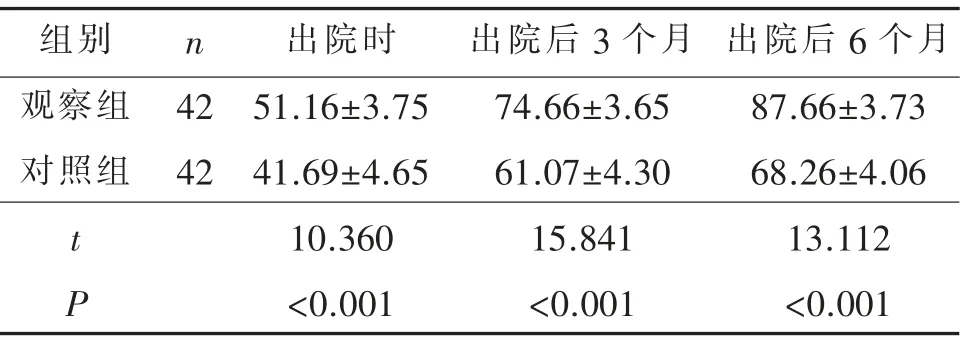
表4 两组患者不同时间点髋关节功能评分比较(分,X¯±S)
2.3 两组患者不同时间点日常生活能力评分比较
对不同时间点两组患者日常生活能力评分进行重复测量方差分析,结果显示:F组间=402.13,P<0.001;F时间=953.08,P<0.001;F交互=68.90,P<0.001,提示观察组与对照组日常生活能力评分随时间的变化而不同,进一步比较结果见表5。从表5可见,观察组患者在出院时、出院后3 个月、出院后6 个月3 个不同时间点的日常生活能力评分高于对照组,两组比较,差异有统计学意义(均P<0.001)。
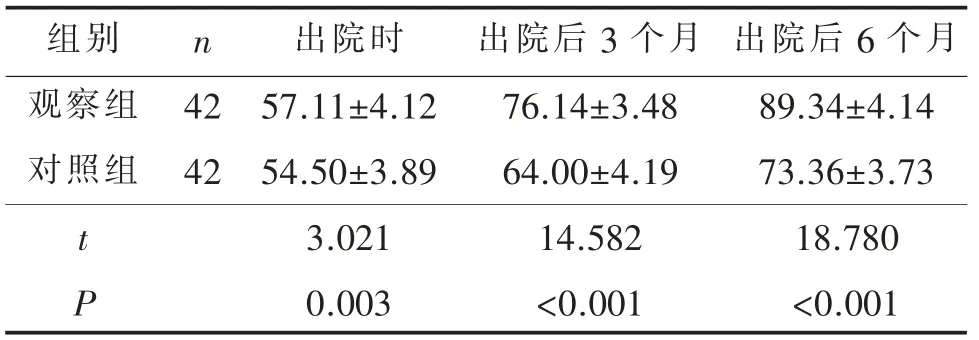
表5 两组患者不同时间点日常生活能力评分比较(分,X¯±S)
3 讨论
3.1 以健康信念模式为理论框架个案管理模式可降低全髋关节置换术后患者疼痛程度
研究表明[10],疼痛是手术患者面临最大恐惧因素之一,尤其是骨科患者,大部分患者术前已出现不同程度的疼痛,疼痛不仅会引起患者的中枢神经系统发生病理重构,给患者带来一定的心理及生理影响,严重者造成失眠、焦虑、应激能力下降,进而影响患者的康复训练及康复效果。外科快速康复指南[11-12]强调,围手术期的疼痛管理,术前疼痛评估、针对性的预防性超前镇痛等措施可以打断疼痛链,降低术后疼痛强度。但不同患者对疼痛及镇痛药物的敏感性不同,单一的镇痛模式易致患者产生耐药性及副作用增加。因此,个体化、多模式疼痛管理对降低患者术后疼痛程度非常重要。健康信念模式教育是提高患者疾病认知的重要手段,通过评估其信念认知,激发患者的内在动机,并采取针对性干预措施[2]。本研究在患者术前通过个案管理师丰富的专业知识对其疼痛进行评估,掌握患者疼痛的耐受程度,针对不同类型的患者制订针对性处理措施,实施个体化镇痛模式,如对吸烟、喝酒的患者,指导其戒除;对睡眠质量差的患者,通过调整睡眠环境,必要时给予抗焦虑治疗,指导患者采用分散注意力、放松疗法,以达到提高患者对药物耐受性,延长镇痛时间及应用最小剂量起到最佳镇痛效果的目的。本研究结果显示,术后24h 观察组患者疼痛程度低于对照组,且24h 疼痛缓解时间长于对照组(均P<0.001)。结果提示,以健康信念模式为理论框架个案管理模式可降低全髋关节置换术后患者疼痛程度。
3.2 以健康信念模式为理论框架个案管理模式可促进全髋关节置换术患者关节功能恢复及提高其日常生活能力
SuperPATH 手术方式能尽可能地保存关节周围组织,减少损伤,保存其功能,但也会发生关节挛缩、关节移位等并发症,影响患者髋关节功能恢复,使患者生活能力降低。相关研究结果显示[12],术后康复训练可减少SuperPATH 全髋关节置换术并发症的发生及提高康复效果。对于首次进行髋关节置换术的患者来说,由于对术后康复效果不确定性,普遍存在恐惧及焦虑情绪及对疾病认识不足等各种因素影响,导致其康复训练依从性较低。在医院由于有医护人员的指导,大部分患者康复训练能基本完成,但出院后没有医护人员的面对面指导,患者的康复训练往往得不到落实。周淑华等[14]研究结果显示,以健康信念模式为理论框架的家庭访视有利于发现患者及其家庭潜在或现存的问题,采取有效的措施,使患者树立健康信念和行为。相关研究结果[4,15]显示,个案管理模式通过评估、计划、执行、协调等流程,整合资源,协同医疗、护理、营养师、康复师等,能很好地完成术前评估、干预的内容,提高康复效果。由于患者不良习惯的改变需要主观意识的转变,才能提高其依从性。为此,本研究通过评估患者的营养状况、运动耐受力,采取视频宣教、面对面方式对患者解释不良习惯带来危害及采取正确行为的重要性和意义,使患者理解积极采取有效的康复训练对提高康复效果的作用;通过团队成员与患者、照顾者共同拟定康复训练方案,最终达到患者及家属的认同与遵守、执行,并协同医疗、康复师等在患者可忍受的程度下循序渐进进行康复训练,以防过度用力或超长时间锻炼,造成损伤或关节脱出、畸形等风险; 患者在个案管理师指导和科学康复训练中,从感性认识和亲身体验中不断强化正确健康信念和行为的认识,提高了康复训练的主动性和自觉性,从而提高康复训练效果。本结果表明,观察组患者在出院时、出院3 个月、出院6 个月3个不同时间点的髋关节功能评分及日常生活能力评分均高于对照组(均P<0.001)。
4 结论
本研究结果表明,以健康信念模式为理论框架个案管理模式可降低SuperPATH 微创全髋关节置换术患者术后疼痛程度,改善患者的髋关节功能及提高患者自理能力。

