电子鼻咽喉镜直视下环杓关节拨动复位术治疗环杓关节脱位的疗效分析
肖其珍,伍保均,卿丹,梁思玉,杨国仁
(简阳市人民医院 1.耳鼻咽喉科; 2.麻醉科,四川 成都 641400)
环杓关节脱位(arytenoid dislocation,AD)是指杓状软骨环面在杓状软骨与环状软骨之间关节囊的位置关系发生改变,致解剖位置发生异常改变,导致患侧的声带运动障碍引起不同程度的发音困难、声音嘶哑、吞咽疼痛及饮水进食呛咳等症状;同时有潜在的医患纠纷隐患。临床上发生率较低,在不同医院及患者群体报道不一,为0.009%~0.097%[1]。近年报道的AD的发病率逐渐增高,由于环杓关节的关节面浅、关节囊松弛的解剖特点导致环杓关节在外力作用下容易发生关节脱位;临床上常见的可以引发AD的高危因素[2-5]包括:不熟练的全身麻醉诱导操作;不熟练或暴力的气管插管或拔除气管导管;气管导管带管时间过长(包括长时间手术);颈部钝挫伤;安置直径较大或质量粗糙的胃管或安置胃管时间较长;经食管超声(TEE)探头操作;特殊体位或术中多次体位更换等。据文献报道最常见的病因多为麻醉气管插管及拔管所致[6-9]。另外,由于既往临床医师及麻醉医师的判断不足,未及时请耳鼻咽喉科医师会诊、对全麻气管插管术后声音嘶哑认识不足或诊断条件不足等,导致该病的诊断率降低,临床上需要重视并加以鉴别,并给予积极处理;而AD的复位效果及临床预后均与复位方法选择、发现及处理的时机密切相关。AD的治疗方式[10]包括闭合复位(环杓关节拨动)、开放手术复位及嗓音矫治训练等。本研究回顾性分析2016年9月—2021年3月收治的17例明确诊断为单侧AD并在局部麻醉电子鼻咽喉镜直视下杓状软骨复位,配合术后发声训练,取得良好效果的患者资料,现总结报道如下,以期为AD的治疗提供参考。
1 资料与方法
1.1 临床资料
收集2016年9月—2021年3月17例诊断为单侧AD的住院患者,男10例,女7例;年龄30~76岁,平均年龄52.2岁。病因为打架斗殴致颈部顿挫伤1例(5.88%);全身麻醉气管插管术后所致16例(94.12%),其中骨科手术3例(17.65%),胸部手术6例(35.29%),胃肠手术4例(23.53%),肝胆手术3例(17.65%)。全麻术后气管插管带管时间为40 min至21 d,其中长期带管2例,分别为17~21 d;长期安置胃管2例,分别为22 d及25 d。发病后确诊时间1~26 d,平均6.2 d。17例患者发病前均无相关病史,无发音困难、声音沙哑、咽喉疼痛、呼吸困难及饮水、进食呛咳等表现;发病时均有典型的临床症状,表现为不同程度的发音疲劳及声音嘶哑,发声时可闻及明显气息声。电子鼻咽喉镜下可见17例患者患侧杓状软骨解剖位置异常、固定,不同程度的声带运动障碍及声门闭合不良,声门裂呈不等腰三角形;伴不同程度的局部黏膜充血肿胀;其中11例(64.71%)为左侧AD(图1a),6例(35.29%)为右侧AD(图1b);12例(70.59%)患者为杓状软骨向前内侧移位,5例(29.41%)患者为杓状软骨向后外侧移位。所有患者在确诊后均立即接受杓状软骨拨动复位。
1.2 诊断依据
1.2.1 病史 17例患者病史中均有常见高危诱发因素,如全麻气管插管、长期胃管置入或者颈部外伤史。
1.2.2 临床表现 发病前均无相关病史,无发音困难、声音沙哑、咽喉疼痛、呼吸困难及饮水、进食呛咳等表现;发病时均有典型的临床症状,表现为不同程度的发音疲劳及声音嘶哑,发声时可闻及明显气息声;6例(35.29%)患者有轻微咽痛;3例(17.65%)患者有饮水呛咳;所有患者均无呼吸困难。
1.2.3 辅助检查 电子鼻咽喉镜示所有患者患侧杓状软骨解剖位置异常、固定,不同程度的声带运动障碍及声门闭合不良,声门裂呈不等腰三角形;伴不同程度的局部黏膜充血肿胀;其中11例(64.71%)为左侧环杓关节脱位,6例(35.29%)为右侧环杓关节脱位;12例(70.59%)患者为杓状软骨向前内侧移位,5例(29.41%)患者为杓状软骨向后外侧移位。
1.3 方法
1.3.1 复位方法 在与患者及家属充分沟通并取得其同意后,17例确诊患者均于局麻下在电子鼻咽镜直视下行患侧杓状软骨拨动复位术。患者复位前于口咽及喉腔喷1%丁卡因溶液3次做局部黏膜表面麻醉,为避免夹伤喉咽部黏膜,将“L”型喉异物钳末端用无菌医用胶布固定稳妥。患者取仰卧位,助手操作电子鼻咽镜,配合治疗者将患者喉咽腔充分暴露,使治疗者能在直视下操作;治疗者左手拉患者舌后嘱患者发“一”音或者配合深呼吸,右手持异物钳在电子鼻咽喉镜直视下根据脱位方位进行拨动复位3~5次;前脱位者,于发声时拨动异物钳紧贴患侧环杓关节内侧,向内、向后外方轻柔拨动推挤杓状软骨;后脱位者,于吸气相时拨动异物钳紧贴患侧环杓关节外侧,向内、向前上方拨动推挤杓状软骨,每次复位可进行3~5次弹拨;在拨动复位过程中可以调整并张开喉异物钳前端活动钳叶,夹持住患侧杓会襞根据脱位方向进行复位;在进行拨动复位的同时在电子鼻咽喉镜直视下嘱患者发音或配合呼吸,立即观察并记录患者声带动度是否恢复正常以及发声是否改善。拨动复位结束后根据患者一般情况、耐受及配合程度、声音嘶哑及发音困难改善的情况、双侧杓状软骨是否对称等决定是否需再次复位及复位次数;复位后双侧声带活动正常且双侧杓状软骨位置对称,声门闭合完全,发声明显好转则提示拨动复位成功,不再进行二次复位;反之2~7 d后再次拨动复位2~3次。
1.3.2 复位后处理 术后3 d雾化吸入布地奈德混悬液2 mg,每日2次;术后进行嗓音训练,采用“四步训练法”[11],即放松训练、呼吸训练、发声训练及共鸣训练;术后4周评价治疗疗效。
1.4 嗓音主观评估方法
嗓音的主观评估包括患者自己感知声音嘶哑程度的自我评估及临床医生对患者声音质量的主观听感知评估。
1.4.1 发声障碍指数(voice handicap index,VHI) VHI是Jacobson等[12]于1997年提出的,可量化患者对声音嘶哑的感知程度,该量表整合了功能(functional,F),生理(physical,P)和情感(emotion,E)多方面的发声障碍;此次研究中17例患者在拨动术前、术后1周及术后4周填写简化VHI量表(VHI-10)[2,13],包括F1、F2、F8、F9、F10、P3、P5、P6、E4、E6共10个条目,患者对问卷上10个条目进行打分,相应选项分别代表该感受发生的频度:0分为从没有,1分为很少,2分为有时,3分为经常,4分为总是;总分范围0~40分,总分越高,说明患者对自己发音障碍主观评估越严重。
1.4.2 听觉感知(GRABS)评估 GRABS[14-15]是由日本言语矫正与语音学会提出的声音质量评估工具,临床医生主要从总嘶哑度(grade,G),粗糙度(roughness,R),气息度(breathiness,B),无力度(asthenicity,A),紧张度(strain,S)5个范畴对患者声音质量进行听感知评估。本研究以总嘶哑度G进行声音嘶哑评估,分为4个等级:G0级为正常,G1级为轻度声嘶,G2级为中度声嘶,G3级为重度声嘶。17例患者均于拨动术前、术后1周及术后4周由同一名耳鼻咽喉科医师对其嗓音进行主观听感知评估。
1.5 统计学方法
数据分析采用SPSS 23.0统计学软件。正态分布的数据行配对t检验;非正态分布的数据采用配对非参数检验。P<0.05为差异具有统计学意义。
2 结果
2.1 复位结果
17例患者中经一次拨动复位术后当天嗓音恢复正常,无声音嘶哑,电子鼻咽喉镜检查双侧声带活动正常且双侧杓状软骨位置对称,声门闭合完全者3例(17.65%)(图2a、b),经2次拨动术后嗓音恢复正常者7例(41.18%),经3次拨动术成功者5例(29.41%),经4次拨动术成功者2例(11.76%)。17例患者复位情况见表1。术后4周评估疗效时均诉发音疲劳改善,声音恢复正常,饮水呛咳症状消退;电子鼻咽喉镜检查声带运动恢复正常、声门闭合完全15例(88.24%);2例(11.76%)患者患侧声带动度较术前改善,但仍较健侧稍差,声门闭合不完全(图2c),但较前改善。17例患者的平均复位时间为6.2 d,平均复位次数为2.4次,平均恢复时间为11.3 d。
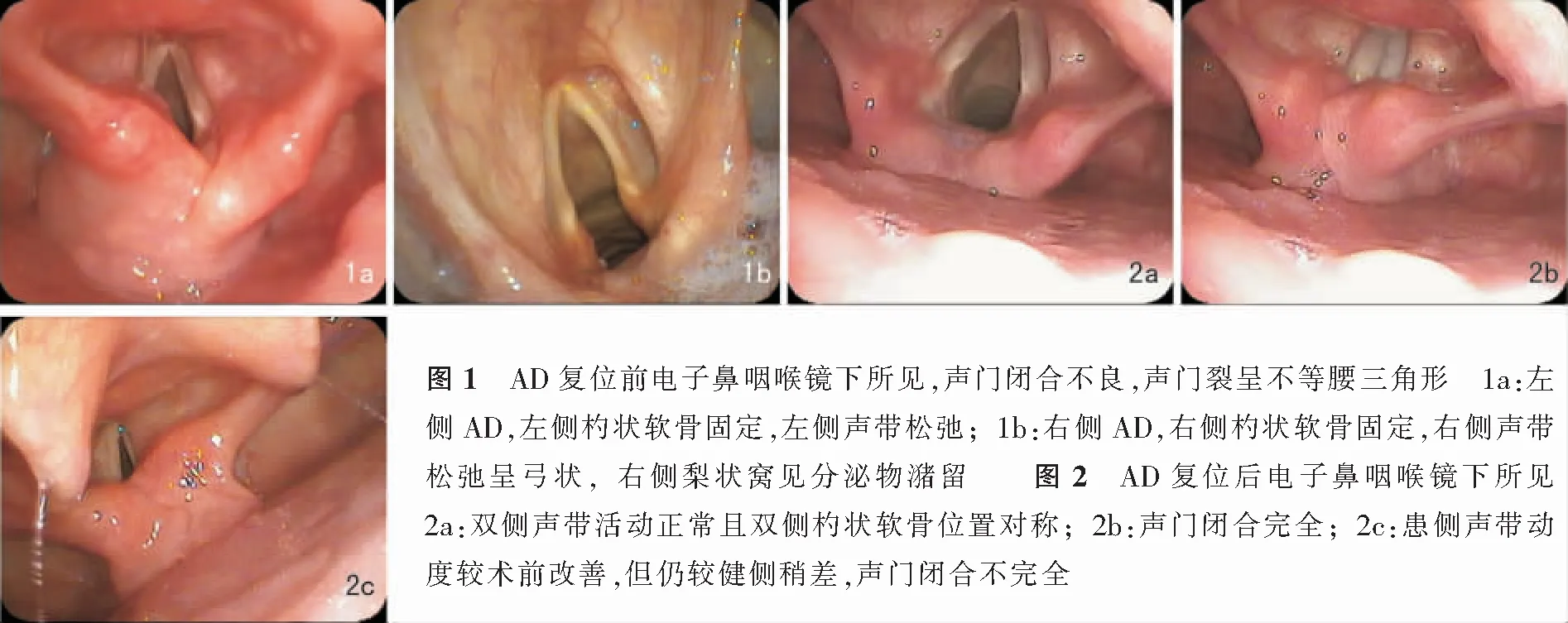
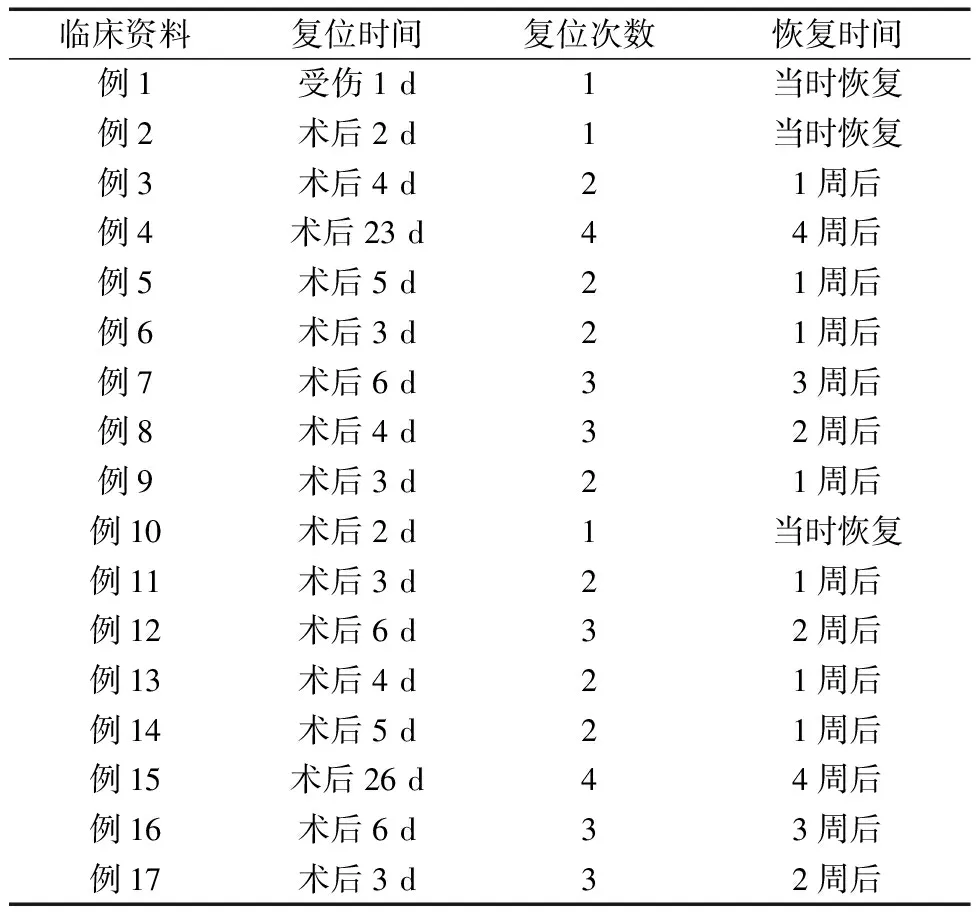
表1 17例AD患者治疗情况
2.2 复位前后VHI-10分数比较
17例患者拨动复位后1周及4周VHI-10的总分及3个维度分数较拨动复位前均降低,差异均具有统计学意义(P<0.05);见表2。
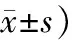
表2 17例AD患者治疗前后VHI-10 评分比较 (分,
2.3 复位前后声音总嘶哑度G分级比较
17例患者声音总嘶哑度G分级在拨动复位前、拨动复位后1周、拨动复位后4周降低。见表3。
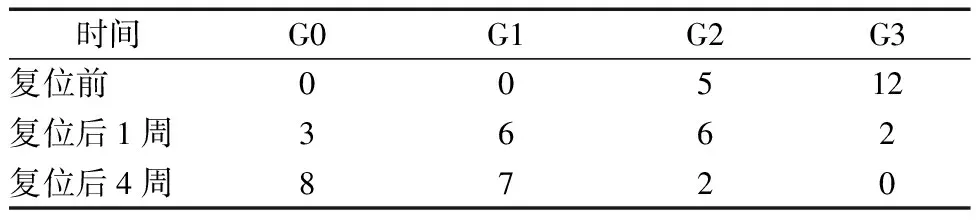
表3 17例AD患者治疗前后声音总嘶哑度G分级比较(例)
3 讨论
环杓关节是一个运动灵活、形式复杂、由环状软骨的环杓关节面、杓状软骨底面及环杓侧肌、环杓后肌、环杓韧带组成的多轴关节[16],对声门的开闭起重要作用。基于环杓关节面浅,关节囊松弛,咽喉肌肉力量薄弱等解剖特点,故环杓关节在外力作用下容易发生脱位;加之环杓关节位置深在,精准的经手触摸式复位法无法实现;同时经报道,AD在临床上多与全麻相关[17-18],如麻醉诱导不当、暴露声门不当、喉镜置入过深、气管插管及导管拔除过程中操作不当、长时间带管等[19],另置入材质过硬的胃管或留置胃管时间过长[20]、胃镜检查及颈部外伤及手术等均可导致不同程度及不同方位的AD[21];有潜在的医患纠纷隐患;所以简便、有效、安全可行的治疗方法治疗AD仍是极具挑战性的临床课题,也是减少医患纠纷的关键。
及时矫正关节脱位、恢复正常的关节解剖关系及恢复或改善声带发音质量及运动功能是治疗AD的首要原则。治疗方式[22]包括手术治疗(闭合性复位术和开放性复位术)及嗓音训练。其中首选环杓关节闭合复位术[23],局部麻醉下间接喉镜或电子鼻咽喉镜[24]下拨动复位、全身麻醉下直达喉镜[25]、可视喉镜及支撑喉镜[26-27]下复位。而开放性手术[27-28]则多用于多次闭合拨动复位术无法成功或脱位时间较长(大于10周)者;包括环杓关节开放复位术、声带注射填充术、甲状软骨成型术等,多采用全身麻醉。此外,嗓音训练[29]多用于全身情况不良、多次复位不成功、脱位时间较长或不接受开放性手术者,部分患者经合理、适当的训练后,部分脱位的环杓关节可经对侧声带代偿性偏移或自行复位,大部分患者的症状,如发音困难、声音嘶哑和进食呛咳可改善甚至正常。
本研究中17例明确诊断为单侧AD并在局部麻醉电子鼻咽喉镜直视下杓状软骨复位,配合术后合理的发声训练,取得良好的效果,总结得益于以下几点:①相对于全身麻醉,治疗者可通过局部麻醉下患者配合发音及呼吸动作及时观察并记录患者声带动度的变化情况及声音的改善程度以判断复位是否成功,患侧声带动度恢复、声门闭合完全以及患者发音质量改善是拨动复位成功的标准;同时,采用局部麻醉安全系数高,便于操作,可以避免因再次全麻手术对患者及家属带来的精神、心理、经济及生理上的损害,从而减少医患纠纷的隐患;②相对于在视野狭小的间接喉镜下操作,电子鼻咽喉镜能全方位暴露双侧环杓关节、声带、声门区,术野大且清晰,直视下操作可减少因环杓关节暴露不良导致盲目操作,从而影响疗效甚至造成进一步的损伤;同时治疗者能在直视下参照健侧杓状软骨的解剖位置形态及声门的形状进行更加精细化及程序化的拨动复位,增加了操作的准确性及成功率;③相对于局部麻醉坐位,本研究中患者采取仰卧位,可增加患者的配合度,使患者在放松、安静、肌肉松弛的状态下操作,可增加杓状软骨拨动复位的成功率;④本研究拨动复位术后利用合理且适当的嗓音训练,可以改善环杓关节运动障碍及声门闭合程度,增加声带肌张力,改善嗓音质量[30];术后使用类固醇激素雾化吸入,可有效减轻局部黏膜水肿[7];从而促进了环杓关节功能的恢复;⑤本研究中有2例患者确诊后经过4次复位后有效,患侧声带动度较术前改善,但仍较健侧稍差,声门闭合较前改善;分析其原因考虑为2例患者均在监护室带管2周以上,术后安置胃管3周以上,致首次确诊时间均为术后3周以上;有研究报道[31-32]认为最为理想的复位时间是在发病24~48 h内,脱位后48 h可发生关节组织强直和纤维化致复位困难;有学者[33]称AD确诊时间超过7 d后,会造成复位次数及难度增加,患者满意度降低;故在全身状况允许的情况下,应尽早实行杓状软骨拨动复位术[34];⑥王俊华等[21]报道称两例患者未行拨动复位术,仅使用类固醇激素雾化吸入,于发病后30 d发音困难缓解,发音质量改善;Tan等[35]报道过因气管内插管困难导致的1例AD,仅通过嗓音训练后2周声音嘶哑症状改善,发音恢复正常;本研究中所有病例复位术后均给予雾化吸入及嗓音训练,总有效率高,且有2例确诊时间较晚的AD患者通过复位后患侧声带活动度较健侧差,但声音嘶哑及发音困难症状改善;不排除少部分患者可以通过嗓音训练和/或雾化吸入等对症治疗致症状好转可能;未来此类研究中应多收集病例对照分析以期获得更精准的治疗策略;⑦本研究中,多数全麻术后病例未能在术后第一时间明确诊断,导致未能在发病初期给予及时治疗;与临床医师及麻醉医师的判断不足、未及时请耳鼻咽喉科医师会诊、对全麻气管插管术后声音嘶哑认识不足或诊断条件不足等有关,导致该病的诊断率降低,诊断时间延迟,从而延误治疗时机,临床上需要重视并加以鉴别,并给予积极处理。
综上所述,早发现、早诊断、早治疗可有效提高杓状软骨拨动复位的成功率;在局部麻醉电子鼻咽喉镜直视下行杓状软骨拨动复位,配合术后合理的嗓音训练及使用类固醇激素或非类固醇甾体类消炎药物,对AD能取得良好的临床效果,是安全、有效、简便的诊疗方法;但本研究的不足之处在于未能于术前、术后完善高分辨率环杓关节的三维重建CT[36]及喉肌电图[37]等检查,对本研究的完整性可能存在影响,在未来临床病例资料的采集中需注意补充完善。

