鼻内镜下等离子射频鼻后神经切断术治疗中重度变应性鼻炎疗效观察
薛令军,张晓锋,刘卫海,邓金虎,刘丽丽,张恩东
(青岛大学附属威海市立第二医院 耳鼻咽喉头颈外科,山东 威海 264200)
变应性鼻炎是IgE主导的黏膜非感染性炎症反应,症状主要包括鼻塞、鼻痒、流涕及喷嚏等不适症状,我国患病率约为4%~38%[1],严重影响人们的正常生活。变应性鼻炎治疗一般包括避免变应原、规范化药物治疗、特异性免疫脱敏治疗及健康教育四位一体综合治疗,通过综合的系统治疗后,仍有部分中重度持续性变应性鼻炎治疗效果欠佳[2]。研究表明,神经-免疫通路在变应性鼻炎的病理生理过程中亦发挥重要作用,针对药物及免疫治疗效果欠佳的重度变应性鼻炎患者,可以通过神经切断来降低副交感神经的敏感性来改善症状,近年来开展了鼻后神经切断术[3]。笔者采用等离子行鼻后神经切断术,联合行下鼻甲成形术及鼻中隔矫正术治疗中重度变应性鼻炎,进行长达3年的随访观察疗效满意,报道如下。
1 资料与方法
1.1 临床资料
回顾性分析威海市立第二医院耳鼻咽喉头颈外科2015年1月—2018年1月收治的80例中重度持续性变应性鼻炎患者,其中男30例,女50例;年龄20~52岁,平均年龄(30.5±13.5)岁。依据于中国变应性鼻炎诊断和治疗指南诊断标准[4](2015,天津)所有患者均经过2年的规范化用药治疗及舌下脱敏治疗或无法忍受长期用药治疗,且生活质量严重受到影响。80例患者均合并有下鼻甲肥大;46例合并有鼻中隔偏曲,其中C形偏曲28例,S形偏曲10例,不规则偏曲8例。
1.2 治疗方法
80例患者全部选择静脉复合全身麻醉,在高清鼻内镜下以等离子射频于中鼻甲前端约0.5 cm沿中鼻甲长轴切开中鼻道黏膜至骨质,向上剥离腭骨垂直板处黏膜,掀起中鼻甲尾端,暴露蝶腭孔前下及后下方约1 cm范围,切断鼻后神经出腭骨垂直板骨管小分支,以腭骨筛棘为骨性标志找到蝶腭孔,充分暴露自蝶腭孔进入鼻腔鼻后神经分支及伴行蝶腭动脉等血管神经束(图1),电凝血管神经束至完全断离[5](图2)。80例患者均以等离子射频行下鼻甲成形术,于下鼻甲前端自前下至后上斜行切开下鼻甲中前1/3黏骨膜,剥离下鼻甲骨质至后端,切除骨质,以等离子行鼻甲内骨膜下创面止血,缝合切口。46例合并鼻中隔偏曲患者常规取鼻中隔矫正切口,切开黏膜及软骨膜,除剥离偏曲部分黏膜外,充分向后下剥离鼻中隔黏骨膜,注意保护嗅裂处中隔黏膜勿受损,矫正鼻中隔偏曲部分骨质,等离子止血,缝合中隔切口,使双侧鼻腔通畅度好。鼻腔术后一般给予浸有布地奈德的纳西棉填塞。术后1周刀口愈合后开始用布地奈德喷鼻剂喷鼻,持续1个月。
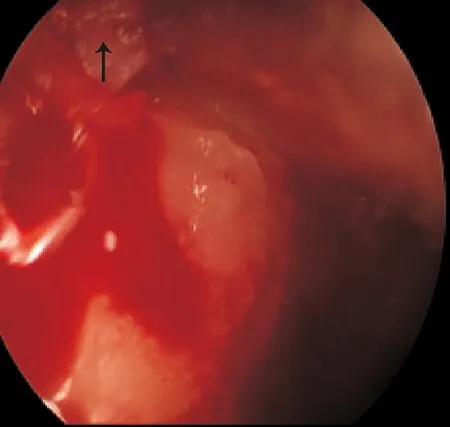
图1 鼻内镜术中可见蝶腭孔血管神经束(黑色箭头所示)
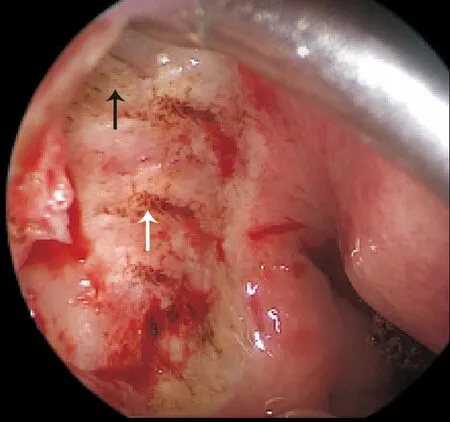
图2 鼻内镜下电凝断离蝶腭孔血管神经束后(黑色箭头所示),可见多处鼻后神经出腭骨骨管处小分支(白色箭头所示)
1.3 观察指标
依据变应性鼻炎的诊治原则和推荐方案制定的评分标准,对所有患者术前和术后1、2、3年时的临床症状(鼻塞、喷嚏、流涕、鼻痒)及体征评分,根据临床症状及体征记分评定治疗效果,记分方法[6]:(治疗前总分-治疗后总分)/治疗前总分×100%,结果<25%为无效,25~65%为有效,>65%为显效,显效和有效均记为有效,总有效率=(显效+有效)/总例数×100%。采用视觉模拟量表(visual analoguescale,VAS)对患者在术前和术后1、2、3年(鼻塞、喷嚏、流涕、鼻痒)VAS总评分观察比较,评分标准:患者将4个不同症状的主观严重程度标在10 cm的标尺上,0分为无任何不适,10分为能想到的最严重的症状。80例患者无失访病例。
1.4 统计学方法
2 结果
2.1 变应性鼻炎患者手术治疗情况
80例中重度变应性鼻炎患者术后随访1年有效80例,无效0例,有效率100%;2年有效76例,无效4例,有效率95%;3年有效71例,无效9例,有效率88.75%;1年和2年有效率有显著差异(P<0.05),2年和3年有效率比较显著差异(P<0.05)。3年内随着年限延长,有效率逐年下降。
2.2 变应性鼻炎患者手术前及术后1、2、3年随访的VAS评分情况
80例重度变应性鼻炎术前鼻塞、流涕、鼻痒、喷嚏VAS总评分(30.06±4.21)分,术后1年复查VAS评分为(5.30±1.11)分,与治疗前比较,差异具有统计学意义(t=57.83;P<0.05);术后2年复查VAS评分为(6.79±3.50)分,与术前比较,差异具有统计学意义(t=-3.72;P<0.05);术后3年复查VAS评分为(9.25±5.00)分,与术前比较差异具有统计学意义(t=-5.86;P<0.05)。随着年限延长,VAS总评分逐年上升(P<0.05)。
2.3 并发症情况
术后1周有1例中鼻道后端蝶腭动脉分支出血1例,经中鼻道填塞3 d后好转,未出现感染及鼻腔粘连、嗅觉减退等其他严重并发症。
3 讨论
变应性鼻炎发病率继续逐年增高,目前治疗方案主要是避免变应原、规范化药物治疗、特异性免疫脱敏治疗及健康教育四位一体综合治疗。部分中重度变应性鼻炎患者经过长期综合治疗后症状仍反复发作,特别是鼻塞严重影响正常工作及生活,变应性鼻炎继续发展还可以一定程度上诱发或加重哮喘[7],对于这部分中重度变应性鼻炎患者来讲,手术治疗成为缓解病情的选择。多年来临床医师一直在尝试外科干预作为补充手段来治疗难治性变应性鼻炎,一方面是通过神经阻断手术,包括翼管神经切断术及鼻后神经切断术、筛前神经分支切断等;另一方面是通过改善鼻腔结构布局来扩大容积,包括下鼻甲成形术及鼻中隔矫正术等。翼管神经及鼻后神经切断术减轻变应性鼻炎的机理为:变应性鼻炎除了经典的IgE抗体介导的Th2细胞调节的系列免疫机制外,副交感神经主导的神经调节机制可以通过分泌的乙酰胆碱调节变应性炎症,诱导树突状细胞成熟并促进Th2调节免疫反应,诱导嗜碱性粒细胞和肥大细胞脱颗粒释放炎性介质[8],因此通过切断副交感神经对鼻黏膜的支配可以弱化变应性鼻炎症状。有学者研究下鼻甲黏膜内存在特异性着色的胆碱能神经节细胞聚集而成的微神经节节后纤维构成副交感神经丛[9],在做下鼻甲成形术时可以同时降低下鼻甲黏膜下副交感神经神经丛活性。笔者应用鼻后神经切断术治疗中重度变应性鼻炎,本文所有中重度变应性鼻炎患者1年有效率100%,2年有效率95%,3年有效率88.75%,术后3年VAS评分均较术前明显降低,治疗效果满意。认为主要得益于以下3个方面:①以蝶腭孔为中心,除完全切断出蝶腭孔鼻后神经主要分支外,必须同时切断鼻后神经出腭骨垂直板小的分支,鼻后神经丛包括了鼻腔黏膜85%以上的副交感神经纤维[9],尽可能切断神经来减少鼻腔黏膜大部分的副交感神经支配,才可保证手术效果的最大化。解剖依据为翼管神经和上颌神经合并进入翼腭神经节,节后纤维经蝶腭孔进入鼻腔形成鼻后神经,分为鼻后上神经和后下神经,部分节后纤维自腭骨垂直板小骨孔进入鼻腔,一般距离蝶腭孔较近。鼻后神经含有感觉纤维,通过神经切断感觉纤维,可以降低鼻腔黏膜的感觉敏感性,同样可以减轻鼻痒及打喷嚏症状。有报道称在封闭蝶腭孔血管神经束后为防止神经再生,可以以骨腊封闭骨孔,笔者认为这不是变应性鼻炎复发的主要因素,从人体生物学讲,神经再生的几率较低;②行下鼻甲成形术及鼻中隔矫正术,这样除了鼻腔结构容积扩大以外,也降低了鼻中隔黏膜下及下鼻甲黏膜下副交感神经丛的活性,因此在行下鼻甲成形术和鼻中隔矫正术时,下鼻甲端黏骨膜的剥离骨质的去除尤为重要,行鼻中隔偏曲矫正时,在保护好鼻中隔嗅区黏膜的前提下,黏膜剥离可以向后超过偏曲部分骨质,以上操作有利于黏膜下副交感神经丛的阻断,特别是等离子射频在黏膜下的电凝应用效果较好;③等离子射频对切断神经有独特的优势,操作简便,视野清楚,解剖层次好,创伤小,止血彻底,在处理血管神经束及下鼻甲、鼻中隔黏骨膜均有优势,可以尽可能降低副交感神经及黏膜下副交感神经丛的活性。等离子射频的弊端主要为射频头工作时需要水持续冲洗从鼻腔后流进入鼻咽部,必须采用全身麻醉。通过本研究笔者认为相对于翼管神经切断术来说,鼻后神经切断术操作简单,不需要咬除腭骨眶突开放翼腭窝,未刻意寻找并切断咽支,保护了腭大神经及支配泪腺神经纤维,避免了翼管神经切断术可能带来的唇腭部麻木及泪液减少[10-12]。应用等离子射频术行鼻后神经切断术可以缩短手术操作时间,减轻术后填塞强度,加快术后恢复。研究报道鼻后神经切断后,鼻腔黏膜腺体数量明显减少[13-15],血管成分保持不变,炎性细胞特别是嗜酸性粒细胞及淋巴细胞渗出明显减少[16-17]。从本研究发现,3年内随着年限的延长,手术有效率逐渐下降,VAS评分逐年升高,说明变应性鼻炎作为系统性免疫疾病,单纯靠切断副交感神经的支配及改善鼻腔结构尚不能达到根治,仍需对药物治疗及免疫治疗等四位一体综合治疗。除鼻后神经切断以外,也有学者报道阻断筛前神经鼻腔外侧壁及鼻中隔部分分支使部分鼻腔黏膜失神经作用,而降低变应性鼻炎的症状,同样是短期效果好[18-19],目前手术治疗在国内外报道较多,国外对鼻塞型为主的变态性鼻炎,合并结构异常推荐手术治疗,手术远期复发率逐渐升高[20]。总之,手术治疗中重度变应性鼻炎病情复发的机制尚需进一步研究,鼻后神经切断能否替代翼管神经切断术,以及针对中重度变应性鼻炎的手术治疗后如何选择后续治疗及后续治疗的时机需要继续研究。

