鼻内镜下高选择性翼管神经切断术治疗变应性鼻炎
刘飞,胡璟,邢枭,黄祚峰,黄丹琳,李烁
(华中科技大学协和深圳医院 耳鼻咽喉科,广东 深圳 518000)
变应性鼻炎(allergic rhinitis,AR)是机体暴露于变应原后主要由IgE所介导的鼻黏膜非感染慢性炎性疾病[1]。常见症状为鼻塞、流涕、反复喷嚏、鼻痒等。心理表现为疲乏、痛苦、易怒、沮丧和尴尬等[2]。临床治疗的基本原则为控制环境、药物治疗、免疫治疗以及健康教育[3]。外科治疗时需严格掌握有关适应证及禁忌证,充分开展术前评估和微创操作。目前主要术式包含筛前神经切断术、翼管神经切断术和高选择性翼管神经切断术[4]。近年来,伴随内镜技术和电凝、低温等离子等手术器械发展,国内外学者就鼻内镜下手术对AR开展了不断探索,同时取得了较多肯定的疗效评定[5-6]。本文就鼻内镜下高选择性翼管神经切断术对中重度持续AR的疗效开展分析,具体内容如下。
1 资料和方法
1.1 研究资料
选取2018年1月—2019年9月在华中科技大学协和深圳医院就诊的伴中重度持续性AR的鼻中隔偏曲患者共60例为研究对象,按照随机数字表法随机分成对照组26例和治疗组34例,其中对照组男17例,女9例;年龄18~60岁,平均年龄(48.24±4.36)岁;病程1~20年,平均(11.45±3.32)年。治疗组男22例,女12例;年龄18~60岁,平均年龄(48.18±4.40)岁;病程1~18年,平均(11.52±3.28)年。两组患者性别、年龄以及病程等差异无统计学意义(P均>0.05)具有可比性。
纳入标准:①年龄18~60岁;②均与《变应性鼻炎诊断和治疗指南》[7]中有关诊断标准相符;③符合以下手术指征:存在鼻中隔偏曲等解剖异常;经规范化内科和或免疫治疗3个月以上鼻塞、流涕等症状无改善,有明显体征,影响生活质量,与《变应性鼻炎诊断和治疗指南》中有关AR外科治疗适应证相符;④均取得患者知情同意。排除标准:①鼻腔鼻窦存在肿瘤性病变者;②鼻炎加重期、哮喘未控制或者急性发作期者;③存在心理疾病或者依从性较差,无法按要求随访者;④伴有阿司匹林不耐受、不动纤毛综合征、囊性纤维化、自身免疫性疾病、心血管及呼吸系统疾病、糖尿病、凝血功能障碍等其他严重疾病者。
1.2 方法
术前予以鼻内镜及鼻窦CT检查,明确患者病情,制定详细治疗方案。对照组经鼻内镜鼻中隔矫正对鼻中隔偏曲行治疗,采取鼻中隔三线减张法,先将黏骨膜分离,由切口侧鼻中隔入路对切口开展分离,往上找到筛骨垂直板,从下到上颌骨嵴和鼻中隔软骨连接位置。第1张力线处在黏软骨膜与鼻腔左侧鼻前庭皮肤位置,往下软骨前缘将1~2 mm软骨切除,作为第1条张力线;第2条张力线处在筛骨垂直板与鼻中隔软骨的连接处前方,于1~2 mm位置将软骨切开,将对侧筛骨垂直板骨质前缘去除,引入第2条张力线;第3条张力线为上颌骨嵴与鼻中隔软骨位置,将基底部软骨的2~3 mm去除,为第 3条减张线。治疗组予以鼻中隔矫正,具体方法和对照组相同,除此之外加以双侧高选择性翼管神经切断,具体方法[8]如下:于上颌窦后囟后上方弧形切开黏骨膜,向后分离显露筛嵴,探针指引下切开暴露蝶腭孔上、下骨缘,电刀自前向后切断蝶腭孔内血管神经束至显露蝶腭孔骨性全部边缘。切断蝶腭孔血管神经束时,距离蝶腭孔骨缘约3 mm左右切断,以防止动脉出血回缩后难以止血。切断腭鞘管支时,在切除腭鞘管骨壁后尽量远离蝶腭孔切断,以防损伤翼管神经及翼腭神经节。切断腭鞘管支后,应继续向外侧分离清晰显露翼管神经及骨性翼管外口,确保分支离断及翼管神经完好。
术后两组对两侧鼻腔均开展膨胀海绵填塞止血,48~72 h后能将填塞物取出,常规加用抗感染和止血处理。
1.3 观察指标
对两组开展6个月随访,统计指标如下:①鼻炎用药(total rhinitis medication scores,TRMS)评分[9]:分别在术前与术后1、3、6个月对两组开展TRMS评分,其中局部及口服抗组胺药计为1分,抗白三烯药计为1分,局部加用糖皮质激素计为2分,经口服用糖皮质激素计为3分,若伴随哮喘且应用β2受体激动药计为1分,将所有用药计分累加即为最终得分;②视觉模拟量表(vsual analogue scale,VAS)评分[10]:分别在术前与术后1、3、6个月对两组开展VAS评分,分数在0~10分,评分越高表示症状越严重;③鼻结膜炎生活质量量表(rhinoconjunctivitis quality of life questionnaire,RQLQ)评分[11]:分别在术前与术后1、3、6个月对两组开展RQLQ评分,量表内容包括睡眠、非鼻/眼症状、鼻部及眼部症状、实际问题、情感等7部分,条目共28个,选择根据困扰程度计0~6分,得分越高,代表生活质量越低;④并发症:包含鼻腔出血、鼻腔异味以及术后头痛等。
1.4 数据处理
2 结果
2.1 随访结果
对照组26例患者随访中共6例失访,其中4例为更换联系方式无法和患者取得联系,另外2例为登记信息错误,研究终止时随访成功且临床资料完整共20例。治疗组34例患者随访中共8例失访,其中7例为更换联系方式无法和患者取得联系,余下1例为登记信息错误,研究终止时随访成功且临床资料完整共26例。治疗组术前鼻内镜可见鼻黏膜苍白、水肿,鼻腔见大量清水样分泌物,鼻中隔不规则偏曲(图1~3)。行高选择性翼管神经切断术后鼻内镜定期复查(图4~8),术后逐渐恢复正常。
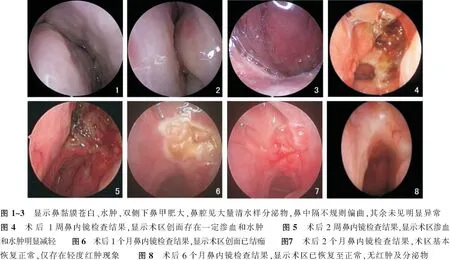
图1~3 显示鼻黏膜苍白、水肿,双侧下鼻甲肥大,鼻腔见大量清水样分泌物,鼻中隔不规则偏曲,其余未见明显异常 图4 术后1周鼻内镜检查结果,显示术区创面存在一定渗血和水肿 图5 术后2周鼻内镜检查结果,显示术区渗血和水肿明显减轻 图6 术后1个月鼻内镜检查结果,显示术区创面已结痂 图7 术后2个月鼻内镜检查结果,术区基本恢复正常,仅存在轻度红肿现象 图8 术后6个月鼻内镜检查结果,显示术区已恢复至正常,无红肿及分泌物
2.2 两组术前与术后不同时间的TRMS评分对比
术前两组TRMS评分比较差异无统计学意义(P>0.05);治疗组术后3、6个月的TRMS评分比对照组更低(P<0.05),两组术后1个月的TRMS评分比较差异无统计学意义(P>0.05),对照组手术前后TRMS评分对比差异无统计学意义(P>0.05),治疗组术后3、6个月TRMS评分低于术前(P<0.05),见表1。
表1 两组术前与术后不同时间的TRMS评分对比 (分,
2.3 两组术前与术后不同时间的VAS评分对比
术前两组VAS评分比较差异无统计学意义(P>0.05);术后1、3、6个月两组VAS评分均降低,且治疗组的VAS评分比对照组更低(P<0.05),见表2。
表2 两组术前与术后不同时间的VAS评分对比 (分,
2.4 两组术前与术后不同时间的RQLQ评分对比
术前两组RQLQ评分比较差异无统计学意义(P>0.05);术后1、3、6个月两组RQLQ评分均降低,且治疗组的RQLQ评分比对照组更低(P<0.05),见表3。
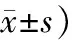
表3 两组术前与术后不同时间的RQLQ评分对比 (分,
2.5 两组并发症情况对比
治疗组26例中1例术后第8天在家中出现一侧鼻腔出血,急诊来院后出血自行停止,其余25例均未出现需要干预的鼻出血;5例患者术后出现鼻腔异味;1例患者出现术后头痛;均无眼干、眼异物感;均无面部及牙齿麻木等其他不适;对照组6例出现鼻腔异味,治疗组并发症率为26.92%(7/26)和对照组30.00%(6/20)对比无显著差异(χ2=0.053,P=0.818)。
3 讨论
AR是临床上最常见、严重影响患者生活质量的变态反应疾病,近年来发病率明显上升,不同患者的临床症状可因变应原接触时间、数量及机体反应情况有所不同。当前治疗时多采取避免或者减少接触有关变应原、药物(包括免疫治疗)等,对经规范化用药效果欠佳或者不愿接受药物治疗和无法耐受药物副作用患者多考虑开展手术治疗。近年来,伴随医学技术不断发展,鼻内镜下翼管神经切断术被逐渐用于AR治疗中,据有关研究显示[12],该术式疗效确切,能改善AR患者的临床症状,且创伤较小,术后并发症较少。
翼管神经分布在中颅底部,其内包含副交感纤维与交感纤维,从碟骨翼管到达翼腭窝,和上颌神经一同构成翼腭神经节,对鼻黏膜的大部分腺体分泌与血管舒缩起到支配作用,切断翼管神经能将AR触发神经机制阻断,为用药效果不佳的AR患者提供外科治疗依据。翼管神经属于副交感神经、交感神经纤维一同构成的混合神经,属于鼻黏膜有关植物神经纤维重要组成部分。至本世纪初,伴随影像学技术、鼻内镜技术和对局部解剖及生理功能认知不断加深,越来越多学者尝试于鼻内镜下经鼻腔入路切断翼管神经对AR患者开展手术治疗[13]。当前有关切断翼管神经对AR近期疗效已经得到临床充分证实,然而远期疗效不同报道之间存在一定差异,考虑原因可能和选取的病例数以及术式、术者操作技术等有关[14-15]。艾金刚等[16]发现,予以AR伴哮喘内镜翼管神经切除能控制其症状,改善其生活质量。本次研究发现:治疗后1、3、6个月,治疗组的RQLQ及VAS评分低于对照组;治疗后3、6个月,治疗组的TRMS评分低于对照组,且差异具有统计学意义(P<0.05),说明高选择性切断翼管神经对AR疗效肯定,该结果和齐岩等[17]研究中结果相一致,但和谢祚仲等[18]研究中结果存在差异,考虑原因可能和研究选取的患者病情以及术中切断神经不同有关。高选择性切断翼管神经分支,可阻断鼻腔黏膜中副交感神经支配作用,进而减少腺体分泌,并对血管扩张发挥抑制作用,对减轻并发症有着明显效果[19-20]。鼻后神经来源于腭神经节的翼管神经节后纤维及上颌神经的感觉纤维,主要经蝶腭孔进入鼻腔,包括鼻后上神经和鼻后下神经,切断鼻后神经可以降低鼻黏膜高反应性和轴突反射减少鼻腔分泌物的产生,并减轻鼻黏膜炎性反应。鼻后神经经蝶腭孔进入鼻腔,主要分成5组,即上鼻甲组、中鼻甲组、下鼻甲组、鼻中隔组、咽支组(咽支通过腭鞘管出翼腭窝分布于鼻咽黏膜),每组约1~3条,分别支配各鼻甲、鼻窦的黏膜及鼻中隔和腭前部的黏骨膜和上前牙的腭侧牙龈。腭鞘管是由腭骨蝶突和蝶骨鞘突形成的短骨管,前口位于鼻咽顶水平的翼腭窝后内壁,后口位于鼻咽部。腭鞘动脉是上颌内动脉向后的一个分支,咽支神经由腭鞘神经节走行至咽鼓管咽口。腭鞘管中走行的咽支也是鼻后副交感神经切断手术中需切断的重要一支,术中切断咽支外翻后显露翼管神经的主干后,才能确定咽支被切断。治疗组于鼻内镜协助下开展微创手术,手术的创新之处在于将鼻后神经以及翼管神经咽支选择性切断,并保留眶支,理论上等同于切断大部分分布至鼻腔的感觉神经纤维与自主神经纤维,进而达到缓解鼻腔黏膜高敏感性的目的,因鼻后神经不含有支配泪腺自主神经纤维,因此能减少或者防止眼干、泪液减少等不良反应出现;于鼻内镜下获取良好手术视野,对相应翼管神经开展切断操作时精准度较高,在保留神经主干前提下切断鼻后神经和翼管神经咽支,维持翼管主干神经生理作用,最大程度维持患者嗅觉功能,进而一定程度提升其术后生活质量。
本次研究发现,两组于并发症方面无显著差异,治疗组仅1例术后第8天在家中出现一侧鼻腔出血,急诊来院后出血自行停止,其余25例均未出现需要干预的鼻出血;5例患者术后出现鼻腔异味,考虑干痂较多,均于4周后缓解;1例患者出现术后头痛,考虑止血时烧灼过深,1周后缓解;均无眼干、眼异物感,均无面部及牙齿麻木等其他不适,说明开展高选择性翼管神经切断总体上有着较高安全性,并发症少,无需干预可自行恢复。此外,笔者认为AR治疗不能完全依赖于手术,环境因素改善以及药物治疗等均不可或缺。
本次研究发现:治疗后1、3、6个月,治疗组的VAS评分虽低于对照组且存在显著统计学差异,但治疗后1、3、6个月的VAS评分呈现上升趋势,提示其远期疗效有待进一步评估。
综上所述,鼻内镜辅助下高选择性翼管神经切断对中重度持续性AR患者有效,能近期缓解其临床症状,提升其生活质量,并发症少,值得采用。但研究中仍有一定的不足之处,如研究例数较少,研究时间较短,患者的随访时间仅为6个月,并非是手术的长期疗效观察,未来还需增加样本量,延长研究时间,统计患者的远期复发率等指标,从而得到更为客观、全面的研究结果,更好地指导临床实践。

