妊娠期糖尿病非药物管理患者指南的构建思路与方法
周英凤 ,黄 娜 ,李 丽 ,潘秀红 ,赵杏珍 ,赵敏慧
1.复旦大学护理学院,上海 200032;2.复旦大学JBI循证护理合作中心;3.复旦大学附属妇产科医院;4.复旦大学附属浦东医院;5.上海市嘉定区妇幼保健院;6.上海市第一妇婴保健院
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期首次发生的糖代谢异常[1]。随着生活方式及诊断标准的变迁,妊娠期糖尿病作为孕期最常见的并发症,正形成全球流行的趋势。根据国际糖尿病联盟(International Diabetes Federation,IDF)2019年发布的第9版全球糖尿病地图[2],15.8%的妊娠期妇女会出现不同程度的血糖升高,其中84%由妊娠期糖尿病所致。研究指出,妊娠期糖尿病会显著增加孕产妇及围生儿不良妊娠结局的风险,孕期并发症是非糖尿病孕妇的4.3倍[3],由此也带来了医疗费用及成本的显著增加。一项通过构建卫生经济模型对妊娠期糖尿病带来的经济负担进行计算后显示,每例妊娠期糖尿病孕产妇平均比正常孕产妇医疗支出多7 803美元[4]。因此,促进妊娠期糖尿病血糖的规范化管理、减少母儿不良妊娠结局风险、减轻社会经济负担是孕产妇保健领域关注的重点。因此,目前包括世界卫生组织(WHO)、IDF在内的国际组织和多个国家均制定了妊娠期糖尿病临床实践指南[5-6]。我国中华医学会妇产科学分会产科学组在2014年也制定了基于专家共识的妊娠合并糖尿病诊断与治疗指南[1];复旦大学循证护理中心在2018年以ADAPTE方法学为指导,制定了妊娠期糖尿病临床护理实践指南[7],为临床专业人员决策提供建议和指导。妊娠期糖尿病规范化血糖管理中非药物管理包括饮食及运动管理等生活方式的调整,是妊娠期糖尿病管理的关键策略。研究指出,70%~85%的妊娠期糖尿病孕妇均可以通过良好的饮食和运动管理维持正常的血糖水平而无须胰岛素等药物治疗[8]。而非药物管理是通过妊娠期糖尿病孕妇的自我管理实现的,但调查发现,妊娠期糖尿病孕妇的自我管理行为欠佳,90%的孕妇处于中等偏下水平[9]。随着越来越多证据的涌现,为孕妇提供基于现有最佳证据的科学建议,促进孕妇参与决策,是改善孕妇自我管理行为、推动妊娠期糖尿病良好血糖管理的重点。但系统的文献回顾表明,目前妊娠期糖尿病临床实践指南均从专业角度出发,围绕妊娠期糖尿病的预防、诊断、治疗及护理,为专业人员提供科学的推荐建议[10]。尽管部分指南在适用人群中将孕妇也纳入其中,但孕妇获取指南的途径有限,对指南的可及性并不高;并且指南中推荐建议过于专业化的描述不但影响了孕妇对推荐意见的接受度,也降低了推荐意见的可操作性。此外,孕妇与专业人员的关注重点并不一致,专业人员更关注诊断标准的变迁、有效的治疗方案等问题,而多数孕妇更倾向于获取自我管理相关的建议[11],所以目前的妊娠期糖尿病临床实践指南并不适用于孕妇。
患者指南是遵循循证医学的理念和方法,以患者需求和关注的健康问题为中心,基于当前可获得的最佳证据而构建的为患者提供决策建议的指南[12]。患者指南应以患者最关注的健康问题为核心,充分考虑患者的价值观和意愿,所提供的推荐建议在内容上应客观呈现各种措施的利弊,并提供实施各种措施的可操作性建议,在表现形式上应通俗易懂、图文并茂,具有较好的可读性。为了促进妊娠期糖尿病孕妇良好的血糖管理,本研究以复旦大学循证护理中心为平台,联合复旦大学附属妇产科医院、复旦大学附属浦东医院、嘉定区妇幼保健院及上海市第一妇婴保健院,共同构建妊娠期糖尿病非药物管理患者指南,以增加妊娠期糖尿病孕妇在血糖管理过程中的信息共享和知情决策。
1 患者指南构建的方法
本指南制定方法学依据2015年国际指南协作网(Guideline International Network,GIN)发布的患者指南工具包[12],并参考《世界卫生组织指南制定手册》中关于指南制定的方法[13],成立患者指南制定工作组,进行患者指南计划书撰写、注册、问题遴选、证据收集及评价、推荐意见形成、患者指南撰写及定期更新等。
2 患者指南构建的原则
为提高指南构建的方法学及报告质量,指南制定工作组参考GIN发布的患者指南手册[12],确定了本次患者指南构建遵循的原则。①严谨性:指南严格遵守指南制定的方法和流程,组建多学科指南构建小组,制定科学的检索策略,进行可靠的文献质量评价,对现有证据进行严格的遴选和整合,提高指南构建的科学性和严谨性。②客观性:指南将客观、完整呈现现有非药物干预策略的益处及潜在风险,在患者指南中不出现任何带有商品名称的食物、运动设备、血糖监测设备等,所有参与指南构建、评审的人员均签署利益冲突声明。③以孕妇利益为中心:本指南作为为孕妇提供血糖非药物管理决策的依据,从健康问题的遴选、推荐意见的接受性、推荐策略的可操作性、指南内容的可读性,均秉承以孕妇利益为中心的原则,全程纳入孕妇参与,确保指南体现孕妇的意愿和价值观,并为孕妇决策提供有价值的信息。
3 患者指南构建流程
本指南构建前制订计划书,并在国际实践指南注册平台(International practice guideline registry platform)进行注册,注册号为:IPGRP-2020CN 064。严格按照患者指南构建流程进行指南构建,见图1。
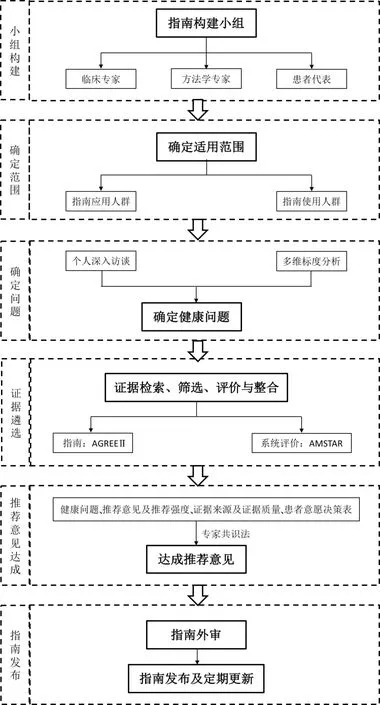
图1 妊娠期糖尿病非药物管理患者指南构建流程图
3.1 组建患者指南构建小组 本患者指南构建小组由10~15名成员组成,主要包括:①临床专业人员,包括与妊娠期糖尿病管理相关的产科医生、营养师、妊娠期糖尿病专科护士及产科护理人员,要求应接受过循证医学或护理相关的教育或培训,主要负责患者指南所涵盖问题、推荐意见形成、指南初稿的咨询与审核;②循证护理方法学专家,要求接受过循证护理专门教育、曾主持或参与过指南构建、具备文献检索及质量评价技能的专业人员,主要负责证据的检索、评价与内容分析,拟定推荐意见决策表、指南初稿撰写等;③妊娠期糖尿病孕妇,纳入妊娠期糖尿病的孕妇作为病人代表,主要负责病人指南内容的可读性及呈现形式的友好性等。本指南由国家自然科学基金项目“基于证据生态系统的妊娠期糖尿病血糖管理决策支持模式的构建及实证研究(编号:71874035)”经费资助,所有指南构建小组成员均无任何利益冲突。
3.2 确定患者指南的目标人群 本患者指南所针对的目标应用人群是妊娠期经口服葡萄糖耐量试验(OGTT)诊断为妊娠期糖尿病的孕妇,年龄≥18岁,指南的目标使用人群为妊娠期糖尿病孕产妇及其家属、既往有妊娠期糖尿病史且有再次妊娠计划的妇女及其家属、与妊娠期糖尿病管理相关的临床及社区专业人员及医疗卫生政策的制定者等。
3.3 收集与遴选患者指南涵盖的健康问题 首先,采用个人访谈法对妊娠期糖尿病孕妇及与妊娠期糖尿病管理相关的产科医生、营养师、妊娠期糖尿病专科护士、产科护理人员等进行半结构化访谈,收集妊娠期糖尿病孕妇关于非药物管理中亟待解决的问题,样本量以问题收集饱和、无新的问题出现为原则。其次,将所有收集的问题进行梳理,列出清单,发给所有与妊娠期糖尿病非药物管理有关的利益相关者,包括妊娠期糖尿病孕妇及卫生保健人员,对所有问题按照重要程度进行打分,按照得分高低进行排序,通过多维标度分析方法[14]确定最重要的前10个问题,作为本次患者指南涵盖的健康问题。
3.4 证据检索、筛选、评价与整合 根据确定的指南涵盖的健康问题,指南构建小组系统检索近5年国内外公开发表的与妊娠期糖尿病非药物管理相关的指南,由于指南检索与发表之间的时间差,所以本指南构建小组将补充检索相关的系统评价作为补充。
3.4.1 证据检索与筛选 以“pregnancy、diabetes mellitus”作为英文核心关键词,“妊娠、糖尿病”作为中文核心关键 词,在Best Practice(http://bestpractice.bmj.com/)、Up To Date(http://www.uptodate.com/)、美国国立指南数据库(NGC,www.guideline.gov)、GIN(www.g-i-n.net)、苏格兰学院间指南网络(SIGN,http://www.sign.ac.uk/)、英国国家临床优化研究所(NICE,www.nice.org.uk)、新西兰指南研究组(NZGG,www.nzgg.org.nz)、加拿大安大略注册护士协会(www.rnao.org)、WHO、IDF、美国糖尿病协会(ADA)、加拿大糖尿病协会(CDA)、澳大利亚妊娠合并糖尿病协会、Clinical Key for Nursing(Nursing Consult)等网站或数据库进行指南检索,此外,补 充 检 索PubM ed、Web of Science、EM base、Cochrane Library、Joanna Briggs循证卫生保健国际合作中心图书馆(JBI)等英文数据库,以及万方数据库、中国期刊全文数据库(CNKI)、中国生物医学文献数据库(CBM)、维普数据库等中文数据库中收录的指南及系统评价。根据纳入及排除标准对检索的文献进行筛选,指南纳入标准:①国内外公开发表的妊娠期糖尿病管理的指南、标准、规范、共识等;②指南推荐意见涉及妊娠期糖尿病孕产妇提供非药物管理策略;③指南提供了完整的信息,包括制作过程、推荐意见、推荐强度及参考文献等;④指南发表或更新时间为2015年以后。排除标准:①指南内容仅包括妊娠期糖尿病预防、诊断及药物治疗;②直接翻译的临床实践指南;③简要版本指南,对指南进行解读、指南后效评价等。系统评价的纳入标准:①研究对象为妊娠期糖尿病孕妇;②干预措施为妊娠期糖尿病非药物管理策略;③发表或更新时间为2015年以后。排除标准:①已被上述指南纳入的系统评价;②干预措施为妊娠期糖尿病预防、诊断及药物治疗;③文献综述。
3.4.2 证据评价与整合 由4名评价者采用临床指南研究和质量评价工具(AGREEⅡ)[15]对检索到的指南分别独立进行方法学质量评价,通过计算评价者之间的内部一致性系数,明确指南质量评价的可靠性。由2名评价者采用AMSTAR[16]对检索到的系统评价进行方法学质量评价,若评价者对某一条目存在分歧,则经过共同讨论商议或咨询第三方后解决。根据上述确定的本患者指南涵盖的健康问题,构建推荐意见矩阵表[17],提取指南及系统评价中相应的推荐意见、所依据的证据来源、证据质量等信息,由2名指南构建小组中具有临床专业背景的成员对推荐意见及所依据证据之间的一致性进行评价,然后对证据进行遴选与整合。
3.5 达成推荐意见共识并撰写指南草案 根据整合后的推荐意见,制定孕妇意愿咨询表,调查孕妇对推荐意见的接受程度,作为推荐意见达成共识的依据之一。然后,指南构建小组拟定“健康问题、推荐意见及推荐强度、证据来源及证据质量、患者意愿”决策表,通过专家咨询达成推荐意见共识,咨询专家包括具有与妊娠期糖尿病管理相关的医疗、营养、护理等背景的临床专家及循证方法学专家,共10~15人,以≥75%的专家意见作为达成共识的标准[18],对专家意见<75%的条目,根据专家建议进行修改与完善后进行第2轮专家咨询。推荐意见达成共识后,由指南构建小组撰写患者指南草案,在撰写指南的过程中,在内容上应确保通俗易懂,在实践上应注重可操作性,在形式上应图文并茂,确保目标人群对指南的理解。
3.6 指南外审与发布 患者指南草案完成后,遴选患者代表对指南草案进行评审,明确指南内容的可读性及可行性。然后遴选指南评审小组采用AGREEⅡ量表对形成的患者指南进行外部评审,并对指南的内容进行评审,要求指南评审小组成员未参与过指南构建及推荐意见共识咨询。根据孕妇及外部评审小组的意见,对指南进行修改和完善,形成指南终稿,然后通过专业期刊、微信平台、网站、孕妇手册等形式对外发布。指南发布后,每隔3~5年根据研究进展及影响推荐意见的证据情况对指南进行更新,确保指南的科学性。根据MAGIC国际组织2013年提出的证据生态系统[19],证据产生后,经过综合和传播,最终应以容易理解和接受的方式应用于病人。本研究构建的患者指南,针对妊娠期糖尿病孕妇非药物管理中亟待解决的问题,通过系统收集、评价、遴选、整合现有的最佳证据,制定出在内容和形式上符合患者意愿的指南,为妊娠期糖尿病孕妇的自我管理提供决策依据。因此,本指南发布后,研究团队将以本患者指南为依据,构建患者辅助决策系统,推动指南的本土化应用。
4 小结
随着妊娠期糖尿病发病率的升高,促进孕妇通过非药物管理确保孕期血糖在正常范围,以降低不良妊娠结局的风险,是妊娠期糖尿病管理的关键策略。本患者指南将围绕孕妇最关注的健康问题,遵循严谨性、客观性和以孕妇利益为中心的原则,严格按照国际指南网络及世界卫生组织关于指南的制定方法,构建符合孕妇价值观及意愿的非药物管理指南,为孕妇自我血糖管理提供决策建议。

