腹横肌平面阻滞联合地佐辛对妇科腹腔镜手术患者苏醒质量和应激指标的影响
吉日木图雅,韩东梅
(1.电子科技大学医学院附属妇女儿童医院·成都市妇女儿童中心医院麻醉科,四川 成都 610000;2.浙江省中医院麻醉科,浙江 杭州 310018)
妇科腹腔镜手术因具有微创、切口美观、康复期短等优点,已逐渐取代开腹手术,并用于卵巢良性肿瘤、子宫内膜异位症、子宫肌瘤等妇科疾病的治疗[1-2]。相较于传统开腹手术,腹腔镜手术术后患者疼痛较轻,更有利于术后疼痛管理,促进患者快速康复[3]。目前,临床术后镇痛方式主要为静脉镇痛,尤其地佐辛静脉镇痛显示了良好效果,临床应用广泛[4-5]。此外,近年有研究[6-7]显示,腹横肌平面阻滞(transversus abdominis plane block,TAPB)在腹内斜肌和腹横肌之间的腹壁传入神经周围注入局麻药可实现良好的腹部镇痛效果,减轻术后麻醉用药量,降低不良反应。本研究旨在探讨妇科腹腔镜手术中腹横肌平面阻滞(TAPB)联合地佐辛对患者苏醒质量和应激指标的影响,为临床提供参考。
1 资料与方法
1.1 一般资料
选取2017年9月至2019年6月于电子科技大学医学院附属妇女儿童医院80例接受妇科腹腔镜手术的患者为研究对象,依据镇痛治疗方式不同分为对照组和观察组,每组各40例。两组患者一般资料比较,差异无统计学意义(P>0.05)。见表1。
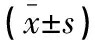
表1 两组一般资料比较
纳入标准:(1)患者拟于我院行子宫切除术、卵巢囊肿剥除术等妇科腹腔镜手术,疾病诊断均参照第8版《妇产科学》[8];(2)年龄≥18岁;(3)美国麻醉师协会(ASA)分级Ⅰ、Ⅱ级;(4)术前血常规等检查正常;(5)对研究知情同意。排除标准:(1)合并严重心脑血管疾病或存在呼吸系统、凝血系统等系统性疾病;(2)有腹部手术史;(3)存在严重全身性感染、传染性疾病;(4)有药物滥用史;(5)存在全麻禁忌症;(6)术前2周应用止痛药物;(7)有精神疾病史或认知异常。
1.2 方法
对照组给予术后单纯地佐辛镇痛治疗,观察组给予麻醉诱导前TAPB+术后地佐辛镇痛治疗。对照组患者在全麻下行手术,全身麻醉诱导:静注咪达唑仑(江苏恩华药业股份有限公司)0.05 mg/kg、依托咪酯(江苏恒瑞医药股份有限公司)0.2 mg/kg、舒芬太尼(宜昌人福药业有限责任公司)0.4 μg/kg、顺-阿曲库铵(浙江仙琚制药股份有限公司)0.2 mg/kg;麻醉诱导后气管插管,麻醉维持:采用全凭静脉麻醉,静注丙泊酚(江苏恩华药业股份有限公司)4~10 mg·kg-1·h-1、瑞芬太尼(宜昌人福药业有限责任公司)0.05~0.20 μg·kg-1·h-1及间断静注顺-阿曲库铵,维持麻醉深度,常规手术,手术缝皮结束即停止应用丙泊酚、瑞芬太尼;术后连接静脉镇痛泵,应用1.00 μg/kg舒芬太尼+0.6 mg雷莫司琼(天津药物研究院药业有限责任公司)+10.00 mg地佐辛(扬子江药业集团有限公司)配置至100 mL,2 mL/h,自控15 min。观察组患者麻醉诱导前于超声引导下行TAPB再手术,TAPB:患者仰卧,消毒其腹壁,将耦合剂均匀涂在便携式超声仪高频探头上,套无菌手套,移动探头,显示屏中辨别出腹内、外斜肌及腹横肌结构最清楚部位,超声引导下局麻针进针至腹横肌平面,回抽无血、无气体后于双侧分别注入0.25%罗哌卡因(广东嘉博制药有限公司)20 mL。TAPB后行麻醉诱导常规手术,麻醉诱导、麻醉维持、手术操作及术后镇痛均同对照组。
1.3 观察指标
(1)术中麻醉药物用药量和苏醒指标:包括术中麻醉药用量及术后苏醒、拔管、恢复室滞留的时间;(2)镇静镇痛效果:术后4、6、12、24 h Ramesy镇静评分[9]及镇痛泵按压次数。Ramesy镇静评分:不安静、烦躁计1分;安静、合作计2分;嗜睡,能听从指挥计3分;睡眠状态、可唤醒计4分;呼唤反应迟钝计5分;深睡状态、呼唤不醒计6分;2~4分为镇静满意,5~6分为镇静过度;(3)应激指标:入室后5 min及术后12 h均采集患者血液5 mL,免疫比浊法(试剂盒购自北京利德曼生物技术公司)检测患者C反应蛋白(c-reactive protein,CRP),操作按试剂盒说明书进行; CHEMALIN 600全自动化学发光分析仪(北京科美生物技术有限公司)检测皮质醇(cortisol,Cor)水平,操作按仪器说明书进行;ELISA法(试剂盒购自上海生工公司)检测去甲肾上腺素(norepinephrine,NE)水平,操作按试剂盒说明书进行;(4)不良反应发生率:术后24 h出现的不良反应。
1.4 统计学分析
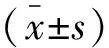
2 结果
2.1 两组患者术中麻醉药物用药量和苏醒指标比较
观察组患者术中丙泊酚、瑞芬太尼的用量小于对照组(P<0.05),术后苏醒、拔管、恢复室滞留的时间短于对照组(P<0.05)。见表2。
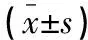
表2 两组患者术中麻醉药物用药量和苏醒指标比较
2.2 两组患者术后镇静镇痛效果比较
两组患者术后各时间点镇静评分和术后4 h镇痛泵按压次数比较,差异无统计学意义(P>0.05);观察组患者术后6、12、24 h镇痛泵按压次数及总次数少于对照组(P<0.05)。见表3。
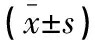
表3 两组患者术后镇静镇痛效果比较
2.3 两组患者应激指标比较
术后12 h,患者CRP、Cor、NE水平较入室后5 min升高(P<0.05),但观察组术后12 h低于对照组(P<0.05)。见表4。
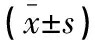
表4 两组患者应激指标比较
2.4 两组患者不良反应发生率比较
术后,对照组患者出现恶心5例,呕吐3例,头晕3例,嗜睡2例,不良反应率为32.50%;观察组出现恶心,皮肤瘙痒各2例,呕吐1例,不良反应发生率12.50%;两组患者不良反应发生率比较,差异有统计学意义(χ2=4.588,P<0.05)。
3 讨论
腹腔镜手术微创、康复期短的优势明显,但患者术后仍存在疼痛,由此引起的血流动力学大幅波动、免疫力降低及其他不良反应仍是影响患者快速康复的重要因素[10]。研究[11]显示,腹腔镜手术患者中约79.2%会出现术后切口疼痛,约47.5%出现肩部疼痛,约18.1%出现季肋部疼痛,且相较于男性,女性对疼痛更敏感,反应更强,疼痛刺激影响更大。因此,针对妇科腹腔镜患者进行理想的术后疼痛管理尤为重要[12-13]。妇科手术围手术期镇痛目标是在安全的前提下给予患者持续有效的镇痛,并减少不良反应,使镇痛获得患者满意[14]。
地佐辛是部分激动和部分拮抗μ受体而完全激动κ受体的阿片类镇痛药,对δ受体无活性,其镇痛作用较强,不产生药物依赖,很少出现不良反应,且在镇痛、呼吸抑制方面的作用存在封顶效应,安全性较高[15]。地佐辛用于术后镇痛多采用术后静脉自控镇痛形式,镇痛效果可靠,易被患者接受,但仅采用地佐辛静脉自控镇痛不良反应较多,且单一镇痛方法存在明显不良反应,故临床提出多模式镇痛概念。通过应用不同镇痛药物,镇痛途径在保证镇痛效果的同时尽可能减少镇痛药物不良反应,尤其是随着超声技术的发展,超声引导的区域阻滞技术在术后镇痛中得到推广应用,新型的腹壁镇痛技术TAPB能有效缓解下腹部手术的疼痛,在腹部手术多模式镇痛中的效果引起临床重视。管俊辉等[16]针对剖宫产产妇应用TAPB联合地佐辛的多模式镇痛方案获得良好镇痛效果。T7~L1的神经前支经过腹壁外侧,经腹内斜肌和腹横肌间的筋膜平面走行至腹壁前侧,TAPB技术基于这一生理基础,于腹内斜肌和腹横肌间的神经筋膜层平面注入局麻药,可阻断腹壁痛觉传导,减轻腹部疼痛,且操作简单,并发症少[17]。
本研究结果显示,观察组患者术中丙泊酚、瑞芬太尼用药量小于对照组(P<0.05),苏醒质量的时间短于对照组(P<0.05),术后镇痛泵按压次数少于对照组(P<0.05),而镇静评分则无明显差异(P>0.05),表明针对妇科腹腔镜手术患者采用TAPB联合地佐辛的镇痛方案有利于减少患者术中用药,提高患者苏醒质量与镇痛效果,与李向南等[18]研究结果相似,可能与该镇痛模式能够从不同镇痛路径发挥协同增效作用提高镇痛效果有关。此外,手术作为一种强刺激,其造成的创伤、疼痛、感染等均会在术后使患者机体产生相应应激反应,使CRP、Cor、NE等应激因子异常升高[19]。本研究显示,两组患者术后CRP、Cor、NE水平均异常升高(P<0.05),但观察组低于对照组(P<0.05),表明TAPB联合地佐辛用于妇科腹腔镜手术围手术期镇痛有利于减轻患者术后应激反应,原因可能是TAPBTAPB联合地佐辛对机体免疫系统损伤较小,并可抑制手术操作刺激神经冲动经脊髓上传的过程以及交感神经活动,从而可在一定程度上能够控制机体CRP、Cor、NE等应激激素水平,减少氧化应激损伤。本研究中,观察组不良反应发生率低于对照组(P<0.05),提示妇科腹腔镜手术中,TAPB联合地佐辛镇痛可减少不良反应,原因可能是该镇痛方案属于多模式联合平衡镇痛,减少了单一镇痛药用量,使不良反应减少。
综上所述,TAPB联合地佐辛在妇科腹腔镜手术中具有良好镇痛效果,有利于缩短术后苏醒时间,且应激反应轻,不良反应发生率低,值得临床推广。

