单纯后路与前后路联合手术治疗脊柱结核患者的效果与安全性比较
潘瑞康 潘艳群
江西省赣州市第五人民医院骨科,江西赣州 341000
结核病为临床常见传染疾病,严重威胁人类健康。脊柱结核主要因结核菌随着血液进入骨组织,破坏患者骨组织,最终发展为骨结核,在全身骨关节结核中,脊柱结核发病率最高,可导致脊柱被破坏,多发生于儿童、青少年、老年群体[1]。脊柱结核临床症状为疼痛,休息后可减轻,行走、咳嗽时疼痛加重,影响患者的活动,若治疗不及时、针对性欠缺,可能导致患者截瘫,严重影响生活质量[2]。当前,脊柱结核主要以手术治疗与药物治疗为主,以药物为基础展开手术,能够清除患者病灶,缓解脊髓、神经根压迫,矫正脊椎畸形,促进患者恢复[3-4]。单纯后路、前后路联合是两种常见手术方式,本研究比较两种手术方式的疗效与安全性,旨在为患者选择更好地治疗方式提供依据。
1 资料与方法
1.1 一般资料
选取2019年2月—2020年8月赣州市第五人民医院收治的70 例脊柱结核患者作为研究对象,按照随机数字表法分为对照组(35 例)与观察组(35例)。观察组中,男25 例,女10 例;年龄20~60 岁,平均(40.02±3.74)岁;病程7~48 个月,平均(27.50±2.14)个月;胸椎结核14 例,腰胸椎结核5 例,腰椎结核16例。对照组中,男24 例,女11 例;年龄20~60 岁,平均(40.14±3.97)岁;病程8~48 个月,平均(28.00±2.32)个月;胸椎结核15 例,腰胸椎结核4 例,腰椎结核16例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
纳入标准:①经过CT、X 线平片以及MRI 检查,患者确诊为脊柱结核;②患者临床资料完整;③需要采取手术治疗,且为首次手术;④患者签署知情同意书。排除标准:①伴随心血管疾病等不利于手术的重大疾病者;②存在精神疾病或认知障碍者;③存在凝血功能障碍者;④存在药物过敏史者。
1.2 方法
术前准备:两组患者入院后,均进行血生化检验、血常规检验、凝血功能检验、电解质检查、影像学检查、结核实验、血气分析等。术前纳入研究的所有患者均进行4 周以上的四联抗结核治疗,口服异烟肼(上海麦克林生化科技有限公司;生产批号:20200612),每日0.3 g;利福平(上海麦克林生化科技有限公司;生产批号:20200711),每日0.45 g;乙胺丁醇(深圳卓越生物科技有限公司;生产批号:20191214),每日0.75 g;吡嗪酰胺(北京中新药业股份有限公司;生产批号:20191207),每日0.5 g。若患者严重贫血,可输注人血白蛋白。患者情况稳定,结核毒性减轻,红细胞沉降率(erythrocyte sedimentation rate,ESR)低于60 mm/h,血红蛋白超过100 g/L,可进行手术治疗。
对照组患者给予单纯后路手术治疗,具体治疗方式为:通过气管插管对患者全身麻醉,将患者调整为俯卧位置,常规消毒并铺巾,以患者病变位置为主,根据病情严重程度、病变部位选择手术切口,将病变椎体充分暴露,若病变椎体较轻,可清除病灶、修复畸形并矫正;若椎体病变严重,应将病灶坏死组织充分清除,将死骨取出,以生理盐水将骨内脓液清洗干净,将结核病灶组织直接刮除,清理后以适当金属棒将其与整个椎体连接固定,清洗伤口,避免感染,于病变椎体前放置链霉素、异烟肼明胶海绵,保护椎体,手术后,留置引流管,逐一缝合伤口。
观察组患者给予前后路联合治疗,具体治疗方式为:通过气管插管对患者全身麻醉,患者取侧卧位,将病变位置向上充分暴露,以常规腹膜在暴露病灶节段选择适合切口,在患者下腹部逐层切开,直至病灶位置充分暴露,以注射器吸取病灶处脓液,刮除病灶组织,骨面出现渗血后停止,反复冲洗病变位置,患病骨组织干净后,以金属棒将骨头缺失处固定,以适量异烟肼、链霉素保护处理部位,保留引流管,将切口逐层缝合。
手术后,密切观察两组患者的生命体征,依照手术切口不同位置指导患者选择不同体位,并给予抗结核药物,做好术后护理工作,出院后随访3 个月,比较各项临床指标。
1.3 观察指标及评价标准
比较两组的手术指标、Cobb 角变化及并发症发生情况。①手术指标包括两组患者的住院时间、术中出血量与手术时间;②Cobb 角手术前后的变化:比较患者手术前后X 线平片,测量患者脊柱后凸畸形矫正度数、后凸畸形的矫正率。矫正度数=术前Cobb 角度数-术后Cobb 角度数,矫正率=矫正度数/术前Cobb 角度数;③并发症包括脑脊液漏、伤口延期不愈、神经根刺激等。
1.4 统计学方法
采用SPSS 22.0 统计软件进行数据分析,符合正态分布的计量资料用均数±标准差(±s)表示,两组间比较采用t检验,不符合正态分布者转换为正态分布后行统计学分析;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术指标的比较
观察组患者的手术时间、住院时间长于对照组,观察组患者的术中出血量多于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者手术指标的比较(±s)
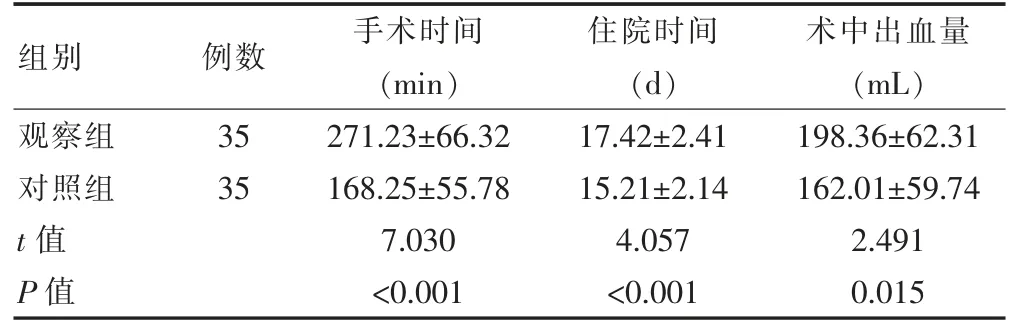
表1 两组患者手术指标的比较(±s)
组别例数手术时间(min)住院时间(d)术中出血量(mL)观察组对照组t 值P 值35 35 271.23±66.32 168.25±55.78 7.030<0.001 17.42±2.41 15.21±2.14 4.057<0.001 198.36±62.31 162.01±59.74 2.491 0.015
2.2 两组患者手术前后Cobb 角的比较
术前两组的Cobb 角比较,差异无统计学意义(P>0.05);术后两组的Cobb 角均小于术前,且观察组的Cobb 角小于对照组,差异有统计学意义(P<0.05)。观察组术后的矫正度数高于对照组,差异有统计学意义(P<0.05);观察组的矫正率高于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者手术前后Cobb 角的比较(±s)
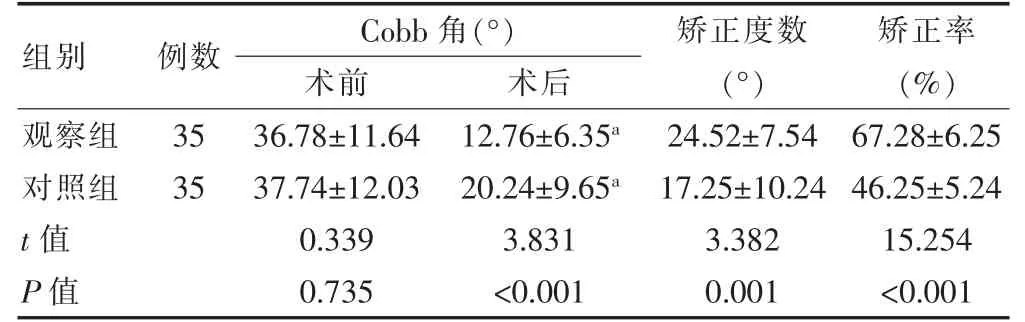
表2 两组患者手术前后Cobb 角的比较(±s)
与本组术前比较,aP<0.05
Cobb 角(°)术前术后组别例数矫正度数(°)矫正率(%)观察组对照组t 值P 值35 35 36.78±11.64 37.74±12.03 0.339 0.735 12.76±6.35a 20.24±9.65a 3.831<0.001 24.52±7.54 17.25±10.24 3.382 0.001 67.28±6.25 46.25±5.24 15.254<0.001
2.3 两组患者并发症发生情况比较
两组的并发症总发生率比较,差异无统计学意义(P>0.05)(表3)。
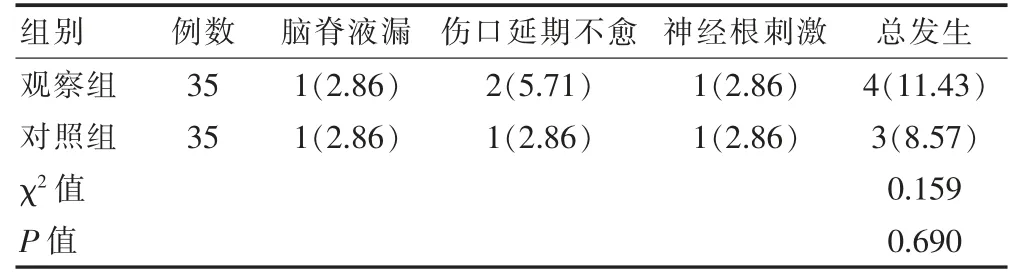
表3 患者并发症情况对比[n(%)]
3 讨论
脊柱结核疾病应早期症状并无特异性,导致患者难以发觉,而身体免疫能力对结核杆菌的免疫能力有限,患者难以治愈,大多情况下,当患者出现腰部不适、腰部钝痛时,往往已经受到不同程度的神经损伤,甚至可能仅用药物治疗已经无法控制疾病,必须进行手术治疗才能清除病灶,矫正椎体畸形,稳定脊柱[5-7]。
对于脊柱结核治疗,仍存在较大争议,有研究认为前后路联合手术的疗效更佳,能够将结核病灶彻底清除,也有研究发现单纯使用后路手术治疗的手术时间短,住院时间短,术中出血量少,且并发症发生率低,手术安全性较高,选择该治疗方式更佳[8-10]。究竟那种手术方式更佳,一直存在争议。因脊柱结核的病灶位置常发生在前中部,前后路联合治疗下,视野较好,操作空间较大,病灶清除更加彻底,尤其是前方存在巨大脓肿患者,疗效更明显[11-13]。并且,在后方入路进行固定,为脊柱提供支撑,脊柱稳定性较高。内固定方式,促进了植骨融合,脊柱畸形矫正率较高,降低了患者感染[14]。但是,该治疗方式容易受到医生操作技术影响,部分医生因对前方入路了解不足,术中往往需要进行两次切口,调整患者体位,延长了手术时间,增加术中出血量,增大并发症风险。而单纯后路手术下,能够快速将病灶周围硬化壁清除,保护脊髓,避免血管损伤导致的出血,创伤较小,手术难度低。但是,结核感染具有扩散特性,会由病变位扩散到健康骨组织,甚至进入脑脊液、椎管等中,严重时甚至导致结核性脑膜炎[15]。在采用后路手术时,为彻底清除病灶,可能要破坏诸多椎体部位,甚至可能要将前中后三柱全部切开/移除,不利于植骨融合,脊柱不稳加重。若病灶位于前方,后路手术操作空间与视野不足,病灶清除可能不彻底。本研究中,观察组的手术时间、住院时间长于对照组,观察组的术中出血量多于对照组(P<0.05),而两组的并发症总发生率比较,差异无统计学意义(P>0.05)。术后观察组的Cobb 角小于对照组(P<0.05),观察组的矫正度数与矫正率高于对照组(P<0.05)。提示从手术操作与安全性方面考量,选择单纯后路治疗;从整体治疗效果方面考量,前后路联合治疗的效果更佳。
综上所述,单纯后路治疗、前后路联合治疗作为脊柱结核常见手术方式,两者各有其优势,应根据实际情况选择。若患者病变位置在后路,且病变情况较轻,选择后路治疗,能够保障将病灶清除,且治疗效果有保障,安全性高。若病变情况严重,病变位置处于前中路,或者结核杆菌延伸到椎管等,可选择前后路联合治疗,彻底清除病灶,避免疾病复发。

