骨质疏松性椎体压缩性骨折MRI信号与PVP手术效果的相关性*
西北大学附属医院西安市第三医院骨外科(陕西 西安 710000)
赵少珩 李 兵* 李 程
骨质疏松症是一种以骨量降低和骨微结构破坏为特征,导致骨脆性增加和易发生骨折的代谢性骨病[1-2]。原发性骨质疏松症导致骨密度和骨质量下降,骨强度减低,在日常活动中受到轻微外伤即可发生骨折。骨质疏松引起的骨折好发于髋骨及脊柱的胸、腰段。骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fracture,OVCF)的发病率在不断上升,临床目前治疗急、慢性OVCF手术方法是经皮椎体后凸成形术(percutaneous kyphoplasty,PKP),通过PKP治疗可有效缓解骨折给患者带来的疼痛,对于椎体高度的恢复具有一定的价值[3-5]。磁共振成像(MRI)具有较高的空间分辨率,可多平面成像,可以准确显示有椎体压缩性骨折所致的骨髓水肿,而骨髓水肿与不同阶段的骨折显著相关,是PVP治疗的最佳适应征。本研究通过回顾性分析本院2017年4月至2019年7月收治的OVCF患者的临床资料,探讨OVCF的MRI信号与PVP手术效果的相关性。
1 资料与方法
1.1 一般资料选取本院2017年4月至2019年7月收治的100例行PKP治疗的OVCF患者的临床资料。其中男性38例,女性62例,年龄55~84岁,平均年龄(67.57±3.69)岁。纳入标准:均符合OVCF相关诊断标准[6];无手术、MRI检查禁忌证;临床资料齐全,无缺损;意识、沟通无障碍者。排除标准:存在既往PVP手术史;合并其他脏器严重疾病者;认知功能障碍者。
1.2 方法
1.2.1 MRI检查 设备:西门子1.5T磁共振,选用腹部线圈。扫描参数:快速自旋回波T1WI序列参数,射频脉冲重复时间(TR)550ms,回波时间(TE)10ms,扫描视野(FOV)280mm×280mm,层厚4.0mm,间距0.8mm。T2WI序列参数,TR/TE 2600ms/140ms,FOV 22cm,层厚4.0mm,间距0.8mm。常规平扫+增强扫描。增强扫描试剂为Gd-DTPA试剂。
1.2.2 手术方法 患者选取俯卧位,利用C臂机透视定位,随后打好标记消毒铺巾。局部麻醉,切开皮肤越0.7mm腰穿针探一下穿刺点,透视穿刺针位置,不停调整角度。工作套管置于椎体后缘3mm处,拔除针芯,准备钻。看进针的角度和深度,是否过中线,深度到达椎体前1/3即可。如果要用球囊,将球囊置入最凹陷处,两个点必须外露。扩张,压力不要超过12,球囊不要大于2mL。调和骨水泥,骨水泥差不多发热、凝固时,旋转针芯,拧断骨水泥,拔除工作套管,再透一下是否残留“尾巴”和灌注情况,最后进行消毒、贴敷。
1.3 观察指标观察MRI检查的影像学表现,根据疼痛视觉模拟评分(VAS) 评估患者手术前及术后2周、2、4个月的疼痛情况,日常活动功能受阻程度采用Oswesty功能障碍指数(ODI)评估。VAS评分:0分表示无疼痛,分数越高表示疼痛程度越高,10分表示疼痛剧烈;ODI评分:0分表示日常活动无受阻,分数越高,受阻程度越严重,100分为完全受阻。
1.4 统计学分析本研究数据均采用SPSS18.0软件进行统计分析,计量资料采用()描述,采用t检验;计数资料通过
2 结 果
2.1 MRI检查结果术前对患者行MRI检查,根据MRI检查骨髓水肿的程度和范围将100例患者分为A组:完全骨髓水肿,43例;B组:部分骨髓水肿,37例;C组:无骨髓水肿,20例。MRI检查可见椎体前部高度降低,后部高度正常,呈楔形改变;椎体高度均匀一致降低,呈扁平形改变;椎体终板内塌陷,椎体高度降低,以椎体中部明显,有“鱼嘴”外观。T1WI椎体终板下低信号,表现为椎体整个或大部分低信号,T2WI上呈等或稍高信号(图1~图3)。完全骨髓水肿可见T1WI呈低信号,T2WI上呈高信号;部分骨髓水肿T1WI呈低或等信号,T2WI上信号混杂,可呈低、等或高信号;无骨髓水肿T1WI呈高信号,T2WI上呈低信号。
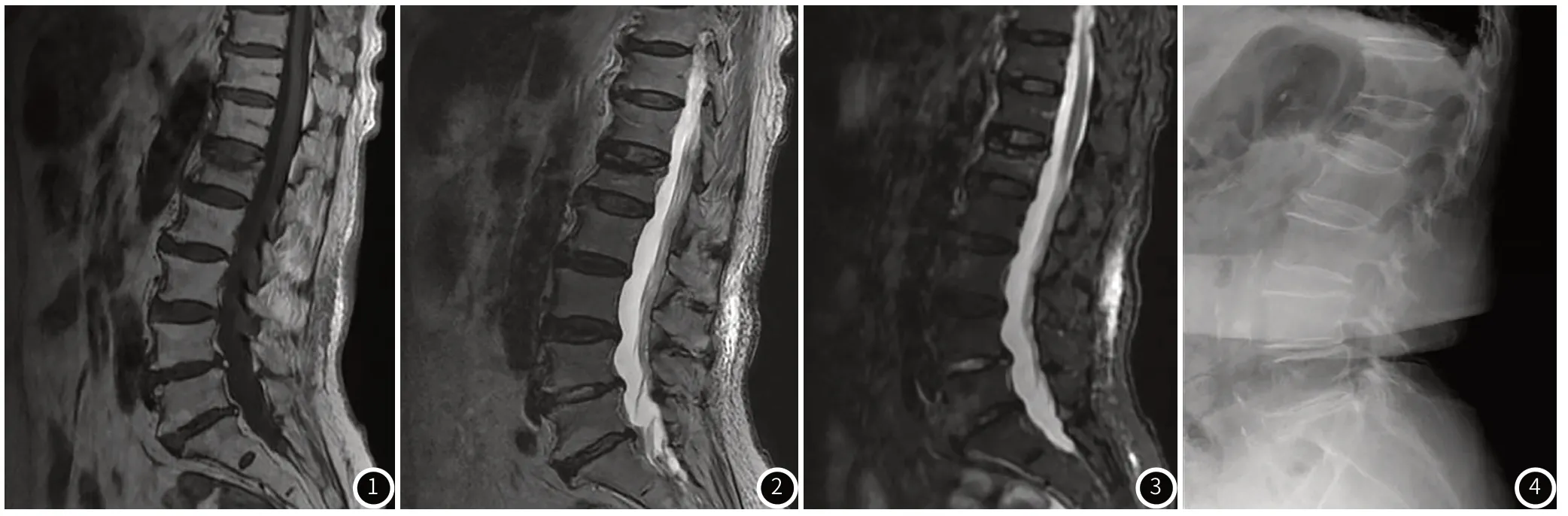
图1~4 MR平扫示腰1椎体变扁,上缘塌陷,见片状长T1(图1)长T2(图2)信号,T2压脂序列呈高信号(图3)。腰2/3~腰5骶1椎间盘向后突隆,相应水平硬膜囊前缘受压。腰骶部皮下软组织见条片状压脂高信号。图4 腰椎侧位片,显示腰椎骨皮质变薄,骨纹理稀疏,腰1椎体上叶压缩变扁。
2.2 比较3组患者不同时间VAS评分情况手术前3组患者的VAS评分比较,差异无统计学意义(P>0.05),3组患者组间同时期术后VAS评分差异具有统计学意义(P<0.05),同组术后不同时期的VAS评分比较,差异无统计学意义(P>0.05)。A组与B组患者的疼痛缓解程度显著优于C组。详情见表1。
表1 比较3组患者不同时间VAS评分情况()

表1 比较3组患者不同时间VAS评分情况()
注:#表示与同组术前相比,差异具有统计学意义(P<0.05),a表示与A组比较,差异具有统计学意义(P<0.05),b表示与B组比较,差异具有统计学意义(P<0.05),下同。
2.3 比较3组患者不同时间ODI评分情况手术前3组患者的ODI评分比较无差异(P>0.05),3组患者组间同时期术后ODI评分比较差异显著(P<0.05)。同组术后不同时期的ODI评分比较无差异(P>0.05)。A组与B组患者手术前的ODI评分高于C组,术后ODI评分低于C组,其中A组术后最低,见表2。
表2 比较3组患者不同时间ODI评分情况()

表2 比较3组患者不同时间ODI评分情况()
3 讨 论
骨质疏松症可分为原发性和继发性。骨质疏松性骨折是原发性骨质疏松症所导致的,轻微的外伤即可引起骨折,过度前屈或负重容易导致胸腰段椎体压缩骨折[7]。据北京、上海等地流行病学调查显示,60岁以上老人骨质疏松患病率:女40%~50%,男20%,据此可推断我国的骨质疏松脊柱骨折的发病率较高[8]。腰背部疼痛是OVCF最主要的临床表现,是患者就诊的主要原因[9]。临床上治疗OVCF的传统方法为支具固定、限制活动及卧床休息等保守治疗,但是长期卧床会导致褥疮、泌尿系统感染等并发症的发生[10]。椎体成形术(PVP)及PKP是目前临床治疗OVCF的常见方法,其对OVCF患者的治疗效果已经得到了肯定。PKP是在PVP的基础上发展的一种新的治疗方法,可通过注入骨水泥以达到增加椎体强度和稳定性,防止塌陷,缓解疼痛[11]。
临床上在对OVCF患者进行PKP治疗之前,要进行常规的MRI检查,因为MRI检查可准确评估有无椎管压迫及骨折的新鲜程度,还可清晰显示压缩性椎体骨髓水肿存在的部位及程度,OVCF的时期和愈合阶段与骨髓水肿的信号强度的变化有一定的相关性[12-13]。本研究通过术前对100例OVCF患者进行MRI检查,其中43例患者骨髓完全水肿,MRI检查可见T1WI呈低信号,T2WI上呈高信号,信号均匀;37例患者骨髓部分水肿,T1WI上呈低或等信号,T2WI上信号混杂,可呈低、等或高信号,信号不均匀。另外,20例患者骨髓无水肿,T1WI呈高信号,T2WI上呈低信号,可见MRI信号与正常椎体在MRI检查上的信号相同,表明骨折基本愈合,血肿被消除,脂肪组织替代了骨髓组织。本研究3组患者PKP术后的VAS评分及ODI评分与术前比较差异具有统计学意义(P<0.05),由此可见PKP在治疗OVCF上效果显著。其中A组与B组患者的疼痛缓解程度显著优于C组,A组最好,说明骨髓水肿的范围越大,PKP治疗后疼痛缓解程度越显著[14]。另外本研究还发现,同组术后不同时期的VAS评分及ODI评分比较,差异均无统计学意义(P>0.05),与翁利华等[15]的研究报道一致,说明PKP术后骨折椎体即刻稳定性程度较高,不会随着术后时间的延长而改变。
综上所述,MRI检查可清楚显示OVCF的影像学特点,MRI信号特点与PVP手术效果存在一定的相关性,MRI骨髓水肿范围大者PVP治疗效果较好。

