床旁超声在肺癌切除术后心功能评估及肺部并发症诊治中的应用研究
左正琴 许志刚 程春霞 钟萌 李明星
肺癌是发病率及死亡率均居第一位的恶性肿瘤[1]。肺癌患者以老年人居多,常伴有慢性支气管炎、肺心病、糖尿病等基础疾病,老年肺癌患者术后心肺并发症发生率较高,约15%~20%[2],合并慢性阻塞性肺疾病者术后12个月生存率仅75%[3]。肺切除术后心肺并发症的发生作为影响手术效果的重要因素,一直受到心胸外科学者们的广泛关注。本研究使用床旁心脏超声评价肺癌切除患者手术前后心功能的变化,并观察及评价床旁肺超声在术后肺部并发症中的应用,旨在为临床诊断和治疗术后心肺并发症提供有价值的信息。
资料与方法
一、研究对象
选取2018年1月至2019年6月于我院行肺癌切除术223例患者纳入研究,男122例,女101例,年龄48~73岁,平均(62±9.2)岁,根据手术方式分为楔型切除术(28例)、肺叶切除术(174例)及全肺切除术(21例);术后出现肺并发症且在12h内完成了CT检查者136例。纳入标准:术前完善检查,积极治疗心肺等慢性病,保证各项指标控制在合理范围内;术前及术后3天均完成了床旁心脏超声检查;术后密切监护,术侧置引流管一根;术后出现肺并发症者,在12h内均完成了CT及床旁超声检查。排除标准:既往胸部手术史、心脏瓣膜病史及冠心病史;过于肥胖、皮下气肿患者,超声图像极其模糊,难以分析的患者。纳入排除流程图如(图1)所示。
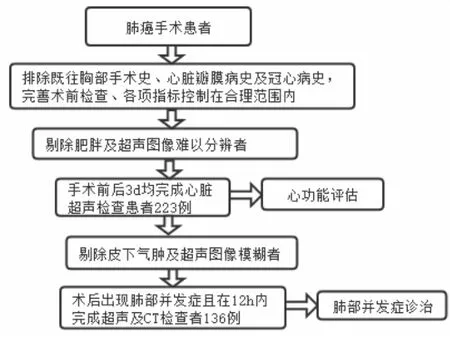
图1 纳入排除流程图
二、主要仪器设备
床旁超声应用PHILIPS(EPIQ 7C)彩色多普勒超声诊断仪,C1-5凸阵探头,X5-1相控阵探头,频率1~5MHz,L3-12 线阵探头,频率3~12MHz。CT采用德国西门子SOMATOM Definition Flash双源CT机,扫描参数: 管电压120kV,自动管电流,螺距0.9,矩阵512×512,层厚1 mm。
三、研究方法
1 心脏超声检查
根据最新美国超声心动图学会(ASE)指南,采集患者心脏超声常规参数:左室射血分数 (LVEF),右室面积变化分数(FAC),三尖瓣环收缩期位移(TAPSE),三尖瓣反流面积 (ATR ),根据三尖瓣最大反流速度测得肺动脉收缩压(PASP),此时估测右房压是根据:下腔静脉内径及其吸气时塌陷率参数获得;组织多普勒指标包括二尖瓣前向血流速度与二尖瓣环运动幅度比值(E/e′)。
2 肺部超声检查
患者取平卧位或半卧位,逐一从锁骨下至膈肌扫查前、侧胸壁及部分后胸壁每个肋间,记录病变的位置及类型。由两位超声医师进行检查,当诊断不一致时,第三位医师参与辨别。肺超声的诊断标准: ① 胸腔积液:胸膜腔内无回声区(手术侧术后第一天引流液小于300mL不纳入并发症诊断);② 肺部感染:双肺非对称分布性B线、杂乱或欠光滑胸膜线及肺实变并“碎片征”,常合并胸腔积液。③ 肺不张,与肺实变回声类似,但肺叶形态完整,且无“碎片征”,多由中大量胸腔积液压缩性改变。④ 气胸,肺滑动征消失且无B线。⑤ 肺水肿,双侧胸壁均一对称分布的B 线,光滑胸膜线并伴有肺滑动。⑥ 肺栓塞,胸膜下楔形(尖端指向肺门方向)及类圆形小实变。胸腔积液定量:在腋后线扫查液性暗区的下、上界,测量二者间距离(H);并描计其中点暗区最大面积(S),重复3次取平均值。根据公式(PEV)=H×S,计算胸腔积液量(图2)。
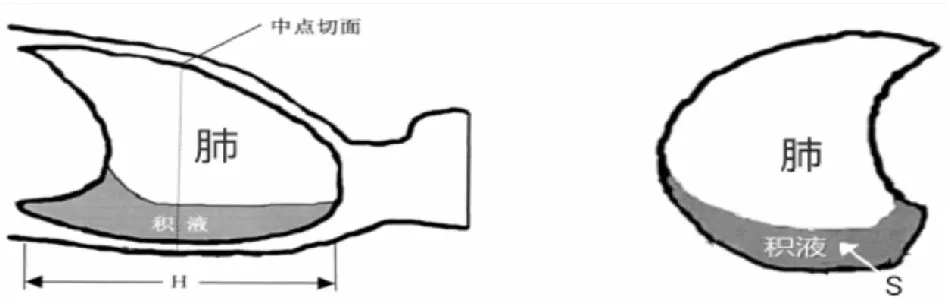
图2 胸腔积液量(PEV)=H×S
3 胸部CT
患者仰卧位吸气末扫描,扫描范围从肺尖至肺底,均观察肺窗和纵隔窗。
四、统计学分析
结 果
一、术后心肺并发症发生情况
223例肺癌切除患者中,术后发生各类心肺并发症141例(发生率约63.2%,95%CI:56.5%~69.5%),死亡2例(发生率约0.9%,95%CI:0.16%~3.55%),其中心律失常主要为房性和窦性心动过速,肺部并发症主要为肺部感染、肺不张、胸腔积液、气胸、肺水肿及肺栓塞等。
二、心功能评估
全肺切除术、肺叶切除术及楔形切除术患者手术前后的左、右心功能血流参数变化(见表1)。所有患者术后LVEF与术前比较,差异无统计学意义(P>0.05)、FAC较术前下降(P<0.05)、PASP较术前升高(P<0.05);肺叶及全肺切除患者术后E/e′、ATR较术前升高(P<0.05),TAPSE较术前下降(P<0.05);楔形切除患者术后E/e′、TAPSE及ATR 与术前比较差异无统计学意义(P>0.05)。全肺切除术各项指标与肺叶、楔形切除术相比,变化更明显。
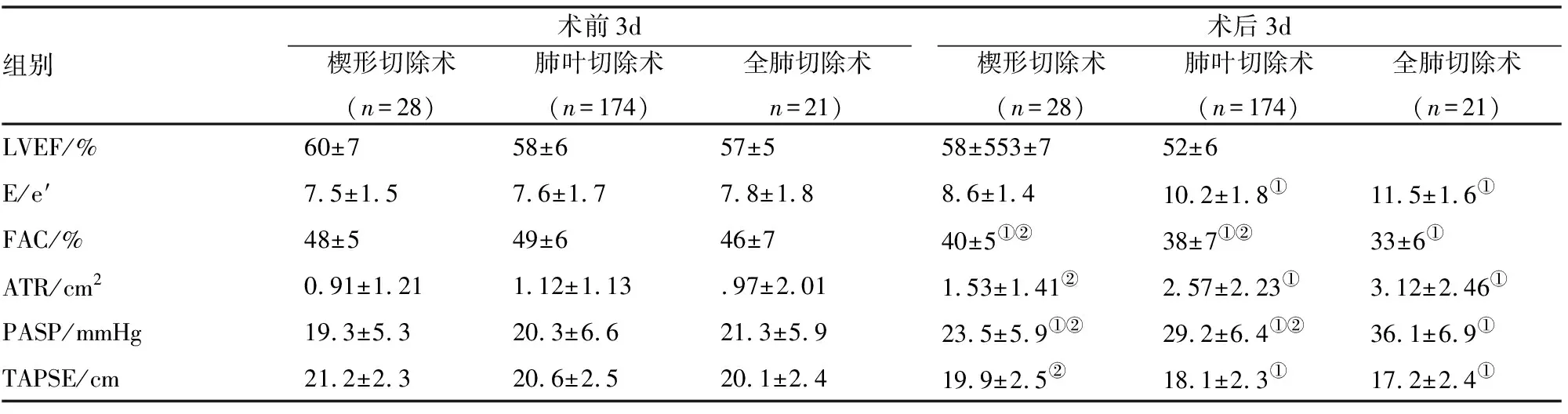
表1 肺切除术前、后心功能各项指标变化
①P<0.05与术前比较;②P<0.05与全肺切除组比较
三、术后肺部并发症诊治
1 肺超声对各并发症病理改变的诊断
术后发生肺部并发症共136例,部分患者为多种病理改变共存,肺超声诊断结果包括:肺部感染87例,肺不张33例,胸腔积液68例,气胸11例,肺水肿2例,肺栓塞1例。以CT为标准,床旁肺超声对以上病理改变的敏感性、特异性、准确性、阳性预测值及阴性预测值(见表2)。

表2 肺超声对不同病理改变的诊断表现(%)
超声对胸腔积液并肺不张的诊断无漏诊,其中5例胸腔出血表现为积液量进行性增多及 “云雾状”回声,均经胸腔引流及二次手术证实。8例急性呼吸窘迫征的患者均出现肺部感染、胸腔积液并肺不张(图3)、弥漫性B线等,其中5例发展为呼吸衰竭。

图3 A:实变肺并“碎片征”(箭头所示)提示肺部感染;B:CT“斑片影”(箭头所示)与A同部位病变对照。C:肺实变合并空气支气管征(箭头所示);D: CT“空气支气管征”(箭头所示)与C肺部病变对照。
2 超声指导肺不张/肺实变处理及动态观察结果
对107例发生肺不张/肺实变的患者进行相应的肺复张操作,如改变体位、吸痰、胸腔引流、呼吸机调节、手法复张和抗炎治疗等。在操作中利用床旁超声观察肺复张过程及效果:18例即刻基本获得复张(图4),16例2h内获得复张,在加强抗炎治疗后36例24h后延期明显复张,14例72h后延期复张,23例72h后仍未复张。

图4 A:胸腔积液并肺不张;B:胸腔穿刺引流术后,肺组织得到复张并出现胸膜线和B线
3 超声多平面法定量胸腔积液
术后发生胸腔积液的68例患者,共进行了120例次(部分患者为多例次检查)(PEV)=H×S超声多平面法检查,其中手术侧胸腔58例次,非手术侧胸腔62例次。手术侧胸腔直接引流计量,非手术侧胸腔根据临床需求,30例进行了胸腔置管引流的患者纳入该研究。两组患者超声定量与实际引流量的比较差异均无统计学意义[(484.5±64.4)mL对(535.7±102.5)mL,P>0.05;(543.3±96.1 )mL对(612.1±118.9)mL,P>0.05]。Pearson 相关性分析显示,手术侧及非手术侧胸腔积液的超声定量与实际引流量显著相关(r为0.796和0.948,P值均<0.01)。
讨 论
超声心动图对肺切除后心功能进行监测,可准确测量心脏各房室大小,可获得到可靠、实时和无创的血流动力学参数[4]。本研究对术后早期心功能改变进行观察的结果表明:肺切除术后患者右心功能及肺动脉压增高的同时,左心舒张功能也较术前减退;楔形切除术对肺门的牵拉较小且少有挤压心脏,因而对心肺的影响明显低于全肺切除术和肺叶切除术。这是因为术前麻醉时气管插管引起呼吸道黏膜水肿,术后肺容量减少及呼吸运动减弱等,均影响肺通气功能而使患者供氧不足[5];而缺氧、应激、术后肺血管床面积减少及肺部并发症的发生等,又进一步导致并加重了PASP的升高。由于右心室是一个低压、低阻的器官,不能有效的对室壁张力增加进行代偿,术后PASP的突然增加,在导致右心室容量增加的同时也引起心肌收缩力降低,最终导致心律失常及FAC下降。上述改变同时使心肌耗氧量增加,左室舒张功能减低,E/e′增加。对于已有缺血性心肌损害等基础性疾病患者,手术可诱发心脏并发症,使处于代偿状态的心功能减低而导致心脏衰竭[6]。
在临床工作中,对于存在复杂基础疾病的肺癌术后患者,鉴别急性肺部炎症性病变及急性心源性肺水肿有时比较困难,而床旁肺超声则具有一定的优势:心源性肺水肿声像为双肺均匀对称的弥漫性B 线呈“火箭征”,胸膜线正常并伴有肺滑动;肺部炎症性病变声像为双肺非对称性分布的B线包绕肺实变、胸膜线异常增厚、肺滑动减少及胸腔积液等。这些不同的超声表现可为临床医生的判断提供准确便捷的信息[7]。本研究以CT为标准,分析床旁肺超声对肺癌切除术后肺部并发症的诊断能力,结果显示:超声对肺部感染、胸腔积液、肺不张及肺水肿的诊断能力与CT有较好的一致性,对肺栓塞、气胸的敏感性则略低,这与Nazerian[8]及李虹[9]等将肺超声用于诊断呼吸困难患者肺部疾病得出的结论基本相符。本研究对肺栓塞的诊断能力低于某些报道[10],可能与肺超声仅能测及胸膜下的周围型肺梗死病灶,而术后栓子来源大多为深静脉血栓脱离而形成的中央型肺栓塞有关,因此当出现突发的右心扩大、左室扁平及肺动脉压明显增高时,还应检查深静脉有无血栓,以提高肺栓塞诊断的准确性。
床旁超声在发现肺不张及实变的基础上,还能便捷无创的动态观察肺复张效果,可以为不同肺复张措施的选择提供依据[11]。本研究中的107例肺不张及肺实变患者在肺复张处理后的72h内,利用床旁超声进行动态监测发现有18例获得完全复张,66例获得明显复张,总有效率达78.5%。
胸腔积液的量和形成速度是影响呼吸功能的重要因素。而肺癌切除术后患者有别于一般危重病患者,肺切除后导致胸腔形态及容积发生了变化[12]。学者黄道政、Remérand 等[13-14]的研究结果显示,危重患者胸腔积液量可利用超声多平面法准确定量。本研究对胸腔积液的定量采用(PEV)=H×S计算得出,结果显示即使胸腔内结构发生改变的肺癌术后患者,术后短期内胸腔积液的实际引流量与超声定量并无显著性差异,说明超声多平面法也可用于肺癌切除术后早期胸腔积液的定量。
本研究中,2例高龄患者术后肺部严重感染并肺实变,并出现右心功能障碍及肺水肿,超声指导下均未能有效复张,床旁超声心动图FAC及TAPSE减低,PASP升高,最后出现呼吸窘迫及多器官功能障碍救治无效死亡。还有待进一步收集病例研究其临床意义。
综上所述,床旁心肺超声有助于肺癌术后心肺并发症的及早发现,可协助临床医生纠正心肌缺氧和降低肺动脉压,改善心肺功能,以确保患者顺利度过术后危险期。

