无创呼吸机和行气利水方治疗成人轻度阻塞性睡眠呼吸暂停的临床研究
王亚敏
(天津市和平区中医医院内科,天津 300000)
阻塞性睡眠呼吸暂停(obstructive sleep apnea)是指患者在睡眠的过程中,由于上气道的塌陷导致患者呼吸暂停[1],致使睡眠质量下降,严重影响患者日常生活[2]。研究显示[3],阻塞性睡眠呼吸暂停可引起心血管、神经系统疾病,轻者智力减退,行为异常,严重者睡眠中存在猝死的风险。由此可见,积极有效地治疗至关重要。临床常规给予呼吸机治疗,以改善通气情况,缓解临床症状,但存在患者依从性差,不良反应多,严重影响临床治疗疗效[4]。随着中医学的快速发展,中医药在治疗阻塞性睡眠呼吸暂停取得了一定的疗效。中医学中认为阻塞性睡眠呼吸暂停属于“鼾症”“打鼾”范畴,因痰湿阻滞,气机不畅所致[5]。临床提出中西医结合治疗,在无创通气治疗基础上,辨证论治,给予行气利水方治疗,具有标本兼治的目的,但是具体的临床应用效果尚未完全明确[6]。本研究结合2019 年4 月~2020 年4 月我院诊治的56 例成人轻度阻塞性睡眠呼吸暂停患者临床资料,观察无创呼吸机和行气利水方治疗成人轻度阻塞性睡眠呼吸暂停的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年4 月~2020 年4 月天津市和平区中医医院诊治的56 例成人轻度阻塞性睡眠呼吸暂停患者为研究对象,采用随机数字表法分为对照组和观察组,各28 例。对照组男性16 例,女性12 例;年龄49~74 岁,平均年龄(58.19±2.09)岁;病程4 个月~4 年,平均病程(2.86±1.02)年。观察组男性18 例,女性10 例;年龄48~72 岁,平均年龄(58.56±2.50)岁;病程6 个月~4 年,平均病程(2.71±1.14)年。两组年龄、性别、病程比较,差异无统计学意义(P>0.05),具有可比性。本研究经过医院伦理委员会批准,患者自愿参加本研究,并签署知情同意书。
1.2 纳入及排除标准 纳入标准:①均符合阻塞性睡眠呼吸暂停诊断标准[7];②均经多导睡眠图监测确诊;③年龄>45 岁;④病情分期均处于轻度。排除标准:①合并肝、肾、心脑血管等严重系统疾病者;②中枢性睡眠呼吸暂停综合征、恶性肿瘤、肥胖低通气综合征者;③依从性较差,不能配合者;④随访资料不完善者。
1.3 方法
1.3.1 对照组 采用无创呼吸机治疗:采用无创呼吸机进行治疗,设置通气模式为S/T,呼吸频率为15 次/min,吸气压初始为8 cmH2O,呼气压力为4 cmH2O,待面罩调整完成后,吸气压为16~20 cmH2O,呼气压力为4~6 cmH2O,控制氧流量确保SaO2不低于90%。
1.3.2 观察组 在对照组基础上给予行气利水方(半夏、陈皮、桃仁、红花各9 g,猪苓、泽泻各10 g,白术12 g,茯苓20 g,枳壳、厚朴、桂枝各15 g,黄芪、薏苡仁各30 g,甘草6 g)治疗,阳虚者加炮附子10~15 g,加入1000 ml 冷水浸泡30 min,有炮附子时先煎半小时,煎煮至300 ml,早晚分服,150 ml/次,连续治疗1 个月。
1.4 观察指标 比较两组临床治疗总有效率、中医证候评分、呼吸参数[呼吸暂停时间(LAD)、睡眠呼吸暂停低通气指数(AHI)、最低血氧饱和度(LSaO2)]、血压(收缩压、舒张压)、嗜睡评分、并发症(胃胀、高血压、肺动脉升高)发生情况以及复发率。临床治疗疗效[8]:①显效:临床呼吸困难等症状显著减轻,呼吸参数明显改善;②有效:临床症状有所减轻,呼吸参数改善;③无效:临床症状、呼吸参数均无明显变化,甚至有加重趋势,总有效率=(显效+有效)/总例数×100%。中医证候评分[9]:包括睡则打鼾、自觉胸闷、失眠多梦、形体肥胖、苔厚腻证候,依据严重程度分为无症状、轻度、中度、重度,依次记为0 分、1分、2 分、3 分,评分越高表明患者证候越严重。嗜睡评分[10]:参照嗜睡量表,总分24 分,瞌睡:6~11 分;过度瞌睡:11~16 分;危险性瞌睡:16~24 分。
1.5 统计学方法 采用统计软件包SPSS 21.0 版本对本研究数据进行处理,计量资料以()表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床治疗疗效比较 观察组临床治疗总有效率高于对照组,但差异无统计学意义(P>0.05),见表1。
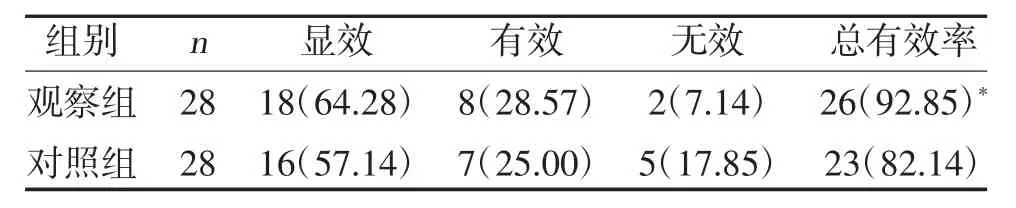
表1 两组临床治疗疗效比较[n(%)]
2.2 两组中医证候评分比较 观察组睡则打鼾、自觉胸闷、失眠多梦、形体肥胖、苔厚腻证候评分均低于对照组(P<0.05),见表2。
表2 两组中医证候评分比较(,分)

表2 两组中医证候评分比较(,分)
2.3 两组呼吸参数、血压比较 观察组LAD、AHI、收缩压、舒张压均低于对照组,LSaO2高于对照组(P<0.05),见表3。
表3 两组呼吸参数、血压比较()
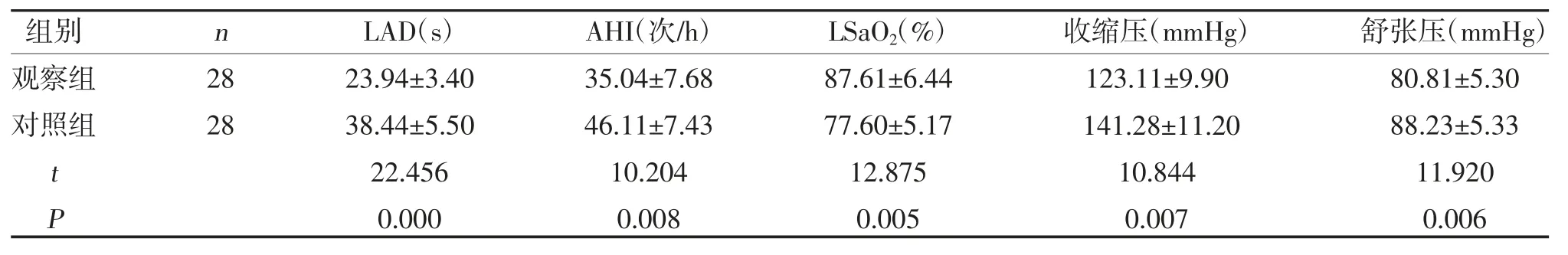
表3 两组呼吸参数、血压比较()
2.4 两组嗜睡评分比较 两组治疗后嗜睡评分均低于治疗前,且观察组低于对照组(P<0.05),见表4。
表4 两组嗜睡评分比较(,分)
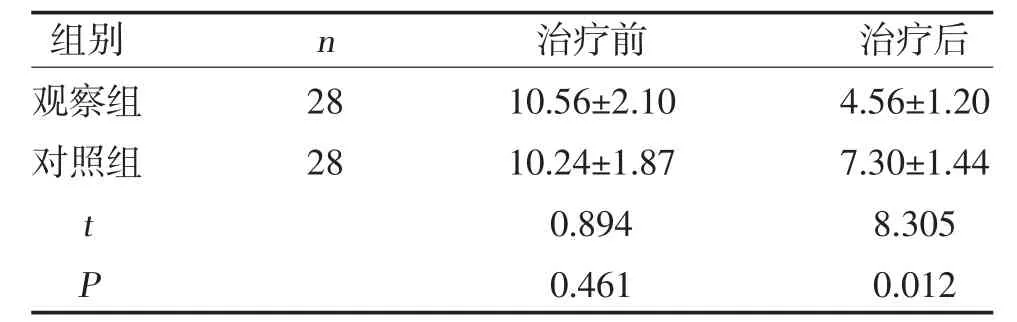
表4 两组嗜睡评分比较(,分)
2.5 两组并发症发生情况比较 观察组并发症总发生率低于对照组,但差异无统计学意义(P>0.05),见表5。
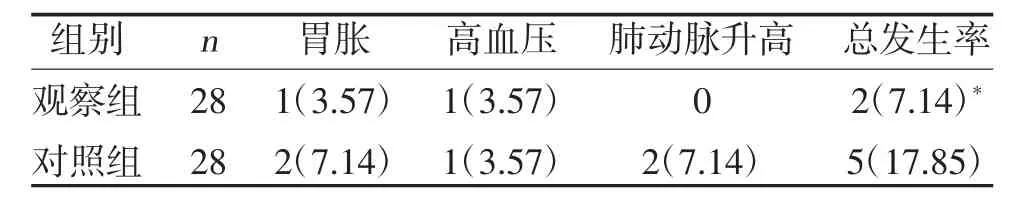
表5 两组并发症发生情况比较[n(%)]
2.6 两组复发情况比较 观察组复发率为10.71%(3/28),低于对照组的25.00%(7/28),差异无统计学意义(χ2=1.948,P=0.298)。
3 讨论
阻塞性睡眠呼吸暂停是一种呼吸系统疾病,患者在睡眠中会出现呼吸暂停的情况,并易引起低氧血症,严重威胁患者的身体健康,同时睡眠过程中经常打鼾,会造成血氧浓度大大降低,出现注意力下降、嗜睡的情况[11]。无创呼吸机治疗可辅助患者呼吸,有效改善患者呼吸暂停症状,可促进呼吸肌力快速恢复,缓解低通气造成的症状,进一步提高患者睡眠质量,但是极容易复发,临床应用具有一定的局限性[12]。近年来,中医药在治疗阻塞性睡眠呼吸暂停方面做了积极探讨,取得了一些经验。中医药辨证论治,从病机出发,可有效减轻症状,预防疾病的复发。
本研究结果显示,观察组临床治疗总有效率高于对照组,但差异无统计学意义(P>0.05),提示无创呼吸机联合行气利水方治疗成人轻度阻塞性睡眠呼吸暂停可提高临床治疗疗效,是一种有效的治疗方法,该结论与漆佳鑫[13]研究结果基本。在无创呼吸机基础上,给予行气利水方可发挥行气化瘀利咽,利水散结消鼾,标本兼顾的目的,进一步可提高临床疗效。同时观察组睡则打鼾、自觉胸闷、失眠多梦、形体肥胖、苔厚腻证候评分均低于对照组(P<0.05),表明联合行气利水方可减轻中医证候,改善患者睡眠。因方中半夏陈皮具有燥湿化痰、理气健脾之功效;茯苓具有健脾利水功效;猪苓、泽泻可利水渗湿;桂枝温阳化气;炒白术健脾利湿;枳壳理气宽中;厚朴下气除满,燥湿消痰,甘草调和诸药,共奏利湿、中瘀滞、通经活血,进而促进中医证候改善。同时观察组LAD、AHI 均低于对照组,LSaO2高于对照组(P<0.05),提示该治疗方案可有效改善患者呼吸参数,进而缩短呼吸暂停时间,提高最低血氧饱和度,进一促进睡眠质量的改善。同时观察组收缩压、舒张压均低于对照组(P<0.05),表明该治疗方案可降低患者夜间血压水平,促进睡眠结构紊乱的恢复。此外,本研究中两组治疗后嗜睡评分均低于治疗前,且观察组低于对照组(P<0.05),表明联合治疗可减轻嗜睡,进一步促进良好的睡眠质量。观察组并发症发生率低于对照组,复发率低于对照组,但差异均无统计学意义(P>0.05),表明联合治疗不增加并发症的发生几率,可改善患者预后,预防疾病的复发,发挥标本兼治的目的。
综上所述,无创呼吸机联合行气利水方治疗成人轻度阻塞性睡眠呼吸暂停效果确切,可提高临床治疗疗效,改善呼吸参数,降低嗜睡评分,减轻中医证候,降低并发症发生率和复发率,具有良好的应用可行性。

