肝脏巨大外生性肝细胞腺瘤1例
陈 磊 过 永 张 虎 黄国权
1 病例资料
患者,男性,33岁,因“外院B超体检发现腹腔肿物2天”于2019年3月25日入住芜湖市第二人民医院。患者未诉腹痛、腹胀、腰背部酸胀不适,无恶心、呕吐,无畏寒、发热。入院查体:体温36.5℃,脉搏93次/分,呼吸频率20次/分,血压128/83 mmHg(1 mmHg ≈0.133 kPa);睡眠及精神可,二便正常;腹软,腹部压痛(±),无反跳痛,肠鸣音活跃;巩膜及全身皮肤无明显黄染。入院初步诊断:腹部肿物。入院后次日行肝功能生化、肝脏肿瘤标志物、凝血常规、免疫常规等检查,其中碱性磷酸酶248 U/L(正常值35~135 U/L),γ-谷氨酰转移酶328 U/L(正常值7~45 U/L),提示肝功能异常;余实验室检查指标未见明显异常。
入院当日行全腹部CT平扫+增强检查示:肝Ⅳ段下缘见巨大软组织密度肿块影,大小约16 cm×12 cm×7 cm,其内密度不均匀(见图1),部分层面与肝Ⅳ段分界不清;动脉期显示肿块呈不均匀明显强化,可见多发结节状“血管样”强化影(见图2),门静脉期肿块强化减退,密度趋于均匀,显示肿块引流血管与肝左静脉相延续(见图3);肿瘤三维血管成像及最大密度投影显示其供血动脉来源于肝固有动脉左支(见图4)。术前CT诊断:外生性肝癌可能。
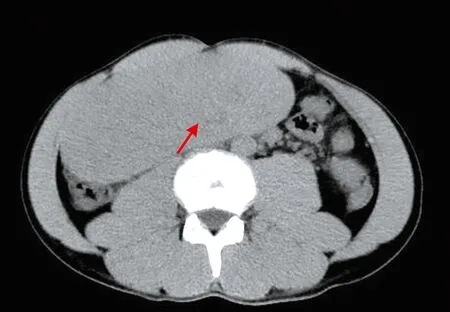
图1 CT平扫横断位注:示肿块密度不均匀(箭头)
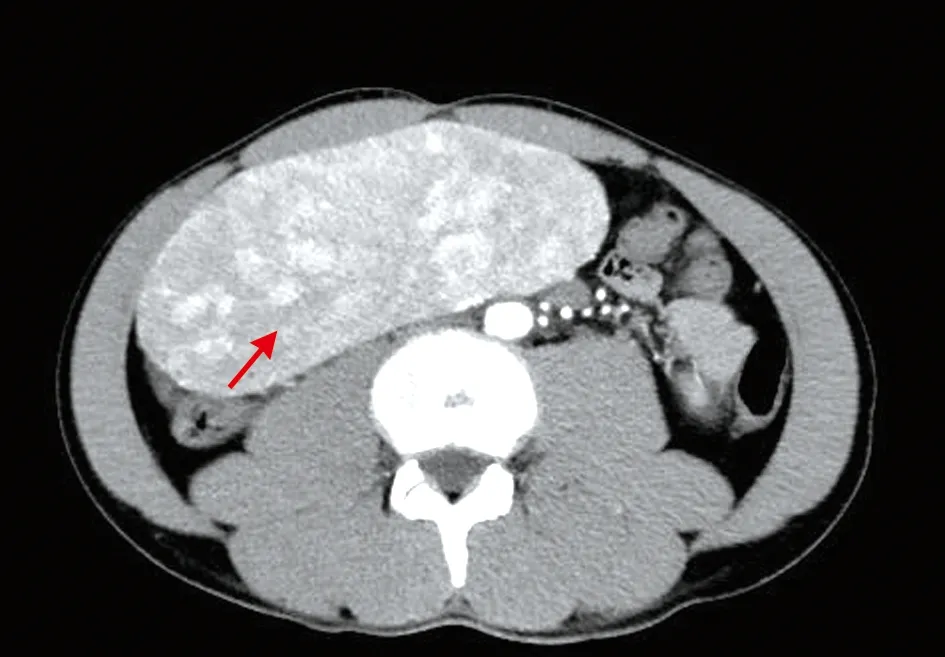
图2 CT增强动脉期注:示肿块呈不均匀明显强化,见多发结节样“血管样”强化影(箭头)

图3 CT增强门静脉期注:冠状位示肝左静脉为肿块的引流静脉(箭头)
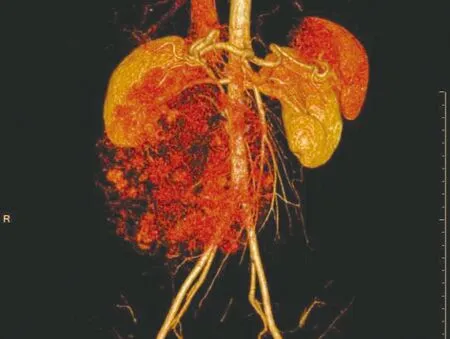
图4 三维血管成像注:示肿块供血动脉为肝固有动脉左支(箭头)
患者于2019年4月10日全麻后行肝脏肿瘤切除术及胆囊切除术,术中见肿瘤位于肝左内叶(Ⅳ段),大小约16 cm×15 cm×6 cm,血供丰富,肿瘤基底部与胆囊粘连密切,肿块其余部分包膜完整,边界清楚,与周围组织无明显粘连。术后病理示:肝脏肿物,表面包膜光滑完整,切面呈结节状灰红灰褐色,质软。免疫组化:AFP(-),Hepa(+)GIypican-3(-),CK8/18(+),CK19(-),GS(+),CD10(+),Ki67阳性细胞数<5%,CD34血管(+),catenin核浆(+),GIypican-3(-),P53(-),GS(+)。病理诊断:(肝Ⅳ段)非典型肝细胞肿瘤,结合形态及免疫组化染色,考虑非典型肝细胞腺瘤(β-catenin激活型)伴恶性转化;(肝切缘)未见肿瘤。术后患者一般情况可,生命体征平稳,腹部切口干燥无渗血渗液,肠鸣音可,给予抗炎、止血、保肝、抑酸等处理,予以营养支持。术后1周,患者恢复半流质饮食,进食后无腹痛腹胀及恶心呕吐,切口无红肿及渗出,Ⅱ级甲等愈合。患者分别于2019年6月15日及2019年8月3日行腹部CT复查,均未见明确肿瘤复发及转移征象。
2 讨论
肝腺瘤 (hepatocelluar adenoma,HCA) 是一种少见的肝脏良性肿瘤,少部分可恶变。瘤体较小者,一般无明显临床症状,常在体检时发现;较大时,可压迫邻近器官,引起相应临床症状,如腹胀、恶心、腹部牵拉痛等。临床病理分4个亚型:炎型、β-链蛋白激活型、HNF1-α突变型及未分类型。其中β-链蛋白激活型占HCA的10%~15%,好发于男性,易恶变,4.2%HCA有恶变倾向,其中β-catenin激活型占46%,与高分化的肝细胞肝癌有类似病理表现。本例病理为非典型肝细胞腺瘤(β-catenin激活型)伴恶性转化。
本例患者为年轻男性,病灶位于肝左内叶下缘,CT平扫及强化特点与以往文献报道存在差异,本例患者CT平扫密度欠均匀,未见瘤内出血,增强扫描动脉期病灶内见多发结节“血管样”强化,峰值较高,而一般肝内腺瘤CT平扫密度不均匀,部分可伴有出血,肿瘤周围常出现脂肪变性,形成低密度环,增强扫描动脉期强化明显,较少出现“血管样”强化。本例未出现低密度环,与肿瘤呈外生性生长、正常肝实质未受到挤压造成脂肪变性有关;而出现“血管样”强化与肿瘤体积较大、瘤内微血管更为丰富有密切关系。以往文献还报道,HCA多伴有不同程度的脂肪变性,本例病灶CT表现并未发现确切脂肪密度影存在,可能与病灶内脂肪含量较少、CT扫描无法分辨有关。肝细胞腺瘤影像学上需与肝脏其他富血供肿块相鉴别,如肝细胞肝癌、肝血管平滑肌脂肪瘤、肝局灶性结节性增生等。肝细胞肝癌多有肝炎、肝硬化病史,多伴有甲胎蛋白(alpha fetoprotein,AFP)明显升高,因此不难鉴别。需要注意的是,在我国,AFP对诊断HCC的敏感性只有60%~70%。肝血管平滑肌脂肪瘤内多见成熟的脂肪,而肝细胞腺瘤的脂肪变性多为非成熟性脂肪。肝局灶性结节性增生典型表现为无包膜、中央星状纤维瘢痕,这是与肝细胞腺瘤相鉴别的主要特点。
综上所述,本例HCA发生在肝左内叶下缘,向肝外呈外生性生长,肿瘤巨大,包膜完整,无明显脂肪变性,属少见病例,容易误诊。因此,在以后临床工作中,要注意影像学与临床资料的结合,充分分析临床病史、影像学表现及实验室检查,遇到类似表现病例要考虑到外生性HCA的可能,最终确诊依赖病理诊断。

