阿司匹林治疗急性脑梗死的临床合理用药分析
王玉书
(吉林省延边脑科医院,吉林 延吉)
0 引言
脑梗死的诱因与患者脑部组织缺血或缺氧有关,脑部缺血或缺氧导致血液循环障碍,从而引发脑部栓塞甚至坏死[1]。脑梗死病理机制比较复杂,并且具有发病急、病情危重的特点,临床针对脑梗死患者的治疗手段主要是以控制其机体内血小板聚集现象为主,以达到改善其脑部血液循环系统的目的[2]。阿司匹林是治疗脑梗死疾病的常用药物,但其使用剂量的不同对患者的治疗效果有不同影响,因此,本次研究旨在探讨阿司匹林治疗急性脑梗死的临床合理用药剂量,现将研究报告如下。
1 资料与方法
1.1 一般资料
选取本院2020年2月至2021年2月收治的急性脑梗死患者320例,按照随机数字表法将其分为观察组和对照组,各160例,其中对照组患者男性92例,女性68例,年龄52~76岁,平均(64.96±2.73)岁,病程 3~23 h,平均(10.02±2.12)h;观察组患者男性95例,女性65例,年龄51~76岁,平均(65.30±2.82)岁,病程4~24 h,平均(10.12±2.02)h。两组患者一般资料经对比无较大差异,P>0.05,有可比性。
纳入标准:患者均符合《各类脑血管疾病诊断要点》中的急性脑梗死临床诊断标准;患者发病至入院未超过72 h;患者及其家属均知情且签署知情同意书。
排除标准:合并其他严重肝、肾功能障碍患者;有精神疾病无法配合研究者;对阿司匹林药物有过敏反应患者。
1.2 方法
两组患者均实施常规药物治疗及抗凝处理,并给予对照组患者低剂量阿司匹林肠溶片(拜耳医药保健有限公司,国药准字J20130078)具体用量:100 mg/次;1次/d,口服。观察组给予高剂量阿司匹林肠溶片(拜耳医药保健有限公司,国药准字J20130078)具体用量:300 mg/次,1次/d,两组同时治疗3个月。
1.3 观察指标
对比两组患者的临床指标,包括NHISS评分、血清NES水平、血清hs-CRP水平,其中NHISS评分0~42分,分值越高表示神经缺损程度越严重。
对比两组患者的治疗总有效率,疗效判定:显效-患者NHISS评分减少幅度>60%;有效患者NHISS评分减少幅度在30%~59%;无效不符合显效、有效任一标准。
对比两组患者的不良反应发生率,包括眩晕、头痛、恶心呕吐、大便隐血、胃肠道刺激征的发生情况。
1.4 统计学方法
本文数据均采用SPSS 20.0进行处理分析,计数资料采用(%)表示,行χ2检验;计量资料采用(±s),行t检验,P<0.05代表数据差异较大,有统计学意义。
2 结果
2.1 两组患者的临床指标及NHISS评分
经不同方法治疗后,观察组患者的NHISS评分、血清NES水平、血清hs-CRP水平均较对照组患者相比更低,差异有统计学意义(P<0.05),详见表1。
表1 两组患者的临床指标及NHISS评分(±s)

表1 两组患者的临床指标及NHISS评分(±s)
组别 时间 血清NES(IU/L)血清hs-CRP(mg/L)NHISS评分(分)观察组(n=160) 干预前 42.54±2.54 62.31±5.5422.54±2.68干预后 22.11±1.31 28.31±2.3512.21±2.33 t 90.422 71.466 36.794 P 0.000 0.000 0.000对照组(n=160) 干预前 41.98±3.08 62.56±4.2722.18±2.53干预后 32.51±2.01 42.52±2.5416.05±2.23 t 32.570 51.020 22.991 P 0.000 0.000 0.000 t(干预前组间对比值) 1.774 0.452 1.235 P(干预前组间对比值) 0.077 0.651 0.217 t(干预后组间对比值) 54.830 51.943 15.060 P(干预后组间对比值) 0.000 0.000 0.000
2.2 两组患者的治疗总有效率
经不同方式干预治疗后,观察组患者的治疗总有效率较对照组患者更高,两组对比差异显著(P<0.05),有统计学意义,详见表2。
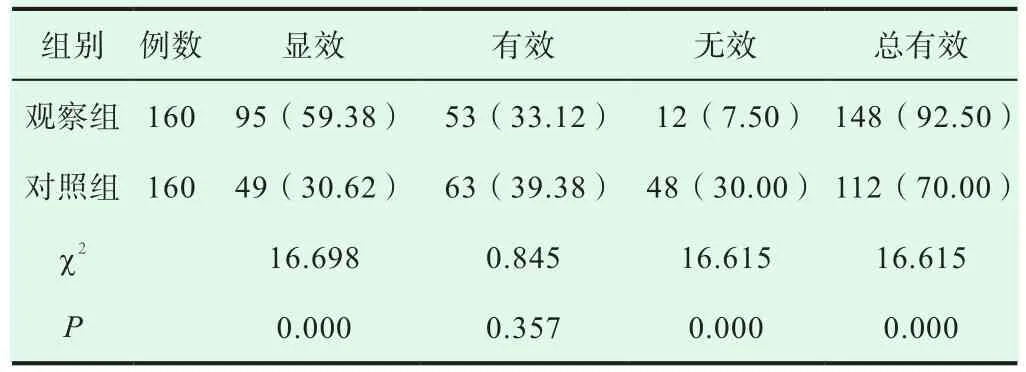
表2 两组患者的治疗总有效率[n(%)]
2.3 两组患者的不良反应发生率
经不同方式干预治疗后,观察组患者的不良反应发生率较对照组患者更低,两组对比差异显著(P<0.05),有统计学意义,详见表3。
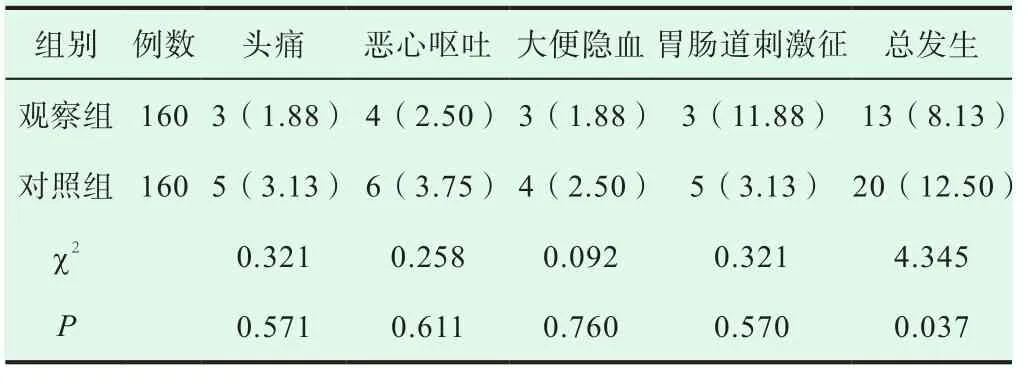
表3 两组患者的不良发生率[n(%)]
3 讨论
急性脑梗死的发病因素较多,致病机制复杂,有研究认为,急性脑梗死的成因与血流动力学或血液、血管异常有关[3]。该病发病急,患者临床症状表现为耳鸣头晕、恶心呕吐甚至出现半身不遂等情况。随着病程的发展可能引发患者昏迷不醒,有极高的病死率,临床治疗手段通常采取对症处理,如脑代谢保护、降低患者脑水肿和颅内压、控制血压及保持患者呼吸畅通等,此外还需要配合药物溶栓治疗,因此阿司匹林药物广泛作用于急性脑梗死患者的临床治疗中[4-6]。
在本次研究中,经不同方法治疗后,观察组患者的NHISS评分、血清NES水平、血清hs-CRP水平均较对照组患者相比更低,差异有统计学意义(P<0.05);观察组患者的治疗总有效率较对照组患者更高,不良反应发生率较对照组更低,两组对比差异显著(P<0.05),有统计学意义。分析其原因在于动脉粥样硬化不稳定斑块脱落极容易造成急性脑梗死,而血小板聚集存在与动脉粥样硬化的发生有一定关系,由此可知,控制血小板聚集是阻碍急性脑梗死进程的主要手段[7-8]。阿司匹林是最早使用的用以抗血小板聚集药物,其属于镇痛解药药物,用于风湿痛、感冒等病症中有良好的效果。随着对其研究的深入,阿司匹林的药物作用已被临床证实可有效抑制血小板聚集,同时被广泛应用于短暂脑缺血发作、心肌梗死预防中。虽然阿司匹林能抑制血小板的聚集并影响纤维蛋白生成的途径,但临床合理用药量一直是争议的重点。这是因为若阿司匹林的浓度过高,则会导致血管壁中前列腺素合成酶抑制,减少机体前列环素的合成,引发机体激素失衡,同时阿司匹林浓度过高还可能对消化道黏膜造成损伤,产生多种并发症;若阿司匹林的浓度过低,则会影响对血小板聚集的控制效果,影响治疗效果。因此,在使用阿司匹林治疗急性脑梗死患者的过程中,掌握合理用药量才能促进临床效果的提升,本次研究也证实了合理用药量的重要性。
综上所述,较低剂量的用量而言,给予高剂量的阿司匹林药物能更促进急性脑梗死患者临床治疗效果,并减少不良反应的发生,有临床推广价值。

