寻常型天疱疮合并急性肺栓塞危险因素分析
王 玥 严煜林
1广西医科大学附属武鸣医院,南宁,530199;2广西医科大学第一附属医院,南宁,530022
寻常型天疱疮合并急性肺栓塞(acute pulmonary embolism, APE)发生后病情迅速加重,如在临床上缺乏足够的认识和防范意识,常常危及生命,因此,我们通过对近年收治的此类患者进行系统回顾,分析发病危险因素,评价治疗效果,为临床防治此病提供参考。
1 对象与方法
1.1 对象 搜集2012-2020年广西医科大学附属武鸣医院和广西医科大学第一附属医院收治的寻常型天疱疮合并急性肺栓塞患者共7例,作为观察组,其中,男女比为3∶4,发病年龄为45~86岁,平均(57.28±14.24)岁,病程1个月~1年。随机抽取同时段住院的50例寻常型天疱疮未合并急性肺栓塞患者作为对照组。所有寻常型天疱疮患者均经临床表现、组织病理或免疫荧光检查确诊。所有急性肺栓塞病例均经过CT肺动脉造影(computed tomographic pulmonary angiography, CTPA)确诊。
1.2 方法
1.2.1 收集资料 收集两组患者的年龄、性别、体质指数(body mass index, BMI)、病程及高血压、高血脂等慢性疾病的合并情况,统计观察组患者发生APE时的临床表现及辅助检查。
1.2.2 寻常型天疱疮的治疗 所有患者入院后,予静滴10~15 mg地塞米松磷酸钠注射液(相当于泼尼松量0.8~1.5 mg/kg)、免疫抑制剂(雷公藤多苷片、甲氨蝶呤片),合并肺部或皮肤感染的患者静滴抗生素(注射用头孢美唑钠)及换药等对症支持治疗。
1.2.3 急性肺栓塞的治疗 7例患者确诊APE后立即予吸氧、心电监护,嘱患者绝对卧床休息、禁止按摩下肢,同时请呼吸内科、血管外科等科室会诊,建议行下肢静脉滤器置入术,7例患者均不同意,直接予抗凝治疗(低分子肝素钙、华法林、利伐沙班等)。所有患者在治疗期间动态观察D-二聚体、血氧、血压等。
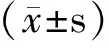
2 结果
2.1 临床表现 7例患者住院第3~16天[平均(7.14±4.81)天],在常规治疗寻常型天疱疮的同时,突发不同程度气促、头晕、胸闷等症状,伴有血氧下降,部分患者伴有呼吸心率加快、下肢水肿、血压下降、肺部听诊呼吸音粗,考虑急性肺栓塞,急诊行D-二聚体、下肢血管彩超及CTPA,确诊为APE,见表1。

表1 7例患者突发APE时临床资料
2.2 观察组年龄与性别特征 观察组患者年龄(57.28±14.24)岁显著高于对照组(47.36±10.49)岁,差异有统计学意义(t=2.242,P=0.029)。观察组男3例,女4例,对照组男24例,女26例,两组性别分布差异无统计学意义(χ2=0.071,P=0.548)。
2.3 观察组机体情况、基础疾病及天疱疮病程的特征 观察组中卧床人数、肺部感染人数、高血压、高脂血症比例均高于对照组,平均病程(5.80±4.45)个月,明显较对照组(17.10±10.46)个月短,且白蛋白平均值较低,差异均有统计学意义,观察组BMI平均值大于对照组,但差异无统计学意义,见表2。
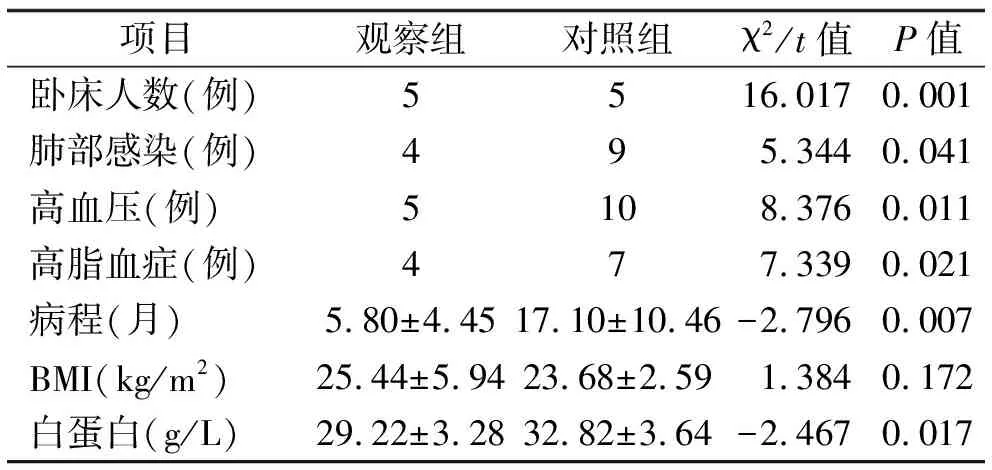
表2 两组患者机体情况、基础疾病及天疱疮病程比较
2.4 急性肺栓塞转归情况 观察组平均24天出院后,随访6个月以上。其中5例患者复查CTPA显示血管已再通,治愈时间在3~5个月;2例患者在治疗第3个月时复查见原肺栓塞部位血栓较前溶解,部分血管再通,栓塞面积较前明显减少。所有患者均未再出现气促、头晕、胸闷、心悸、下肢水肿等症状。
3 讨论
寻常型天疱疮常见合并症为皮肤感染、代谢性疾病及其他自身免疫性疾病,近来偶有寻常型天疱疮患者合并下肢静脉血栓的报道[1,2],合并急性肺栓塞极为少见。国外有研究统计寻常型天疱疮患者在确诊后第一年内发生肺栓塞的风险最高,而后随时间下降,但其发病机制及危险因素暂不明确[3]。结合本组病例资料,我们认为寻常型天疱疮患者合并急性肺栓塞(APE)可能与年龄大、病程短、卧床、肺部感染、低白蛋白及高血压、高血脂相关。
本组合并APE的患者年龄明显较对照组大,考虑为患者随着年龄增大,并发症及卧床的概率增加,且血管老化也会增加血栓形成的发生风险。7例患者病程均在1年内,平均(5.80±4.45)个月,明显短于对照组,分析原因,寻常型天疱疮的治疗以糖皮质激素为主,且主张早期、足量应用,目前已有多项研究提示糖皮质激素为血栓发生的独立危险因素[4,5],糖皮质激素可导致多种凝血因子增加、纤维蛋白原和纤溶酶原的活性降低、浓度升高,促进内皮素-1的合成和分泌,引起内皮损伤和血管壁功能障碍[6],而寻常型天疱疮患者发病后往往会使用大剂量糖皮质激素,随着病情好转激素才逐渐减量,但本组观察对象为寻常型天疱疮的住院患者,入院后均使用大剂量糖皮质激素,因此,糖皮质激素的用量是否与此类患者发生APE相关需进一步研究。
患者发生急性肺栓塞均在住院期间,可能与患者住院时活动减少、天疱疮病情加重致卧床有关,并且年龄大、使用激素、免疫抑制剂及医院环境更易出现皮肤及肺部感染,感染可刺激单核细胞和巨噬细胞产生炎症因子,启动凝血级联反应,导致机体凝血纤溶机制失衡[7]而出现血栓及栓塞。天疱疮患者由于蛋白质大量流失导致低蛋白血症,血清白蛋白降低可导致血栓烷A2增加,诱导血小板聚集及寿命缩短,增加血栓风险[8]。另外,目前已有多个报道证实了自身免疫性疾病与血栓形成相关[9-16],但本组患者检测天疱疮抗体滴度数据不足,因此寻常型天疱疮患者体内存在的天疱疮抗体是否与APE相关有待进一步研究。
APE在临床上往往缺乏典型的临床表现,此7例患者出现APE时,最常见的临床症状为气促、头晕、胸闷,6例伴有单侧或不对称性下肢水肿、2例肺部听诊呼吸音粗,并有不同程度的血压下降、呼吸心率增快及氧分压下降、D-二聚体升高,急查下肢血管B超均见血栓形成。由于APE的栓子大多来源于下肢深静脉。故在发病前,多数患者极有可能已出现下肢静脉血栓。因此,我们在患者发生APE前其实有充足的时间去完善检查,排除有无血栓及早期干预。但天疱疮患者往往因为低蛋白血症表现为全身水肿,易引起忽视,且主管医生没有足够的经验及防范意识,以至患者发病后才采取相关诊疗措施。因此,寻常型天疱疮患者入院当天,应当进行全面体格检查,尤其是下肢及肺部的体格检查。无论患者有无栓塞表现,对于中老年患者,病程在1年内、卧床、合并有肺部感染、低白蛋白及高血压、高血脂疾病的患者,应完善D-二聚体、下肢静脉B超,尤其是下肢水肿的患者。一旦发现下肢静脉血栓形成,应立即进行干预。对于检查未发现有栓塞者,在住院期间应严密观察患者的呼吸、心率、血压、血氧等情况,一旦出现异常,应立即考虑有APE的可能,行 CTPA、核素肺通气/灌注(V/Q)、核磁共振肺动脉造影(MRPA)、肺动脉造影等任意一项以确诊[17]。患者确诊为急性肺栓塞后,应立即予吸氧、镇静、制动等一般治疗,同时请相关科室会诊。立即予抗凝、溶栓治疗,建议有指征、有条件的肺栓塞患者同时放置下腔静脉滤器。
本组7例患者经积极治疗,最终5例患者痊愈,栓塞完全消失,2例患者好转。寻常型天疱疮患者住院期间可合并急性肺栓塞,此类患者发病可能与年龄大、病程短、卧床、肺部感染、低白蛋白、高血压及高血脂有关,通过正确评估病情和有效的抗凝治疗,能及时治愈或缓解病情。

