基于网络药理学探究积雪草酸抗酒精性肝炎的作用机制
陈思韵,冯钟文,庞丽君,黄瑀莘,韦定一,孔令军,何 赟,韦锦斌
(广西医科大学药学院药理学教研室,广西 南宁 530021)
酒精性肝炎(alcoholic hepatitis,AH)作为酒精性肝病中的一种,是以黄疸和进行性炎症性肝损伤为特征的临床综合征[1],短期死亡率高[2]。在我国酒精性肝病已成为继病毒性肝炎后的第二大肝病,而AH是肝病发展的重要演变过程,如果不进行干预,后续可能演变成肝纤维化、肝硬化和肝细胞癌[3]。目前临床上对AH仍没有理想有效的治疗药物[4],由于其复杂的发病机制,大大限制了新药的研发。因此,进一步研究和寻找有效的药物进行治疗,延缓甚至阻断肝硬化和肝癌等肝脏疾病的发展与预后,具有十分重要的意义。
我们前期的研究中发现[5],积雪草酸(asiatic acid,AA)可以通过降低内质网应激的程度而显著改善高脂饲料诱导的脂肪肝疾病。然而,AA对AH的保护作用目前尚不清楚。网络药理学作为一种探索中医药干预疾病机制的方法,从生物分子网络的结构与功能来认知中药药性[6],将网络生物学的思想和方法应用于中药药理学研究[7]。在一定程度上为探究AA是否作用于酒精性肝炎以及作用机制的研究,提供了一种新的思路。因此,本文通过网络药理的预测和体内大鼠实验验证的方法来探究AA对AH疾病的关键靶点及潜在的作用机制。
1 材料与方法
1.1 实验动物与材料SPF级,体质量(180±20) g,雄性SD大鼠购自广西医科大学动物中心(生产许可证:SCXK桂2014-0002)。本研究所有的动物护理和实验程序均经广西医科大学动物伦理委员会批准。积雪草酸(纯度>98%,广西卓一生物技术有限公司)。水飞蓟宾胶囊(天津天士力圣特制药有限公司);TNF-α试剂盒(武汉伊莱瑞特生物科技股份有限公司);ADH、ALDH、GSH试剂盒(南京建成生物研究所)。
1.2 积雪草酸靶点预测用PubChem数据库(https://pubchem.ncbi.nlm.nih.gov/)搜索积雪草酸的SMILES结构,分别输入到STITCH(http://stitch.embl.de/)和SEA数据库(http://sea.bkslab.org)的搜索栏中,检索得到化合物积雪草酸的靶点数据。依托PharmMapper数据库(http://lilab-ecust.cn/pharmmapper/)搜索关键词“Asiatic acid”得到积雪草酸的预测靶点,3个数据库得到的化合物预测靶点取并集为积雪草酸最终预测靶点。
1.3 酒精性肝炎靶点预测分别在OMIM数据库(https://omim.org/)和GeneCards(人类基因信息数据库http://www.genecards.org/)搜索关键词“Alcoholic hepatitis”,下载疾病预测靶点数据,去除重复靶点,筛选出相关度高的靶点。
1.4 靶点相互作用网络将疾病和化合物靶点进行比对,运用基迪奥生物网站(https://www.omicshare.com/)制作Venn图,筛选出共同靶点。将共同靶点输入到String数据库(http://string-db.org/)中,限定物种为homo sapiens(智人),获得靶点相互作用网络。
1.5 富集分析共同靶点将上述共有靶点输入到Metascape数据库(http://metascape.org/gp/index.html#/main/step1)进行GO功能富集分析,再利用DAVID 6.8数据库(https://david.ncifcrf.gov/)对作用靶点进行KEGG代谢通路富集分析,制作DAVID富集分析图,观察通路与靶点相互作用的关系,查询富集分析后的相关通路。
1.6 实验分组与造模60只SD大鼠适应性喂养一周后随机分为6组,分别为正常组(A组)、积雪草酸阴性对照组(B组)、模型组(C组)、水飞蓟宾组(D组)、积雪草酸低剂量(E组)和积雪草酸高剂量组(F组),每组各10只。C、D、E和F组每日灌胃给予阶梯式改良[8]食用酒精灌胃法建立AH模型,即1-3周给予30%乙醇5.0 g·kg-1·d-1,4-6周35%乙醇6.0 g·kg-1·d-1,7-8周40%乙醇7.0 g·kg-1·d-1,9-10周40%乙醇8.0 g·kg-1·d-1,11-12周40%乙醇,9.0 g·kg-1·d-1,13-24周40%乙醇,10.0 g·kg-1·d-1。从13周至24周,B和F组灌胃积雪草酸8 mg·kg-1,E组灌胃积雪草酸4 mg·kg-1,D组灌胃水飞蓟宾26.25 mg·kg-1,每日1次。治疗结束后,所有大鼠麻醉处死,收集的血样和肝脏组织均存于-80 ℃冰箱。
1.7 血清检测AST和ALT活性大鼠腹主动脉取血于医用10 mL采血管内,离心后取上清液,采用全自动血生化仪检测丙氨酸氨基转移酶(ALT)和谷草转氨酶(AST)血清水平,严格按照操作说明进行。
1.8 肝脏检测ADH和ALDH活性[9]收集到的肝脏用生理盐水进行清洗,以肝脏(mg) ∶生理盐水(mL)按照1 ∶9的比例在玻璃匀浆器研磨肝脏组织直至无明显组织碎屑的混悬液,离心取上清,制得的肝匀浆按照试剂盒说明书检测乙醇脱氢酶(ADH)和乙醛脱氢酶(ALDH)活性。
1.9 肝脏检测TNF-α和GSH活性将上述方法制得的肝匀浆按照肿瘤坏死因子α (TNF-α)和谷胱甘肽(GSH)试剂盒说明书进行操作。
1.10 蛋白免疫印迹法(Western blot)检测肝组织中NF-κB信号通路蛋白的表达将大鼠肝脏从-80 ℃冰箱中取出,每组约取100 mg肝组织置于研钵中用液氮研磨至粉末,按照说明书加入蛋白裂解液(RIPA高效裂解液 ∶PMSF ∶蛋白酶抑制剂 ∶磷酸酶抑制剂=100 ∶1 ∶1 ∶1)制备匀浆离心后取上清液。用BCA蛋白浓度测定试剂盒测定蛋白浓度。取适量的蛋白质样品在10% SDS-聚丙烯酰胺凝胶电泳(PAGE)分离,并使用湿转移法转移到PVDF膜上。转移后,膜用TBST冲洗3次。后经p-IKKα/β、IKKα/β、p-IκBα、IκBα、NF-κB p65和p-NF -кB p65 (1 ∶1 000 Proteintech)一抗在4 ℃下过夜。全蛋白以GAPDH作为内对照。次日,用荧光标记的山羊抗兔IgG(1 ∶10 000 Licor)室温避光孵育1 h,再TBST冲洗3次,后置于Odyssey红外成像系统(LI-COR Bioscience, Lincoln, NE)中扫描,用ImageJ分析软件进行密度扫描定量。
1.11 病理学检查每只SD大鼠于肝左叶同一部位取大小约100 mg的肝组织,10%福尔马林固定,石蜡包埋。每张切片厚度为5 μm,进行苏木精-伊红( HE)染色,在显微镜下观察肝组织的病理变化。
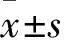
2 结果
2.1 积雪草酸与酒精性肝炎靶点分别在PharmMapper数据库搜索得到199个,SEA数据库搜索得到21个和STITCH数据库得到10个积雪草酸靶点,取并集后得到225个不同的积雪草酸预测靶点。Gencards数据库中筛选评分在20以上的靶点,检索到215个酒精性肝炎的潜在靶点,OMIM数据库检索到525个基因靶点,并集后得到696个酒精性肝炎预测靶点。
2.2 靶点相互作用网络结果比对积雪草酸与酒精性肝炎预测靶点,筛选出共同靶点24个(Tab 1)。在基迪奥生物网站绘制Venn图(Fig 1)。建立共同靶点相互作用网络图(Fig 2)。该网络线条越粗表示靶点间的关联度越大,图中各靶点间关联性较强,其中以CASP3、GRB2、ESR1、MET、STAT1、JAK2、EGFR的关联性最强。提示这些靶点可能是积雪草酸对酒精肝炎发挥疗效的关键靶点。

Tab 1 The overlapping targets of asiatic acid and alcoholic hepatitis

Fig 1 Venn diagram of asiatic acid and alcoholic hepatitis

Fig 2 Target interaction network diagram
2.3 富集分析结果Metascape和DAVID数据库富集分析共同靶点,共得到12个GO功能条目(Fig 3),20条KEGG信号通路(Fig 4)。可以发现GO功能中腺体发育和肌肉细胞凋亡过程的调控表达突出。hsa05200:Pathways in cancer 通路均排在Metascape和DAVID富集分析结果的第一位,且富集基因:STAT1、CDH1、CASP3、RARB、GRB2、PPARG、MET、MMP9、EGFR,均为关联性较强的靶点基因,可以推测该通路对AH有一定的作用。Pathways in cancer通路的子通路众多,NF-κB信号通路是Pathways in cancer通路的中心通路,可与多条子通路相连,且NF-κB信号通路是经典的炎症通路[10],其表达的升高往往能反映出肝细胞的炎症和损伤程度。
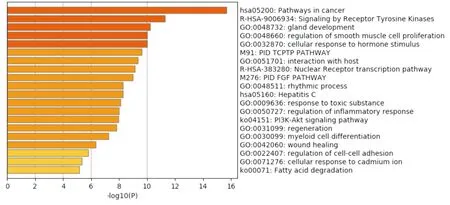
Fig 3 Metascape enrichment analysis diagram
Fig 4 David enrichment analysis diagram
2.4 AA对AST和ALT活性影响AST和ALT是肝细胞内重要的功能酶,也是肝损伤程度最敏感的指标[11]。与正常组比较,模型组中大鼠血清AST及ALT活性显著升高,水飞蓟宾和AA治疗后AST及ALT活性明显降低,而AA对正常大鼠的AST及ALT活性几乎没有影响。研究表明,积雪草酸可以降低大鼠的肝损伤程度(Tab 2)。
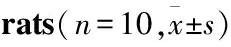
Tab 2 Comparison of serum liver function indexes of
2.5 AA对ADH和ALDH活性影响ADH和ALDH是重要的酒精代谢酶。实验结果显示,与正常组大鼠比较,模型组中大鼠ADH和ALDH活性明显降低,AA低剂量和高剂量组治疗后ADH和ALDH活性明显回升,而AA对正常大鼠 ADH和ALDH活性几乎没有影响。研究结果表明,积雪草酸可以提高酒精代谢酶的活力(Tab 3)。
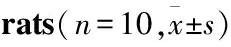
Tab 3 Comparison of liver alcohol metabolism indexes of
2.6 AA对TNF-α和GSH活性影响与正常组大鼠比较,模型组中大鼠的TNF-α和GSH活性升高,水飞蓟宾治疗后的TNF-α和GSH活性降低至正常水平。AA 治疗组以剂量依赖性的方式使TNF-α和GSH活性降低。AA对照组中TNF-α和GSH水平与正常组间无差异。结果表明,AA能减轻炎症反应和氧化应激水平(Tab 4)。
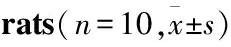
Tab 4 Comparison of inflammatory factors and antioxidant stress indexes of
2.7 AA 对 NF-κB信号通路蛋白表达的影响NF-κB通路中各组蛋白相对表达量如Fig 5所示。实验结果显示,AH极大提高p-IKKα/β、p-IκBα和p-NF-кB p65的表达,模型组p-IKKα/β、p-IκBα和p-NF-кB p65的蛋白表达量明显升高,水飞蓟宾组和AA治疗组治疗后这种情况得到了抑制,并且AA治疗组呈剂量依赖性的降低了NF-кB通路中各蛋白表达,而AA对照组则与正常组蛋白的表达几乎无差异。结果表明,AA能抑制NF-κB信号通路中IKKα/β、IκBα和NF-кB p65蛋白的表达。

Fig 5 Effect of asiatic acid on protein expression of NF-κB pathway
2.8 肝组织病理组织学检查H&E染色结果显示,正常组和AA对照组中大鼠的肝细胞形态规则、排列紧密,呈放射状有序排列,而模型组大鼠肝组织出现了细胞衰老退变和炎症细胞浸润甚至炎症坏死等形态变化而水飞蓟宾组和AA治疗组中,炎症细胞浸润、细胞坏死等现象均明显减轻(Fig 6)。
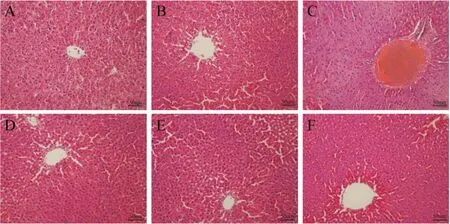
Fig 6 HE staining results of rats(×200)
3 讨论
本文通过网络药理学分析的方法,预测积雪草酸与酒精性肝炎的关键靶点及其潜在的作用机制。筛选得到共同靶点24个,富集分析得到12个GO功能条目和21条KEGG信号通路,KEGG通路基因主要富集在Pathways in cancer通路上,且富集基因均为关联性强的基因。网络药理学结果显示,积雪草酸对酒精性肝炎具有一定的作用效果,并且积雪草酸可以通过多通路,多途径作用于酒精性肝炎疾病,而NF-κB信号通路是其中一个重要的调节途径。
大鼠体内实验结果显示,模型组的AST和ALT的数值异常偏高,说明肝损伤严重,GSH指标检测结果显示模型组大鼠的氧化应激水平异常。结合TNF-α指标检测和病理结果显示,模型组的促炎因子释放增加,炎症细胞浸润明显,说明以食用酒精灌胃诱导的酒精性肝炎模型成功。模型组的ADH和ALDH值明显低于正常组,说明长期过量的饮酒可导致酒精代谢功能减退。水飞蓟宾被称为“天然的保肝药”,可防止多种原因引起的肝损伤[12]。研究结果显示,水飞蓟宾治疗组和AA高剂量治疗组的疗效几乎等同。而水飞蓟宾和AA治疗后均能显著降低AST、ALT、TNF-α和GSH水平,升高ADH和ALDH值,说明两者都能有效地减轻肝组织的病理损伤,抑制促炎因子的释放,减轻炎症反应,并减少氧化应激功能,同时还能增强酒精代谢酶的活性。为了进一步探究AH的炎症反应,基于网络药理学分析的结果,我们测定了NF-κB信号通路中的关键蛋白——IKKα/β、IκBα和NF-κB p65[13]。NF-κB是广泛分布于细胞内的核转录因子,促进肝损伤过程中激活的主要炎症通路,参与肿瘤的发展。IKKα/β的激活可促使IκBα磷酸化及降解过程,IκBα降解后会激活NF-κB,使NF-κB与IκBα结合形成的聚合物分离[14]。NF-κB表达的升高可引起炎性细胞因子的分泌与释放,进而导致肝脏炎症、纤维化、肝细胞坏死及凋亡等作用[15]。AA治疗组以剂量依赖性的使p-IKKα/β、p-IκBα和p-NF-κB p65蛋白表达下调,说明AA治疗组和水飞蓟宾组可以抑制NF-κB通路中关键蛋白的表达。实验结果提示,积雪草酸可能通过抑制NF-κB信号通路相关蛋白的表达,以此来抑制炎症因子的表达,从而起到抗炎作用。
综上所述,积雪草酸对酒精性肝炎疾病具有一定的治疗作用,可以通过抑制NF-κB信号通路而改善肝损伤和炎症反应。

