缺血性二尖瓣反流程度对急性ST段抬高型心肌梗死患者经皮冠状动脉介入术后临床预后的影响
陈江红 张 铮 邓静玉 王承竹 杨 超 党晶艺
缺血性二尖瓣反流(ischemia mitral regurgitation,IMR)是继发于心肌缺血的二尖瓣反流,为急性心肌梗死(acute myocardial infarction,AMI)的常见并发症。不同于瓣膜器质性疾病,IMR发生的最常见原因为乳头肌功能不全和室壁运动障碍。IMR可影响患者的血流动力学稳定,既往研究已证实IMR与AMI患者预后不良有关。再灌注治疗,尤其是PCI能够显著提高AMI患者的生存率,减少并发症发生。而Hillis等[1]的研究发现,即使恢复完全血运重建,AMI患者仍可发生左室重构。IMR对于直接接受PCI治疗的AMI患者预后的影响目前尚不清楚。本研究旨在探讨不同程度IMR对急性ST段抬高型心肌梗死(acute ST elevation myocardial infarction,STEMI)患者临床预后的影响。
1 对象与方法
1.1 研究对象 采用基于回顾性研究的巢式病例对照研究方法,选取中国人民解放军空军军医大学第二附属医院2010年1月—2017年1月间收治的STEMI患者531例。所有患者的STEMI诊断均符合《2012年中国经皮冠状动脉介入治疗指南》的标准,根据体表十二导联心电图确定心肌梗死部位。排除标准:①风湿性心脏瓣膜病、器质性二尖瓣疾病或曾行心脏瓣膜置换术;②扩张型心肌病、先天性心脏病等;③严重肝、肾功能不全;④发生乳头肌断裂、心脏破裂、室间隔缺损等并发症。
1.2 二维超声心动图检查 所有患者均于发病12 h内行PCI治疗,PCI后72 h内和PCI后6个月行超声心动图检查,评估二尖瓣反流情况、左心室结构参数和收缩功能。应用Philips IE33型超声诊断仪(荷兰飞利浦公司),超声探头为S5-1,探头频率为1~5 MHz。上述检查均由3名有经验的心血管内科医师操作。左心室结构参数测量取连续3个心动周期的平均值。
1.2.1 二尖瓣反流情况 在心尖四腔心切面,根据彩色多普勒血流显像观察有无二尖瓣反流,测量反流束面积。根据反流束面积判断二尖瓣反流程度:反流束面积<4 cm2为轻度反流,4~<8 cm2为中度反流,≥8 cm2为重度反流。
1.2.2 左心室结构参数和收缩功能 经胸骨旁左心室长轴切面测量左心房内径(LA)、左心室收缩末期内径(LVESD)和左心室舒张末期内径(LVEDD),采用Simpson双平面法检测左心室射血分数(LVEF)。
1.3 心肌坏死标志物检测 抽取患者外周静脉血,4 ℃ 3 000×g,离心15 min分离血清,应用日立全自动生化分析仪[型号为7180,日立仪器(苏州)有限公司]和罗氏全自动电化学发光仪(型号为E601,北京迈润医疗医疗器械有限公司)测定血清肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)、肌钙蛋白I(cTnI)水平。
1.4 观察指标 记录各组患者的一般资料和分组情况,冠状动脉造影、PCI治疗情况,以及PCI后6个月的随访资料。
1.4.1 一般资料和分组 PCI后72 h内行超声心动图检查,根据有无二尖瓣反流将患者分入反流组(206例)和无反流组(325例),反流组再根据二尖瓣反流程度分为轻度反流组(115例)、中度反流组(63例)、重度反流组(28例);在无反流组中按与反流组1∶1的比例随机抽取206例作为对照组。记录各组患者的性别、年龄、BMI、心率、收缩压、合并症(高血压、糖尿病)、吸烟情况、临床用药(ACEI、ARB、β受体阻滞剂)情况、心肌梗死Killip分级、心肌梗死部位。
1.4.2 冠状动脉造影和PCI治疗情况 记录罪犯血管(IRA)情况、术前和术后IRA心肌梗死溶栓试验(thrombolysis in myocardial infarction,TIMI)血流分级、胸痛发生至行球囊扩张的时间、植入支架长度和直径、血栓抽吸导管使用情况。TIMI血流分级标准:0级,无血流灌注(冠状动脉闭塞远端无前向血流灌注);1级,病变远端血管有前向灌注,但对比剂不能充盈远端的血管床;2级,3个以上的心动周期后对比剂才完全充盈病变远端血管;3级,完全灌注,指3个以上心动周期内对比剂完全充盈病变远端血管床。
1.4.3 PCI后6个月随访资料 记录患者住院天数、 再住院率。记录主要心血管不良事件 (MACE),包括死亡、再发心肌梗死。记录患者的氨基末端脑钠肽前体(NT-proBNP)水平,NYHA心功能分级Ⅲ和Ⅳ级患者比例。通过6 min步行距离(6-minute walk distance,6MWD)评估患者的运动耐力。记录超声心动图测量的指标(LVEDD、LVEF、LVESD、LA),评估患者左心室结构和收缩功能。记录患者入院时和PCI后6个月时心肌坏死标志物(CK、CK-MB、cTnI)水平。
2 结 果
2.1 各组患者一般资料 4组间女性患者、BMI、高血压和吸烟患者比例,应用ACEI、ARB、β受体阻滞剂类药物患者比例,心肌梗死Killip分级Ⅰ、Ⅱ、Ⅲ、Ⅳ级患者比例的差异均无统计学意义(P值均>0.05)。对照组、轻度反流组、中度反流组、重度反流组患者的年龄依次增大、心率增快、收缩压降低、糖尿病患者比例增高,组间差异均有统计学意义(P值均<0.05)。对照组、轻度反流组、中度反流组、重度反流组下壁心肌梗死患者比例依次增高,组间差异有统计学意义(P值均<0.05),4组间前壁心肌梗死、侧壁心肌梗死患者比例的差异亦有统计学意义(P值均<0.05);重度反流组下壁心肌梗死患者比例显著高于同组前壁和侧壁心肌梗死患者(P值均<0.05)。见表1。
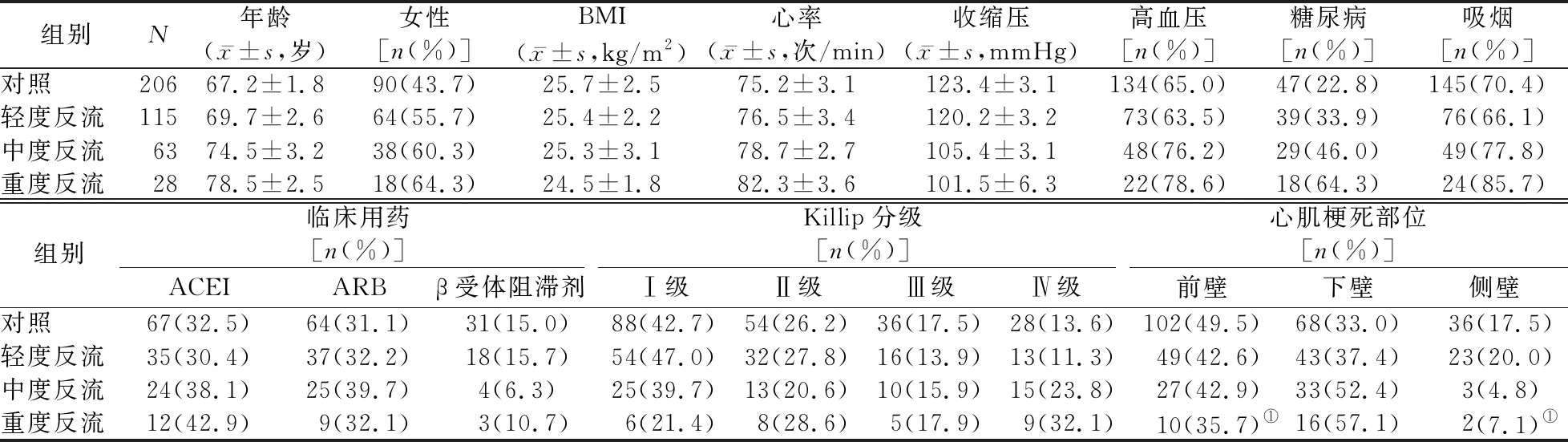
表1 不同程度反流组和对照组一般资料的比较
2.2 各组患者冠状动脉造影和PCI治疗情况 对照组、轻度反流组、中度反流组、重度反流组IRA为前降支的患者比例依次降低,IRA为右冠状动脉、左主干的患者比例依次增高,组间差异均有统计学意义(P值均<0.05);重度反流组IRA为右冠状动脉的患者比例显著高于同组IRA为前降支、回旋支、左主干、其他分支的患者(P值均<0.05)。对照组、轻度反流组、中度反流组、重度反流组的胸痛至球囊扩张时间依次延长,术后IRA TIMI 3级患者比例依次降低,组间差异均有统计学意义(P值均<0.01)。4组间术前IRA TIMI各血流分级患者比例、植入支架个数、植入支架长度、植入支架直径、使用血栓抽吸导管患者比例的差异均无统计学意义(P值均>0.05)。见表2。
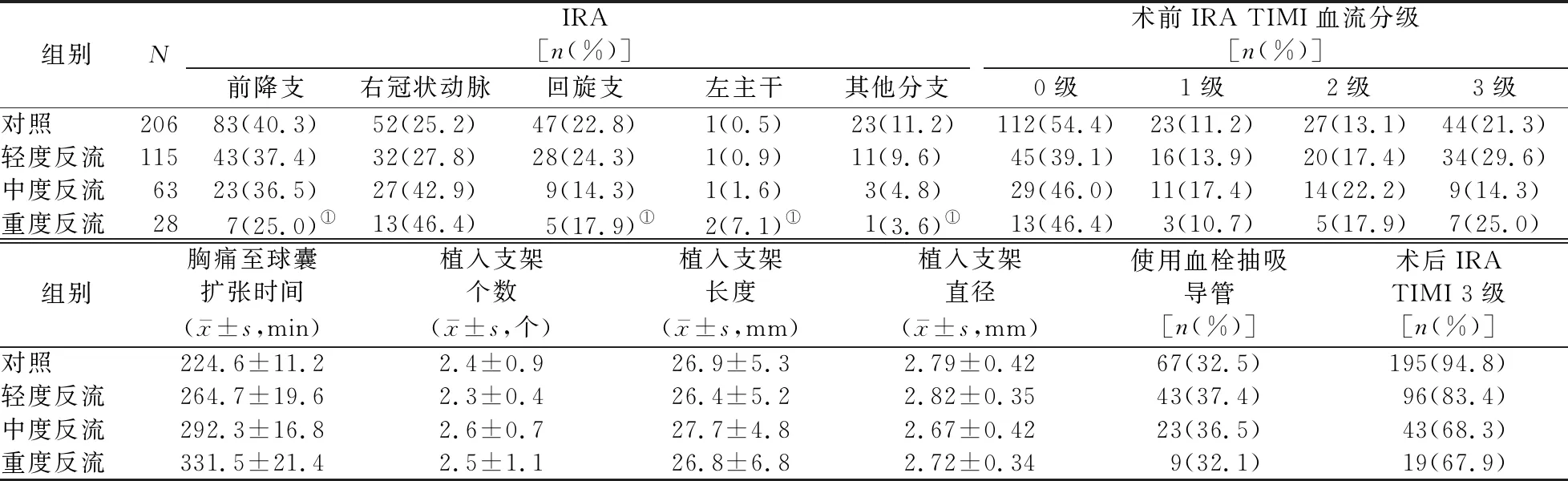
表2 不同程度反流组和对照组患者冠状动脉造影和PCI治疗情况的比较
2.3 各组患者PCI后6个月的随访情况 对照组、轻度反流组、中度反流组、重度反流组患者住院天数依次延长,再住院率、再发心肌梗死发生率、NT-proBNP水平、NYHA心功能分级Ⅲ和Ⅳ级患者比例依次增高,6MWD依次缩短;4组间的差异均有统计学意义(P值分别<0.01、0.05)。4组间死亡患者所占比例的差异无统计学意义(P值均>0.05)。见表3。
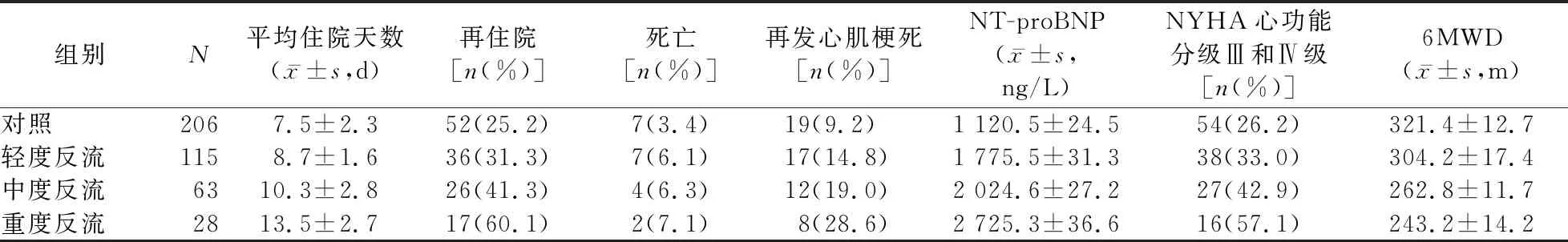
表3 不同程度反流组和对照组PCI后6个月的随访情况的比较
2.4 各组PCI后6个月超声心动图测量指标 对照组、轻度反流组、中度反流组、重度反流组患者的LVEDD、LVESD、LA依次增大,LVEF依次降低,组间差异均有统计学意义(P值均<0.01)。见表4。

表4 不同程度反流组和对照组患者PCI后6个月超声心动图测量指标的比较
2.5 各组入院时和PCI后6个月时的心肌坏死标志物水平 对照组、轻度反流组、中度反流组、重度反流组患者入院时和PCI后6个月的CK、CK-MB、CTnI水平均依次增高,组间差异均有统计学意义(P值均<0.01)。见表5。

表5 不同程度反流组和对照组患者入院时和PCI后6个月时心肌坏死标志物水平的比较
3 讨 论
冠状动脉粥样硬化斑块破裂、血小板激活、继发血栓形成,最终导致冠状动脉急性闭塞是STEMI的主要发病机制。因此,尽早开通IRA,改善心肌灌注是治疗STEMI的原则。早期再灌注治疗策略可以改善STEMI患者预后。再灌注时间对心肌坏死程度、左心室功能的保留和预防左心室重构发生至关重要[2]。然而,即使完成再灌注治疗,仍有部分患者发生左心室重塑或乳头肌功能障碍,导致IMR的发生。既往研究[3]已证实,继发性或功能性缺血性二尖瓣关闭不全与AMI患者PCI后的预后和病死率相关,中至重度二尖瓣关闭不全患者病死率更高,预后更差,同时也发现轻度二尖瓣反流患者的临床预后亦较差。
IMR在临床较常见,不同研究中的IMR发生率存在较明显的差异。左心室造影发现,IMR发生率为1.6%~19.4%[4];超声心动图检查发现,AMI合并IMR的发生率为8%~74%[5]。除所用评估手段不同外,心肌梗死后IMR评估的时间、AMI患者的临床特征、再灌注策略(即选择恢复血流的时机)均是导致上述研究中IMR发生率差异较大的原因。本研究选择发病12 h内接受PCI的STEMI患者,于PCI后72 h内行超声心动图检查,同时根据定量超声心动图多普勒参数对IMR的严重程度进行分级。结果显示,531例STEMI患者中,IMR发生率为38.7%(206/531),其中中度、重度IMR发生率分别为11.9%(63/531)和5.3%(28/531)。
既往研究[6]的多变量回归分析结果显示:女性、高龄、低BMI、肾功能不全、既往心肌梗死史、高血压病史、低射血分数是二尖瓣反流的独立预测因素。与二尖瓣器质性病变和老年退行性瓣膜改变相比,IMR的发生机制更为复杂。AMI后,哪些患者更容易发生IMR,目前仍不清楚。本研究通过超声心动图检查对IMR的反流程度进行分级,比较不同STEMI患者IMR的临床特征,探讨IMR发生的危险因素。结果显示,对照组、轻度反流组、中度反流组、重度反流组患者的年龄依次增大,组间差异有统计学意义。上述结果表明,患者年龄越大,IMR程度越严重,提示高龄可能是IMR发生的危险因素。有研究[7]结果提示,女性与IMR的发生具有相关性,中重度IMR组女性患者的比例较高。本研究结果显示,对照组、轻度反流组、中度反流组、重度反流组女性患者比例有依次增高趋势,但组间差异无统计学意义,表明随着IMR程度加重,女性患者增多,差异无统计学意义的原因可能与本研究纳入的患者数量较少有关。本研究结果显示,对照组、轻度反流组、中度反流组、重度反流组间BMI的差异无统计学意义。高血压病、糖尿病等是否与IMR发生相关,目前仍存争议。本研究结果显示,4组间高血压、吸烟患者比例的差异均无统计学意义;对照组、轻度反流组、中度反流组、重度反流组糖尿病患者的比例依次增高,组间差异有统计学意义,提示糖尿病可能是IMR发生的危险因素。
心肌梗死部位与IMR的发生及其反流程度密切相关。研究[8]结果表明,下壁心肌梗死患者较前壁心肌梗死患者更易发生二尖瓣反流,且反流程度更严重。本研究结果与既往研究结果相似。本研究结果显示,对照组、轻度反流组、中度反流组、重度反流组下壁心肌梗死患者比例依次增高,组间差异有统计学意义,表明随着反流程度加重,下壁心肌梗死的患者数量增多。在重度反流组患者中,下壁心肌梗死患者比例(57.1%)显著高于同组前壁(35.7%)和侧壁(7.1%)心肌梗死患者。IMR的发生机制复杂,乳头肌功能障碍和左心室病理性重塑被认为是STEMI合并二尖瓣反流最常见的原因。不同心肌梗死部位导致的IMR发生机制亦不同。二尖瓣乳头肌的解剖学分析显示,前组乳头肌位于左心室侧壁,后组乳头肌位于左心室下壁。因此,前壁心肌一般不影响前组乳头肌功能,故目前认为心脏病理性重塑是前壁心肌梗死后IMR发生的机制,左心室显著扩大,导致两侧乳头肌向外侧和心尖方向移位,造成相对性二尖瓣关闭不全;下壁心肌梗死患者的后组乳头肌往往发生缺血损伤,后内侧乳头肌非对称性移位更明显,二尖瓣后瓣环扩大,最终导致二尖瓣关闭不全。下壁心肌梗死患者亦可导致心脏病理性重塑,左心室扩大,二尖瓣相对关闭不全,故下壁心肌梗死时二尖瓣反流发生率更高,且程度更严重。
本研究结果显示,重度反流组IRA为右冠状动脉的患者比例(46.4%)显著高于同组前降支(25.0%)、回旋支(17.9%)、左主干(7.1%)、其他分支(3.6%),提示右冠状动脉急性血栓事件导致的下壁心肌梗死后,二尖瓣反流程度更严重。各组间患者术前IRA TIMI血流分级的差异无统计学意义;对照组、轻度反流组、中度反流组、重度反流组术后IRA TIMI 3级患者比例依次降低,组间差异有统计学意义,提示术后冠状动脉血流可能与二尖瓣反流严重程度相关。对照组、轻度反流组、中度反流组、重度反流组间植入支架个数、植入支架长度、植入支架直径、使用血栓抽吸导管患者比例的差异均无统计学意义。对照组、轻度反流组、中度反流组、重度反流组胸痛至球囊扩张时间依次延长,组间差异有统计学意义;表明胸痛至球囊扩张时间越长,二尖瓣反流程度越严重,提示尽快恢复血运,对于减少IMR发生至关重要。
心脏病理性重塑是IMR的发生机制之一,也是判断患者临床预后的重要指标。IMR能否反映STEMI患者左心室病理性重塑的程度,来判断患者的临床预后。本研究对患者PCI后6个月行超声心动图检查,结果显示,对照组、轻度反流组、中度反流组、中度反流组患者的LVEDD、LVESD、LA均依次增大,LVEF依次降低,组间差异均有统计学意义;表明随着二尖瓣反流程度的增加,LVEDD、LVESD和LA均逐渐增大,LVEF逐渐降低,提示二尖瓣反流程度可能与STEMI患者左心室重塑呈正相关,与左心室收缩能力呈负相关。
IMR对AMI患者临床预后的影响一直是临床医师关注的热点问题之一。有研究在长期随访中发现二尖瓣关闭不全患者病死率较高,中度和重度IMR与患者住院期间心脏死亡密切相关,强调二尖瓣反流对AMI患者短期生存率有直接影响。除此之外,轻度二尖瓣反流对AMI患者长期预后仍具有重要的预测价值。对于STEMI患者,二尖瓣的反流程度与临床预后的关系目前尚不清楚。本研究观察不同程度IMR患者PCI后6个月的随访情况,进一步评估患者心力衰竭程度和活动能力。结果显示,对照组、轻度反流组、中度反流组、重度反流组住院天数依次延长,再住院率、再发心肌梗死发生率、NT-proBNP水平、NYHA心功能分级Ⅲ和Ⅳ级患者比例依次增高,6MWD依次缩短;上述指标的组间差异均有统计学意义,但4组间死亡患者所占比例的差异无统计学意义。上述结果提示,二尖瓣反流程度可能与STEMI患者PCI后6个月内再发心肌梗死的风险和心力衰竭程度相关。
综上所述,STMEI患者PCI后早期行超声心动图检查观察有无IMR,并对二尖瓣反流程度进行分级,对于判断患者临床预后和心脏重塑程度具有一定指导意义。

