前列腺内外腺径比在良性前列腺增生诊断中的应用价值
田 野 李 涛 张 珩 杨 兵 刘 刚 罗光恒 孙 发 夏术阶
良性前列腺增生(benign prostatic hyperplasia, BPH)可导致膀胱出口梗阻(bladder outlet obstruction, BOO),进而引起老年男性下尿路症状(lower urinary tract symptoms, LUTS)。压力-流率测定(pressure-flow studies, PFS)为评价BOO的金标准,其中计算膀胱出口梗阻指数(bladder outlet obstruction index, BOOI)可辅助判断BOO的存在与否[1]。然而,PFS为侵入性操作,并且部分患者在检查过程中无法排出尿液或排尿过少,影响其临床应用和结果的准确性。
根据经典的前列腺分区理论,BPH主要发生在移行带和尿道周围带[即经直肠超声(transrectal ultrasound, TRUS)中显示的内腺],而外周带(即经TRUS显示的外腺)在内腺增生过程中逐渐受压而变薄。因此,前列腺内外腺径比(transition/peripheral zone thickness index,TPI)可能与BPH患者临床症状和BOO程度相关,但这一理论尚缺乏研究的支持。本研究拟通过分析226例良性BPH患者的前列腺超声参数和国际前列腺症状评分(international prostate symptom score, IPSS)、生活质量评分(quality of life, QoL)、最大尿流率(Qmax)、残余尿量(postvoiding residual urine, PVR),以及与BOOI等之间的关系,以验证BPH患者TPI与症状、BOO发生的相关性。
1 对象与方法
1.1 研究对象 回顾性收集2018年7月—2019年12月贵州省人民医院泌尿外科收治的226例BPH患者临床资料。所有纳入患者均接受直肠指检(digital rectal examination, DRE)、前列腺TRUS、IPSS、QoL、前列腺特异性抗原(prostate-specific antigen, PSA),以及尿动力学检查。纳入标准:年龄≥50岁,IPSS≥8分,逼尿肌功能良好、TRUS清晰显示前列腺内外腺并测量准确。排除标准:①合并急性泌尿系统感染、膀胱结石、膀胱肿瘤、神经源性膀胱、逼尿肌收缩乏力、膀胱过度活动、尿道狭窄;②既往有尿道、膀胱颈部或前列腺手术史;③其他可能影响排尿功能疾病的患者。对于怀疑前列腺癌的患者需接受前列腺穿刺活组织检查以排除。
1.2 前列腺超声参数测量和计算 前列腺体积(TPV)、移行带体积(TZV)=π/6×上下径×前后径×左右径,移行带指数(TZI)=TZV/TPV。根据Kwon等[2]提出的计算方法,如图1所示:沿TRUS所显示前列腺最大截面内腺中心做一条直线,经过前列腺外腺最大径(d)即前列腺外腺厚度(PZT),而其中同条直线经过的前列腺内腺直径(D)即内腺厚度(TZT)。TPI=TZT/PZT,根据TPI数值(TPI<2、2≤TPI<4、TPI≥4)将患者分为3组。

D为前列腺内腺直径,d为前列腺外腺最大径,d>其他所有外腺径(d′和d″)图1 前列腺内外腺径的测量方法
1.3 尿动力学检测方法 应用莱博瑞(Laborie)尿动力学检测仪对所纳入患者进行PFS。检查体位为坐位,经尿道置入8F双腔测压管,经肛门置入单腔管测量腹压。向膀胱灌注0.9%氯化钠溶液(20 mL/min),至患者感强烈尿意(膀胱最大容量)时,停止膀胱灌注并嘱其排尿至集尿器,同步测定膀胱压、腹压、尿流率,以及膀胱顺应性和容量。逼尿肌压=膀胱压-腹压,BOOI=达到Qmax时逼尿肌压力(pdetQmax)-2Qmax。BOOI≥40提示BOO, BOOI<40认为不存在BOO。
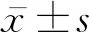
2 结 果
2.1 一般资料 纳入研究的226例BPH患者年龄范围为56~91岁,年龄为(71.6±7.5)岁,PSA为(5.37±4.17) μg/L。根据TPI分组后,TPI<2组患者83例,2≤TPI<4组患者74例,TPI≥4组患者69例。3组患者间除PVR的差异无统计学意义(P=0.381)外,其余生物学指标、BPH主要症状、前列腺解剖学参数,以及尿动力学指标的差异均有统计学意义。TPI越高患者年龄越大(P<0.01),PSA水平越高(P=0.025),BOOI显著增加(P<0.01),TPV增大(P<0.01),TZV增大(P<0.01),TZI增大(P<0.01),TZT增大(P<0.01),PZT减小(P<0.01),IPSS及各亚组评分均增加(P<0.01),QoL增加(P<0.01),而Qmax显著降低(P<0.01)。见表1。
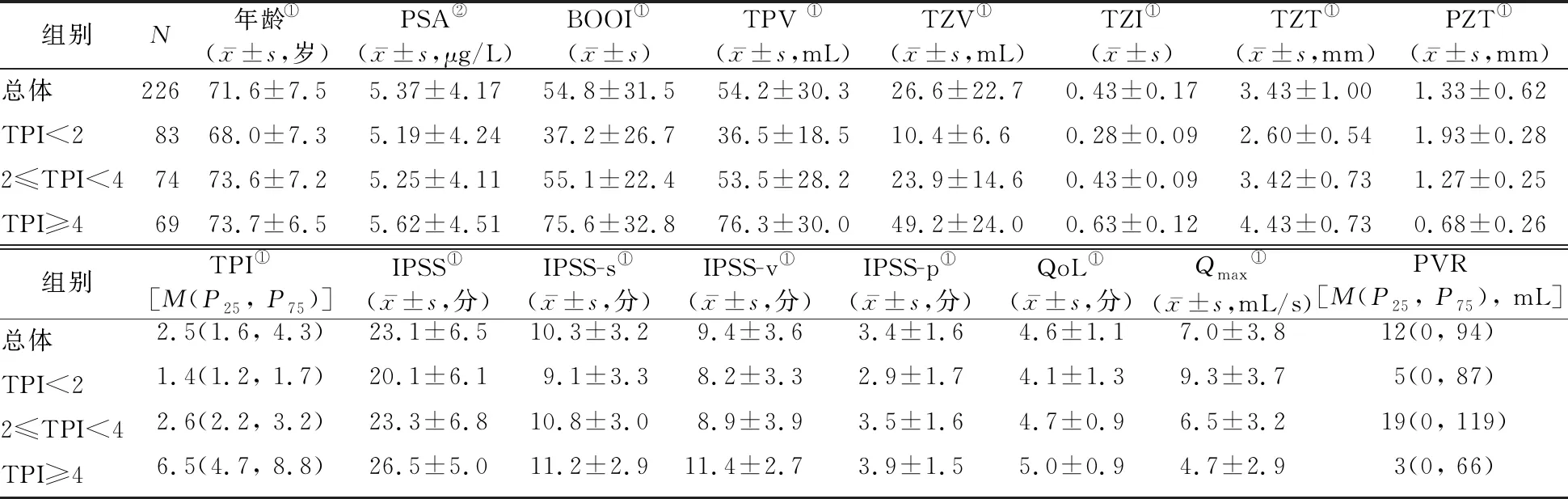
表1 226例患者总体及按TPI分组后一般资料的比较
2.2 年龄、前列腺解剖学参数与症状评分和尿动力学的相关性 所有指标与患者PVR均无相关性(P值均>0.05),而尽管患者年龄与部分症状评分及尿动力学指标的相关性有统计学意义(P值均<0.05),但是由于相关系数绝对值较小(|r|<0.4),因此相关性弱,无实际意义。前列腺解剖学参数TZV、TZI、TZT、PZT、TPI均与患者部分症状评分或尿动力学指标相关(P<0.05,0.01),但仅有TPI与IPSS(r=0.414)、QoL(r=0.411)、BOOI(r=0.506)、Qmax(r=-0.462)均存在相关性(0.7>|r|≥0.4,P值均<0.01)。见表2。
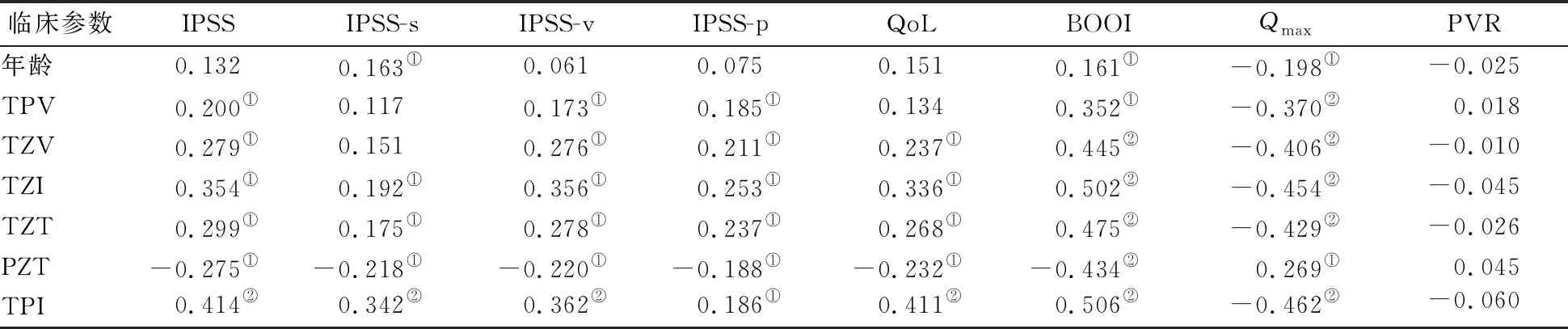
表2 BPH患者年龄、前列腺解剖参数与症状评分、尿动力学指标的相关系数(r)
2.3 各参数对BOO的诊断效能 年龄、TPV、TPI、TZV和TZI诊断BPH患者BOO的ROC曲线如图2所示。各指标按AUC由大到小排列依次为TPI(0.784)、TZI(0.756)、TZV(0.728)、TPV(0.659)、年龄(0.577),提示TPI诊断效能最高。

图2 年龄、TPV、TPI、TZV和TZI诊断BPH患者BOO的ROC曲线
3 讨 论
BPH是引起老年男性LUTS最常见原因,但是TPV增大并不一定会引起症状,同时,部分症状明显的患者TPV却并无明显增大[3-4]。
PFS兼顾了逼尿肌收缩力与膀胱出口阻力两方面的因素,是诊断BPH患者是否存在BOO的金标准[5]。然而,尿动力学检查为有创侵入性检查,存在一定发生并发症的风险, 并且部分患者因各种原因无尿液排出或者排尿过少而影响临床病情评估。因此,就BPH症状和尿动力参数寻找替代或者补充尿动力学检查的评估方法十分重要。
McNeal[6]率先发现前列腺内各部分的组织学和生物学行为迥异,因而提出将前列腺分为中央带、移行带和外周带;进一步研究后发现BPH主要发生在移行带(即经TRUS中显示的内腺),而外周带是肿瘤的常见起源区域。在TZV不断增加过程中,外周带不断受到挤压而变薄。Watanabe[7]基于该理论进一步提出前列腺的假定圆面积比(presumed circle area ratio,PCAR)。TRUS可获得前列腺清晰轮廓及内部细微结构图像,能准确测量前列腺的形态学改变。他认为正常人前列腺的横断面在TRUS条件下呈近似三角形,而随着BPH的发展,三角形的两腰向外扩展,然后底边扩展,最终逐渐趋近圆形。通过测定前列腺最大面积(S)与其周长所假定的圆面积S′的比值可以评估前列腺对尿道挤压造成的下尿路梗阻,梗阻越严重,比值越接近1。然而,由于该比值计算方法过于复杂繁琐,因此未被临床广泛采用。
Kwon等[2]在PCAR理论基础上进行了BPH患者PZT与症状和尿动力学检查参数之间的相关性研究,认为PZT患者IPSS、QoL等评分与症状显著相关,对于治疗BPH具有一定价值。然而PZT与上述参数之间相关系数较小,并且忽略了内腺体积增大在BPH发病机制中的关键作用。据此,本研究团队兼顾BPH过程中内腺和外腺动态变化的病理生理学过程,曾提出TPI的概念[8]。同时证明其与IPSS、IPSS-s、IPSS-v、Qmax均具有相关性,并且比TZI和PZT更优[8]。这提示TPI在BPH的LUTS诊疗中可能具有重要意义。本研究结果表明,以TPI分组进行比较,可见各组间患者年龄、PSA、BOOI、主要前列腺解剖学参数、IPSS、QoL、PVR、Qmax的差异均存在统计学意义(P值均<0.05)。此外,Pearson直线相关性分析发现,TPI与IPSS、QoL、BOOI呈正相关,与Qmax呈负相关。相关性高于其他参数。在诊断BOO的效能方面,TPI的AUC大于其他参数,也提示TPI诊断效能最高。本研究结果提示,TPV对于BOO的诊断意义比较有限,这与其他一些学者的观点一致[9-10]。Kaplan等[11]提出了TZI的概念,并且证实了TZI对BPH患者的临床应用价值。本研究同样证实BPH患者中TZI与BOOI和Qmax存在一定相关性,但其对BPH患者的BOO诊断效能不如TPI高。程文等[12]应用剩余分数(剩余分数=PVR/排尿前膀胱容积)判断BOO程度,发现剩余分数与Qmax呈负相关,但其相关系数仅为-0.385 9,并且忽略了膀胱逼尿肌收缩力因素对于PVR的影响,故其临床意义有限。此外,部分BOO患者并无残余尿,因此剩余分数的应用价值也比较有限。徐丁等[13]通过多因素回归得到BOO诊断模型:BOO诊断指数=0.025×TPV-0.457×Qmax+3.611,AUC为0.876。其诊断阈值取1.258 1时,灵敏度为94.3%,特异度为76.5%,但该模型的计算较为繁琐,因此亦难以推广。
本研究基于PCAR理论基础,同时考虑了前列腺内腺和外腺体积和径线变化的动态过程。证实了TPI与BPH患者症状和客观尿动力学指标的相关性,同时也证明TPI对于BPH患者BOO的诊断效能。但本研究中仍存在一些不足:①为回顾性研究,纳入的病例中主要为中重度LUTS患者,而未纳入症状较轻的患者和正常人群,一定程度上影响了结果的代表性。②有学者认为前列腺突入膀胱度(intravesical prostatic protrusion,IPP)与患者临床症状显著相关,并可预测治疗效果[14]。本研究中未常规测量IPP,因此,对于部分以中叶增生为主,特别是前列腺突入膀胱的患者,TPI在评估患者病情的价值有待进一步研究。③部分患者曾使用5α-还原酶抑制剂,是否影响TPV参数尚存在争议,由于本研究没有将该部分患者排除,导致存在一定偏倚的可能。但有学者认为此类药物等比例缩小前列腺移行带和外周带,使用药物与否对于前列腺体积参数和减轻症状影响有限[4]。本研究结果提示,TPI相对易于测量与计算,在BPH患者临床症状评估方面具有一定价值,并且可辅助判断前列腺增生程度和尿路梗阻情况。然而,其意义需要更多设计良好、样本量大、覆盖面广的研究证实。

