骨质疏松性腰椎椎体压缩性骨折的危险因素分析
王杰 杨宝辉 李浩鹏△
骨质疏松症(Osteoporosis)是一种慢性的代谢性骨科疾病,其特征为骨骼的微结构受损、骨强度减弱以及骨密度降低,从而增加了骨折的风险[1-2]。脆性骨折是骨质疏松症患者最常见的并发症之一。骨质疏松症患者最易发生脆性骨折的部位是髋关节和脊柱[3]。骨质疏松症患者脊柱椎体压缩性骨折最常好发于腰椎节段,其发生、发展与许多因素相关。本研究对本院确诊收治的骨质疏松性腰椎椎体压缩性骨折患者和未发生骨折的骨质疏松症患者进行回顾性分析,探究骨质疏松性腰椎椎体压缩性骨折发生的危险因素。
1 研究对象与方法
1.1 研究对象
2013年9月至2020年9月在西安交通大学第二附属医院确诊收治的骨质疏松性腰椎椎体压缩性骨折患者和未发生骨折的骨质疏松症患者,依据纳入、排除标准,收集纳入研究患者的临床资料。
1.2 诊断标准
参考《骨质疏松性椎体压缩性骨折的治疗指南》[4]中的定义和诊断标准:1)有骨质疏松症病史;2)间断性或持续性腰背部疼痛症状明显;3)查体腰背部活动受限。
1.3 纳入标准
1)明确诊断为骨质疏松症;2)影像学上表现为腰椎椎体压缩性骨折(见椎体压缩或塌陷);3)门诊或入院后行双能X线吸收仪(Dual-Energy X-Ray Absorptiometry,DXA)检测第1腰椎至第4腰椎椎体骨密度值;4)临床资料完整;5)入院后行保守或手术治疗的患者。
1.4 排除标准
1)椎体肿瘤等其他疾病原因导致的继发性腰椎椎体压缩性骨折;2)伴有严重心肺功能障碍的患者;3)伴有可能影响检测结果的腰椎退行性病变;4)合并其他部位骨折的患者;5)伴有凝血功能障碍的患者。
1.5 观察项目与方法
收集分析临床资料,包括患者性别、年龄、病程、骨密度T值、体质量指数(BMI)、2型糖尿病史、高血压病史、吸烟史(≥10支/d,且烟龄≥5 a)、饮酒史(≥40 g/d,且持续时间≥5 a)、维生素D及钙剂服用史(按医嘱定时服用,且持续时间≥5 a)以及运动锻炼史(锻炼时长≥30 min/d,且持续时间≥5 a)等可能与骨质疏松性腰椎椎体压缩性骨折相关的因素数据资料。之后对所收集到的临床数据资料进行一系列统计学分析。本研究经西安交通大学第二附属医院生物医学伦理委员会审查批准开展(批准号为2020054)。本研究为回顾性研究,患者均已出院,在医院伦理委员会的监督与许可下开展回顾性研究,分析临床资料并对涉及患者隐私的资料信息进行加密处理。
1.6 统计学方法

2 结果
2.1 一般资料
研究共纳入患者691例,其中男286例,女405例;平均年龄为(61.2±8.4)岁;发生骨质疏松性腰椎椎体压缩性骨折的骨质疏松症患者192例,记为骨折组,其中男65例、女127例,平均年龄为(69.5±7.2)岁;未发生骨质疏松性腰椎椎体压缩性骨折的骨质疏松症患者499例,记为未骨折组,其中男221例、女278例,平均年龄为(56.3±4.5)岁。
2.2 单因素分析结果
对患者的性别、年龄、病程、骨密度T值、BMI、2型糖尿病史、高血压病史、吸烟史、饮酒史、维生素D及钙剂服用史以及运动锻炼史等可能与骨质疏松性腰椎椎体压缩性骨折相关的因素数据资料进行单因素分析。单因素分析结果见表1,其结果显示骨质疏松性腰椎椎体压缩性骨折的发生与性别、年龄、骨密度T值、BMI、2型糖尿病史、吸烟史、饮酒史、维生素D及钙剂服用史、运动锻炼史的关系密切(P<0.05)。
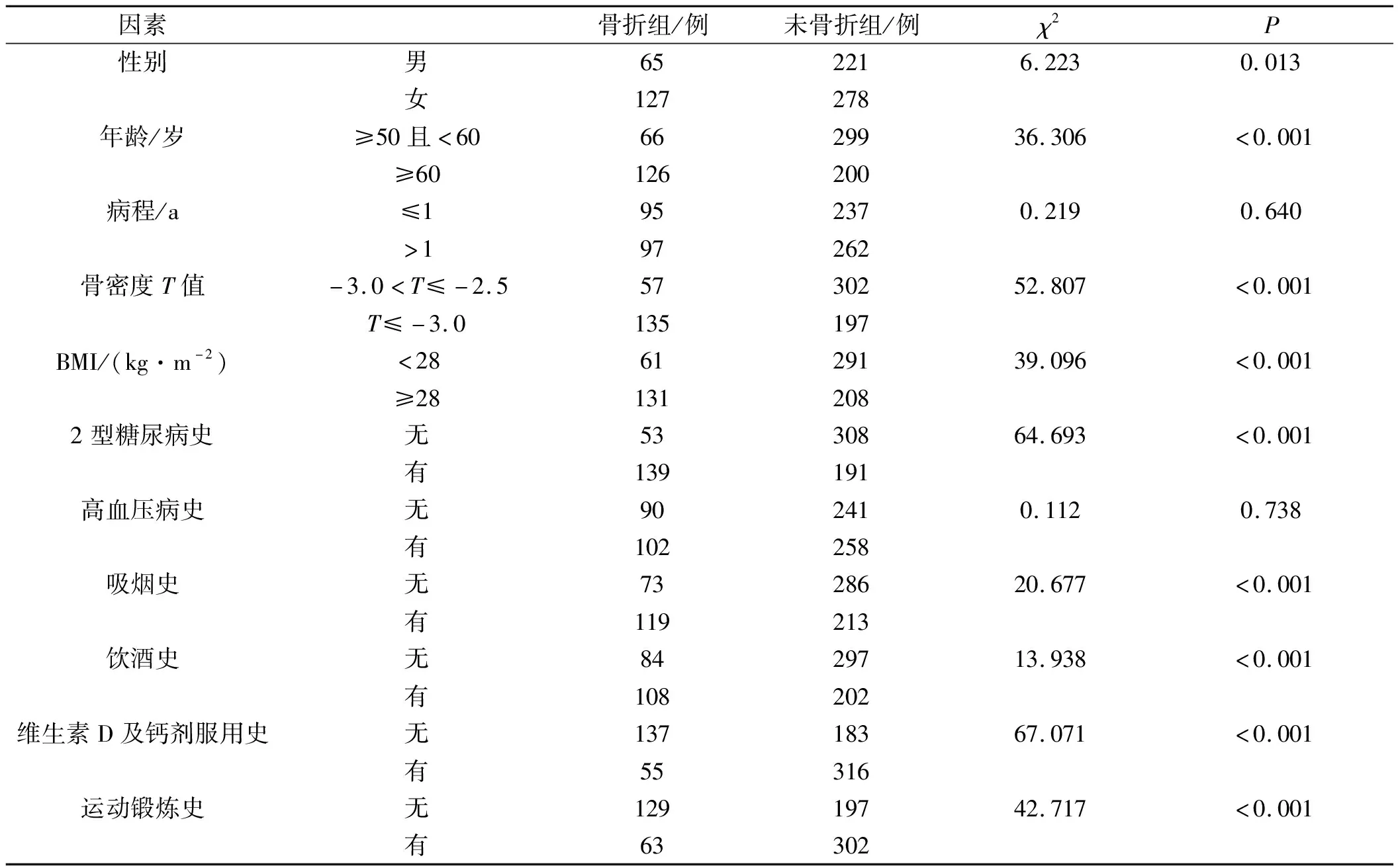
表1 骨质疏松性腰椎椎体压缩性骨折单因素分析
2.3 多因素Logistic回归分析结果
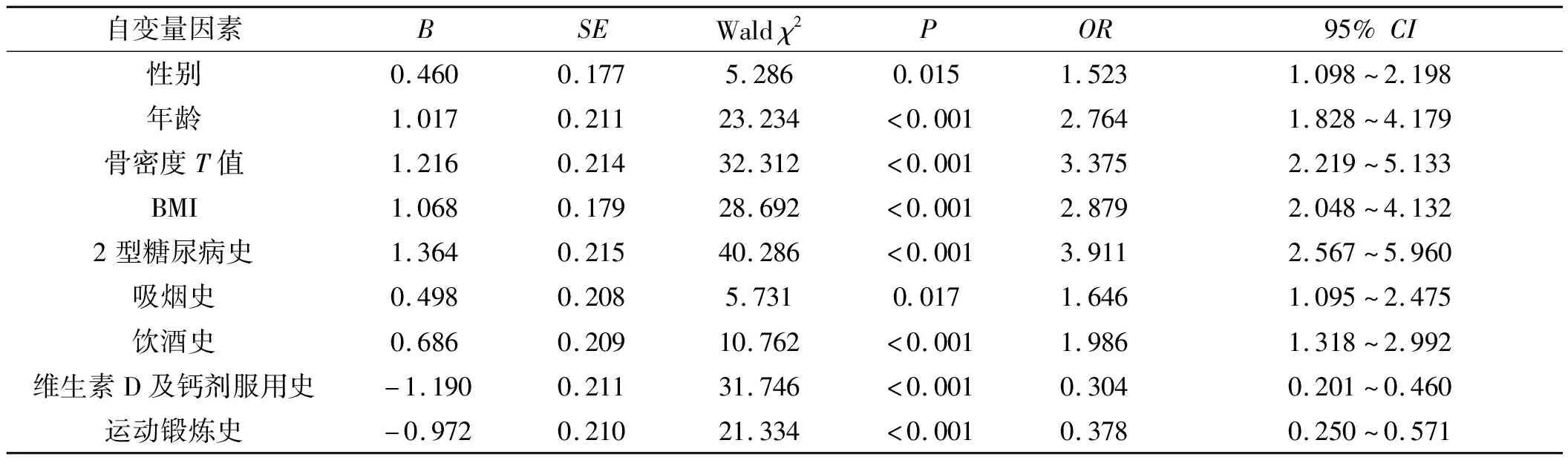
将上述单因素分析结果中P<0.05的各影响因素作为自变量,各自变量赋值情况见表2,以骨质疏松性腰椎椎体压缩性骨折发生情况为因变量(0为未发生骨折,1为发生骨折),进行多因素Logistic回归分析。多因素Logistic回归分析结果见表3,其结果显示女性(P=0.015)、高龄(P<0.001)、较低骨密度T值(P<0.001)、较高BMI(P<0.001)、2型糖尿病史(P<0.001)、吸烟史(P=0.017)和饮酒史(P<0.001)均为骨质疏松性腰椎椎体压缩性骨折的危险因素。即在其他因素不变的情况下,女性患者相对于男性患者有1.523倍的影响出现骨质疏松性腰椎椎体压缩性骨折;同样,年龄≥60岁的患者相对于年龄在50~60岁之间的患者有2.764倍的影响出现骨质疏松性腰椎椎体压缩性骨折;骨密度T值≤-3.0的患者相对于-3.0 表2 骨质疏松性腰椎椎体压缩性骨折多因素Logistic回归分析自变量赋值 表3 骨质疏松性腰椎椎体压缩性骨折多因素Logistic回归分析 腰椎椎体压缩性骨折是骨质疏松症患者常见的并发症。本研究结果提示女性高龄骨质疏松症患者相较男性高龄骨质疏松症患者具有更大的发生骨质疏松性腰椎椎体压缩性骨折的风险。究其原因,相较男性而言,绝经后的女性由于雌激素缺乏而易患骨质疏松症,且随着年龄的持续增加,骨质疏松症的病情严重程度也随之加重,骨质疏松性骨折也随之频发[5]。此外,随着年龄的增长,人体的骨形成与骨吸收之间的平衡被打破,中年阶段前骨形成占主导地位,而中年阶段后则由骨吸收占主导地位[6]。人体在中年阶段之后随着年龄的增长,其自身的骨质量逐渐减低。衰老和骨代谢之间存在有明显的关联,早期成骨细胞水平的变化起着至关重要的作用[7-8]。从细胞水平观察,人成骨细胞的矿化能力在人体衰老过程中随着骨生长的逐渐减少而降低[9-10]。男性和女性均会经历这一过程,因此,高龄男性与高龄女性都有患骨质疏松症及骨质疏松性骨折的风险。但由于男女性之间激素水平的差异,高龄女性相较高龄男性而言有更大的风险。因此,高龄和女性这两个危险因素需要临床医师以及骨质疏松患者给予一定的关注,并采取对应的预防措施。 骨密度在骨质疏松症的诊断、骨折风险的评估和临床治疗的监测中起着核心作用[11]。骨密度T值是临床诊断骨质疏松症的重要检测指标。国内的骨质疏松症诊断所用的T值标准是根据世界卫生组织的骨质疏松症诊断标准(T≤-2.5)来制定[12]。骨密度T值越低提示骨组织的骨量越少,因此本研究纳入骨密度T值指标进行危险因素分析,其结果提示具有较低骨密度T值的患者发生骨质疏松性腰椎椎体压缩性骨折的风险增大。这与骨密度T值越低,其相应的骨组织的骨含量越少密切相关。随着骨组织的骨含量减低,骨的力学强度和硬度都随之降低,发生骨折的风险也随之增高。 近年来,随着国内生活方式和饮食习惯的改变,越来越多的中老年人体质量超标甚至是严重超标,危害着中老年人的身体健康。临床常用BMI评估人体的体质量情况,因此本研究将BMI纳入危险因素的分析中,分析结果提示具有较高BMI的患者有着较大的骨质疏松性腰椎椎体压缩性骨折的发生风险。然而既往研究显示超标的体质量与骨质疏松症的发生之间的关系仍不明确,BMI正常的老年人骨骼质量可能比BMI超标的老年人差[13],这与本研究结果相悖。本研究分析认为,较高BMI的患者可能是由于其不均衡的脂肪分布(如腹型肥胖等)对骨骼的压迫作用及其高热量和少运动的饮食生活方式共同作用,从而导致了其骨质疏松症的发生,同样加剧了发生骨质疏松性骨折的风险。 随着国内2型糖尿病发病率的持续走高,患有2型糖尿病的中老年人日益增多。2型糖尿病对其患者的身体健康产生了巨大的危害作用。本研究将2型糖尿病史纳入危险因素分析,其结果提示有2型糖尿病史的患者具有较高的骨质疏松性腰椎椎体压缩性骨折的发生风险。Starup-Linde等[14]研究发现2型糖尿病与人体骨代谢紊乱的发生、发展和骨折风险的增加有关。本课题组对2型糖尿病的疾病特点进行分析,推测可能是由于2型糖尿病常会并发小血管的堵塞,因此其极有可能会影响到骨滋养血管的通畅。骨滋养血管是骨骼生长最为重要的营养供给通道。如果此通道的通畅受到影响将会直接影响到骨骼的生长,进而致使骨骼的骨含量减少和力学强度降低。 众所周知,吸烟会导致很多的健康问题。因此,本研究将吸烟史纳入危险因素分析,其结果提示有吸烟史的患者具有较高的骨质疏松性腰椎椎体压缩性骨折的发生风险。香烟中含有许多的化学成分,其对人体有极大的危害,尤其是当其燃烧时。香烟中所含有的一种成分是镉,吸烟是吸烟者接触镉的主要来源[15]。最近的研究表明,即使低水平地接触镉也会增加患骨质疏松症和骨折的风险[16-19]。因此,劝导有吸烟史的骨质疏松症患者进行戒烟是极好的预防骨质疏松性骨折发生的措施。 一定量酒精进入人体后,人体会对其产生一系列的反应,其会对人体产生一定的毒性作用。考虑到此点,本研究将饮酒史纳入危险因素分析,其结果提示有饮酒史的患者具有较高的骨质疏松性腰椎椎体压缩性骨折的发生风险。Cheraghi等[20]通过对既往文献研究发现饮酒者发生骨质疏松症的风险增加。Kimble等[21]从骨骼病理学的角度发现酒精诱导的骨质减少不同于类似绝经后的骨质减少,而是在其他酒精性相关的疾病逐渐发展中发生的骨质疏松。因此,酒精可导致慢性发展的骨质疏松症,进而致使患者发生骨质疏松性骨折的风险增加。 综上所述,女性、高龄、较低骨密度T值、较高BMI、2型糖尿病史、吸烟史、饮酒史均为骨质疏松性腰椎椎体压缩性骨折的危险因素。临床工作者需高度关注上述危险因素,这对于临床预防和治疗骨质疏松症具有较好的临床指导意义。
3 讨论

