不同时间介入栓塞术在经皮肾镜碎石取石术后肾出血治疗中的疗效
李 超 郭垣杉 杨立军 殷凤朝 李 珅 张 晋 相 成
1石家庄市人民医院泌尿外科,河北 石家庄 050011
2石家庄市人民医院肿瘤介入科,河北 石家庄 050011
急性肾出血存在较多原因,如肾脏质地脆弱,血液流动丰富,受到医源性伤害或病理变化时均引起出血[1]。目前,医源性出血在各种类型的急性肾出血中所占比例最高,常见经皮肾镜碎石取石术(percutaneous nephrolithotomy,PCNL)后的肾出血[2],患者表现为急性出血,经保守治疗无效或难以完全止血。临床上治疗肾出血的方法首先需确定出血的位置后,行手术切除、内科治疗和介入栓塞术等[3-4]。介入栓塞术广泛用于各类型肾出血治疗中,具有微创、有效等特点,可以最大程度地保护患者肾功能。但栓塞后仍会有再次发生出血的情况,这可能与介入栓塞时间有关[5-6],因此本研究探讨不同时间介入栓塞术在PCNL后肾出血中的疗效,现报道如下。
1 资料与方法
1.1 一般资料
收集2010年1月至2020年12月在石家庄市人民医院行PCNL术后肾出血患者的临床资料。纳入标准:(1)PCNL后出现血尿、血红蛋白水平持续下降、血压下降或波动,以及保守治疗无效;(2)行介入栓塞术(肾动脉造影及选择性肾动脉栓塞术);(3)年龄18~80岁;(4)临床资料保存完整。排除标准:(1)有肝肾功能障碍、凝血功能障碍、恶性肿瘤等疾病;(2)合并肾囊肿、肾结核等其他肾脏疾病。根据纳入与排除标准,纳入60例患者,根据出血后行介入栓塞术的时间不同分为A组(n=33,血尿出现至行介入栓塞术的时间≤48 h)和B组(n=27,血尿出现至行介入栓塞术的时间>48 h)。两组患者临床特征比较,差异无统计学意义(P>0.05,表1),具有可比性。
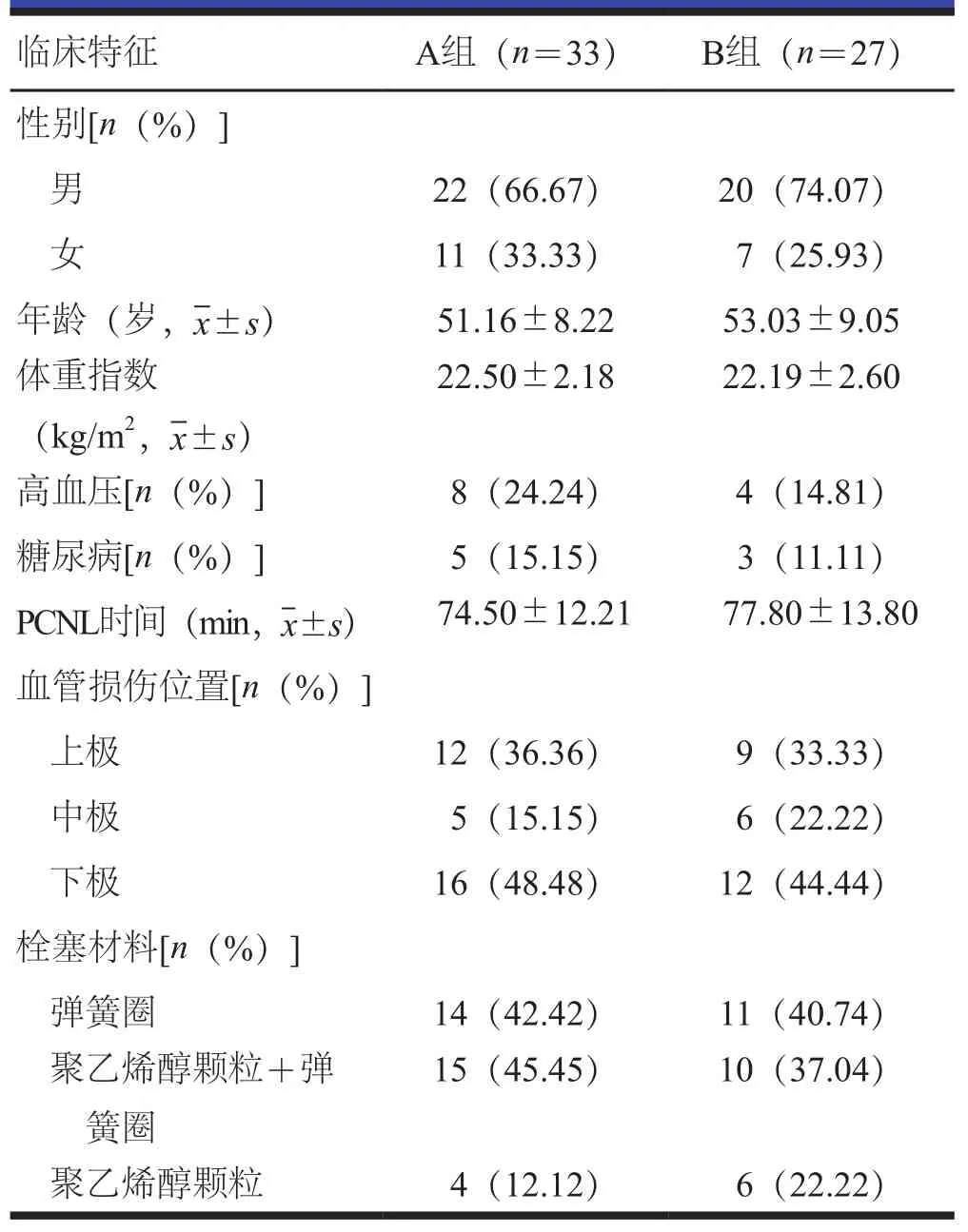
表1 两组患者临床特征
1.2 治疗方法
使用经皮穿刺技术Seldinger法穿刺右股动脉,穿刺成功后引入导管鞘,并使用4 F超滑导管进行双侧肾脏血管造影以确定出血部位,在出血的血管近端放置导管或使用同轴导管技术插入微导管。行介入栓塞术时,需根据损伤血管的位置、管径及类型选择适合规格的栓塞弹簧圈及聚乙烯醇颗粒栓塞出血的血管,栓塞结束后再次进行肾动脉血管造影确认栓塞成功且未显示出血,取出导管和导管鞘,包扎后结束手术。
1.3 观察指标及疗效判定
统计并比较两组患者的栓塞成功率和围手术期结果;治疗前和治疗7 d后血液学指标(血肌酐、尿素氮、血红蛋白和红细胞计数),从患者肘静脉抽取5 ml血液,3000 r/min离心5 min,离心后得到上清,采用自动生化分析仪检测血肌酐和尿素氮水平;用全自动血细胞分析仪进行血红蛋白水平、红细胞计数检测。介入栓塞术成功标准为经肾动脉灌注止血药或栓塞术后,出血停止且生命体征平稳;介入治疗失败为经肾动脉灌注止血药或栓塞术后,再次出血、需外科手术干预或患者死亡。
1.4 统计学方法
应用SPSS 22.0统计软件对数据进行处理,计量资料以()表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;计数资料以n(%)表示,组间比较采用χ2检验;当P<0.05时表示差异有统计学意义。
2 结果
2.1 栓塞成功率比较
A组患者栓塞成功率为96.97%(32/33),高于B组患者92.59%(25/27),差异无统计学意义(χ2=0.032,P>0.05)。
2.2 围手术期结果比较
两组患者手术时间比较,差异无统计学意义(P>0.05);A组患者血尿消失时间、住院时间短于B组患者,住院期间输血量少于B组患者,差异有统计学意义(P<0.05)。(表2)
表2 两组患者围手术期结果比较()
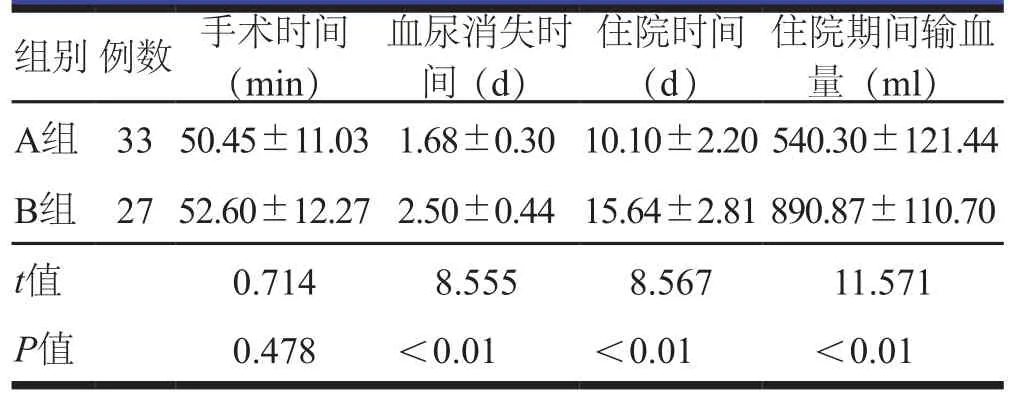
表2 两组患者围手术期结果比较()
组别例数 手术时间(min)住院期间输血量(ml)A组 3350.45±11.031.68±0.3010.10±2.20 540.30±121.44 B组 2752.60±12.272.50±0.4415.64±2.81890.87±110.70 t值 0.714 8.555 8.567 11.571 P值 0.478 <0.01 <0.01 <0.01血尿消失时间(d)住院时间(d)
2.3 血液学指标比较
治疗前和治疗后7 d,两组患者血液学指标比较,差异无统计学意义(P>0.05);治疗后7 d,两组患者血红蛋白水平和红细胞计数高于治疗前,差异有统计学意义(P<0.05);两组患者尿素氮和血肌酐水平与治疗前比较,差异均无统计学意义(P>0.05)。(表3)
表3 两组患者血液学指标比较()
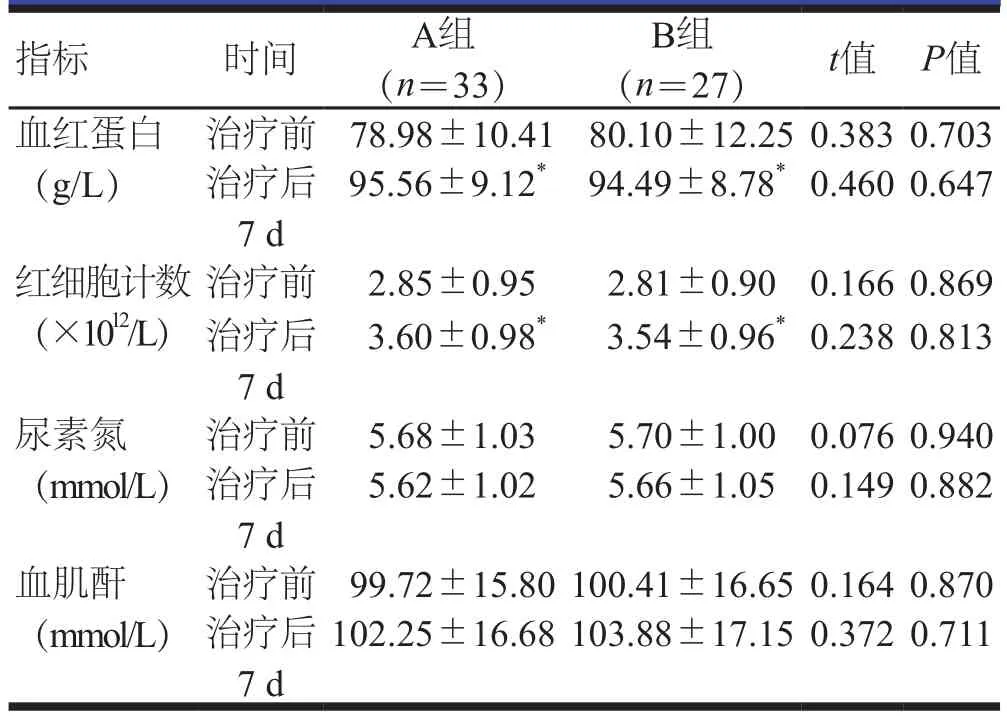
表3 两组患者血液学指标比较()
注:与本组治疗前比较,*P<0.05
指标 时间 A组(n=33)B组(n=27) t值 P值血红蛋白(g/L)治疗前 78.98±10.41 80.10±12.250.3830.703治疗后7 d 95.56±9.12* 94.49±8.78*0.4600.647红细胞计数(×1012/L)治疗前 2.85±0.95 2.81±0.90 0.1660.869治疗后7 d 3.60±0.98* 3.54±0.96*0.2380.813尿素氮(mmol/L)5.62±1.02 5.66±1.05 0.1490.882血肌酐(mmol/L)治疗前 5.68±1.03 5.70±1.00 0.0760.940治疗后7 d治疗前 99.72±15.80100.41±16.650.1640.870治疗后7 d 102.25±16.68103.88±17.150.3720.711
3 讨论
由于肾结石治疗中广泛应用PCNL导致术后肾出血的发生风险升高[6-8]。PCNL术后出血是不可预见的,通常术中视野出血不严重,其术后严重出血常发生在数天至数周内,因此引起学者们的注意[9-10]。在临床治疗中,治疗肾出血的方法有保守内科治疗、手术治疗和介入栓塞,但保守内科治疗对急性连续性或间歇性活动性肾出血无效[11]。手术治疗常采取部分肾切除术或患侧肾切除术,给患者造成巨大伤害[12];同时对于合并动脉血管硬化、凝血功能障碍、糖尿病、高血压等危险因素的患者易导致术后再次发生肾出血,不利于预后恢复。介入栓塞术具有创伤小、止血作用强和对肾功能的最大程度保护等优点,目前是经保守治疗后仍无法控制的肾出血的首选治疗方案[13]。
本研究结果显示,两组患者栓塞成功率比较,差异无统计学意义,表明介入栓塞的时间对栓塞成功率无影响。本研究中栓塞失败的主要原因在于不能发现出血部位,这可能是由于术前应用了血管收缩药或术中操作不当引起的目标血管出现痉挛、形成血栓或手术引流管压迫出血点造成的;另外PCNL后的肾出血可能发生在血管的多个部位,或出血部位由多支血管供应,因此在血管造影过程中易被忽略而未行彻底栓塞治疗[14]。因此,PCNL术后肾出血患者应根据其临床病史和术前影像学检查进行仔细分析判断,栓塞失败后可重新进行介入栓塞术,避免不必要的肾切除术[15]。
目前,医源性肾出血的治疗方案的选择基于患者的临床表现、影像学检查,以及实验室检查结果,并确定出血部位后选择合适的栓塞方案[16]。研究显示,PCNL后肾出血到介入栓塞时间的间隔越长,患者失血量越多,因此PCNL后肾出血患者应尽早行介入栓塞术[17-19]。本研究结果显示,两组患者手术时间比较,差异无统计学意义;A组患者血尿消失时间、住院时间短于B组患者,住院期间输血量少于B组,差异有统计学意义,表明介入栓塞时间对肾出血的手术时间无影响,但及时进行介入栓塞术的患者可有效加快血尿消失时间,缩短住院时间,减少住院期间输血量,有助于减少潜在的输血风险和医患冲突。血红蛋白水平和红细胞计数可以反映失血量及有无活动性出血,从而可评估栓塞效果。尿素氮和血肌酐的浓度可用于评估肾小球滤过率表明肾脏损伤程度。本研究结果显示,两组患者介入栓塞治疗后7 d,血红蛋白水平和红细胞计数较治疗前升高,差异有统计学意义,表明介入栓塞术止血效果确切;两组治疗前后尿素氮和血肌酐水平比较,差异无统计学意义,表明介入栓塞术可进一步损伤肾脏功能,具有保护作用。通过以上研究表明介入栓塞的时间对患者预后无明显影响。
本研究是单中心回顾性研究,结果可能存在偏倚。因此需要加大样本量和进行多样本随机前瞻性研究,并在必要时与其他治疗中心联合进行,确保结果的准确性和参考价值。综上所述,介入栓塞术对PCNL术后肾出血的治疗效果较好,能最大程度保护肾脏功能;介入栓塞时间对患者预后无明显影响,但早期栓塞可减少输血量,缩短住院时间,建议有活动性出血时尽早介入治疗。

