肿瘤免疫治疗的分子影像监测
郑雨婷 兰晓莉 张永学
华中科技大学同济医学院附属协和医院核医学科,分子影像湖北省重点实验室,武汉 430022
生物治疗是继手术、化疗和放疗后癌症治疗的第4 种主要方式。在过去60 年中,生物治疗在分子生物学、免疫学和病毒学方面都有了新的进展,多种新的癌症治疗方法亦被建立,如通过小分子抑制剂和(或)单克隆抗体进行的靶向治疗。近年来,还出现了抗肿瘤疫苗和溶瘤病毒2 种生物治疗技术。除此之外,2 种新型的免疫疗法对肿瘤学也产生了显著的影响,即免疫检查点(immune checkpoint,IC)抑制剂和嵌合抗原受体修饰的T 细胞(chimeric antigen receptor T cell,CAR-T)治疗,临床研究结果表明,两者能够在多种癌症中产生持久的治疗效果[1]。本文简要介绍分子影像在肿瘤免疫治疗监测中的作用及意义。
肿瘤免疫治疗的分子影像监测方法包括非特异性显像和特异性显像2 类,其中,非特异性显像以临床上常用的18F-FDG PET/CT 显像为代表,此外,还有正电子核素标记的蛋氨酸、胆碱和胸腺嘧啶核苷等作为显像剂的PET/CT 显像也用于治疗反应的监测;特异性显像主要是靶向IC 的显像,大多处于临床前研究阶段。
1 18F-FDG PET/CT 显像
1.1 IC 抑制剂的疗效评价标准
18F-FDG PET/CT 显像应用18F-FDG 显示肿瘤和炎症部位细胞代谢的活跃程度,是肿瘤学中最常用的显像类型。目前,欧洲癌症治疗研究组织(EORTC)标准[2]、PET 实体瘤疗效评价标准(PET response criteria in solid tumors, PERCIST)[3]、PET 免疫治疗疗效评价标准(PERCIMT)[4]、实体瘤疗效评价标准(response evaluation criteria in solid tumors,RECIST)1.1 版[5]和PERCIST 联合应用与PET 实体瘤免疫治疗疗效评价标准(iPERCIST)[6]等多个国际标准被用于18F-FDG PET/CT 的治疗反应评估,但用这些标准来预测IC 抑制剂的治疗反应还需要更多的研究数据对其进行验证、改进和完善。
2017 年,有研究使用RECIST 1.1 版、免疫相关疗效标准irRC[7]、PERCIST 和欧洲癌症研究和治疗组织标准在治疗后21~28 d 的第2 次显像后对黑色素瘤患者进行反应评估,结果显示,以上标准在治疗≥4 个月时预测最佳总体反应的准确率分别为75%、70%、70%、65%。研究人员结合在治疗后21~28 d 的第2 次显像中获得的解剖学和功能影像数据,制定预测IC 抑制剂最终反应的标准,其灵敏度为100%、特异度为93%、准确率为95%,但该标准需要在较大的队列研究中进行验证[8]。
2019 年,Goldfarb 等[6]为获得评估免疫治疗反应的可靠工具,引入了改良的PERCIST 和实体瘤免疫疗效评价标准(iRECIST)[9]中的实体瘤免疫治疗PET 疗效标准分类的概念,根据PERCIST 定义了完全代谢反应、部分代谢反应和疾病代谢稳定。此后,又根据实体瘤免疫反应评价标准定义了2个新的类别取代疾病代谢进展:未确认的疾病代谢进展(unconfirmed progressive metabolic disease,UPMD)和已确认的疾病代谢进展。他们对28 例使用Nivolumab(纳武单抗)[抗程序性细胞死亡受体1(programmed cell death 1 receptor,PD-1)]进行治疗的非小细胞肺癌(non small cell lung cancer,NSCLC)患者的临床资料进行回顾性分析,所有患者在治疗前均行PET 扫描(开始治疗前显像),2 个月(4 个周期治疗)后行再次扫描(治疗后21~28 d 显像),4 周后进行第3 次扫描(治疗后4 个月显像),以确认疾病进展情况,采用Kaplan-Meier 法估计生存率。通过Scan-2 的结果发现部分代谢反应患者9 例、疾病代谢稳定4 例、完全代谢反应2 例、UPMD 13 例。13 例UPMD患者中有4 例在第3 次扫描时被归为有反应者(部分代谢反应1 例、疾病代谢稳定3 例),其余9 例UPMD患者因临床症状恶化被归为无反应者,并停止治疗。有反应者的总生存期长于无反应者(19.9 个月vs.3.6 个月,对数秩检验,P=0.0003)。有反应者1 年生存率为94%,无反应者为11%。与实体瘤免疫治疗PET 反应标准比较,其对39%(11/28)的患者进行了重新分类,并提供了其他相关的预后信息。实体瘤免疫治疗PET 反应标准中的双时间点评估可能是评估抗PD-1 免疫疗法的有效工具,它能够识别出从治疗中受益最大的患者,其预后价值应在大型前瞻性多中心研究中得到证实。
1.2 预测程序性细胞死亡受体配体1(programmed cell death-ligand 1,PD-L1)的表达状态
Jreige 等[10]发现,18F-FDG PET/CT 显像可以预测PD-L1 在肿瘤中的表达,通过从18F-FDG PET/CT图像中获得的SUVmax、平均SUV(SUVmean)、代谢肿瘤体积(MTV)和总病变糖酵解(TLG)计算代谢体积和形态体积比例(metabolic-to-morphological volume ratio,MMVR)及其与每个病灶中PD-L1 表达的关系。结果发现,MMVR 高的肿瘤的PD-L1表达水平显著降低,而MMVR 低的肿瘤PD-L1 表达水平升高,MMVR 与肿瘤坏死和PD-L1 表达水平均呈负相关。同时,PD-L1 作为生物标志物,可以预测NSCLC 患者对PD-1 阻断的反应。MMVR与PD-1 阻断反应呈负相关,故可通过计算MMVR预测肿瘤中PD-L1 的表达,并观察阻断PD-1 对治疗NSCLC 的疗效。另有研究结果显示,18F-FDG PET/CT 有助于预测膀胱癌中PD-1 和(或)PD-L1的状态并确定最佳的治疗策略[11]。
目前,监测免疫治疗药物的治疗反应多使用常规的分子影像探针来完成,包括在抗细胞毒性T 淋巴细胞相关蛋白4(cytotoxic T lymphocyte associated protein 4,CTLA-4)治疗期间反映肿瘤细胞增殖的18F-氟胸腺嘧啶脱氧核苷(FLT)显像和抗PD-1 治疗后的18F-FDG PET/CT 显像。虽然这些显像剂得到了广泛应用,但炎症、感染和部分恶性肿瘤细胞对18F-FDG 的摄取较低,因此,其应用可能受到限制。同时,接受免疫治疗患者淋巴细胞的浸润和免疫反应的重新激活会导致一些局部炎症,而这些显像剂很难区分治疗后的炎症反应和疾病进展[12],因此,寻找特异性分子探针成为研究的热点。
2 靶向IC 的分子影像探针
近年来,关于靶向IC 的分子成像探针的研究较多,但大部分处于临床前阶段,主要的探针见表1。
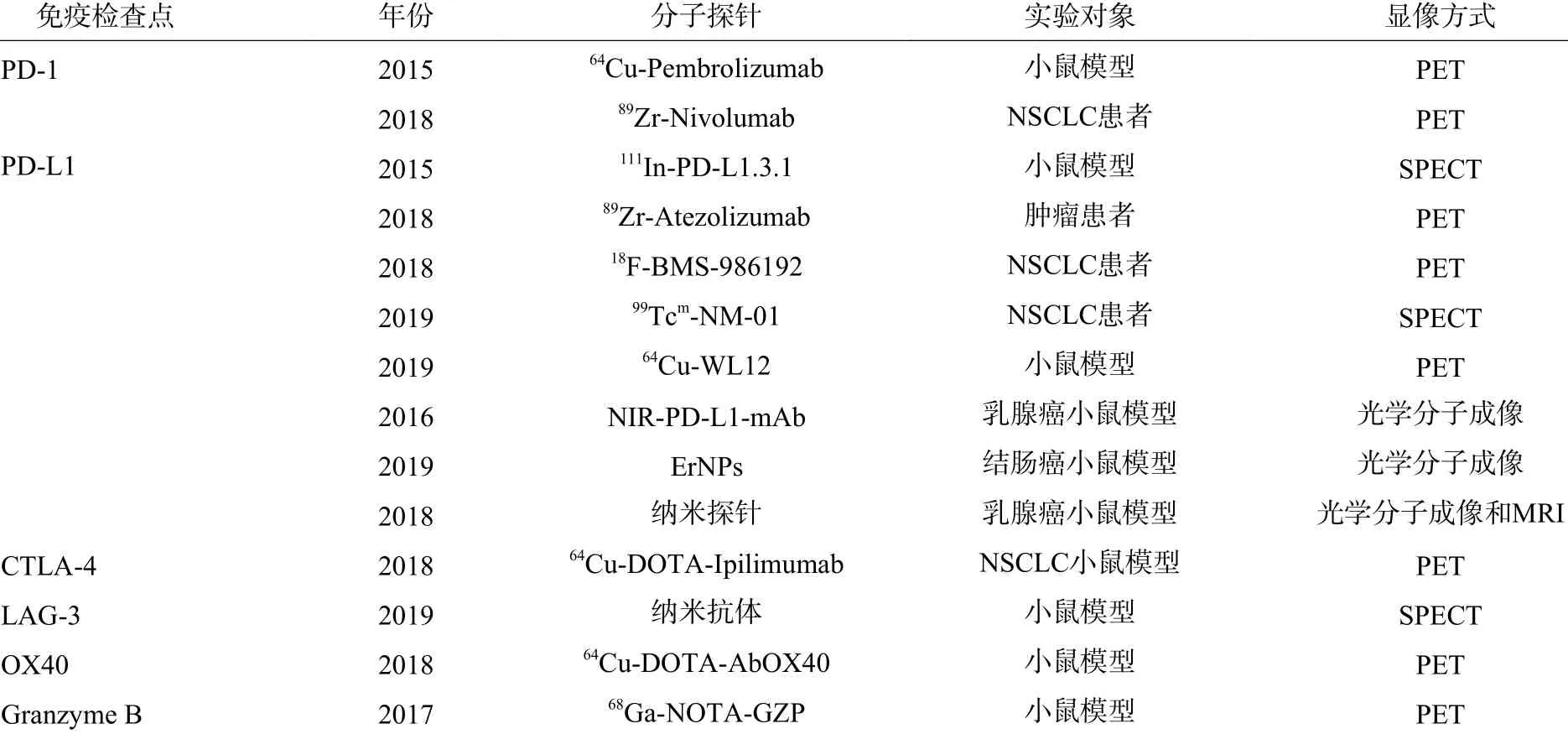
表1 用于免疫检查点显像的分子探针Table 1 Molecular probes for imaging of immune checkpoint
2.1 PD-1
Natarajan 等[13]开发了64Cu-Pembrolizumab(派姆单抗)分子影像探针,2018 年,使用该探针对小鼠模型的人源PD-1 进行显像,验证其对受体的靶向性,并进行人体剂量预测。PET 显像可无创地示踪和量化人源PD-1 在肿瘤微环境中的表达,有助于筛选对抗PD-1 免疫治疗有反应的癌症患者。2018 年,Niemeijer 等[14]在晚期NSCLC 患者接受Nivolumab 治疗前,采用18F-BMS-986192(PD-L1 抗体)和89Zr-Nivolumab(PD-1 抗体)行全身PET/CT显像,以上2 种显像剂都显示出良好的肿瘤与本底对比度,且证明其注射是安全的,没有发生等级≥3 的显像剂相关不良事件。该研究结果显示,探针摄取显像剂的程度与免疫组化结果相关,标准化摄取峰值(SUVpeak)在患者之间和患者体内不同肿瘤病灶间存在异质性,且肿瘤的显像剂摄取与Nivolumab 治疗反应相关,18F-BMS-986192 在Nivolumab 治疗3 个月后有反应的患者肿瘤病灶活检中的摄取率高于无反应的患者,这说明18F-BMS-986192 和89Zr-Nivolumab PET/CT 显像可无创定量地评估PD-1 和PD-L1 的表达。
2.2 PD-L1
近年来,随着IC 治疗的兴起,关于PD-L1 分子显像的研究也越来越多,主要包括PET 和SPECT显像以及光学分子成像。
第一个PD-L1 显像剂由Heskamp 等[15]开发,他们用111In 标记单克隆抗体PD-L1.3.1,在不同PD-L1 表达水平的异种移植瘤模型上行SPECT/CT显像,结果发现其在PD-L1 阳性肿瘤中特异性摄取,这证明无创性活体显像有反映PD-L1 在肿瘤中表达的可行性。2018 年,Bensch 等[16]首次用89Zr-Atezolizumab(阿特珠单抗)对患者行PD-L1 显像,评估其分布并预测PD-L1 反应,结果表明,其在淋巴组织、炎症部位以及肿瘤中均有较高摄取,不同患者及不同肿瘤间存在异质性,与基于免疫组化结果或RNA 序列的预测生物标志物相比,患者的临床反应与PET 预测的信息具有更好的相关性,这表明PET 分子显像在评估PD-L1 表达水平和预测临床反应方面具有良好的应用前景。
2019 年,Xing 等[17]应用99Tcm标记的单域抗体99Tcm-NM-01 行SPECT 显像,评估NSCLC 患者的PD-L1 表达。单域抗体是从骆驼类抗体中提取的最小的天然抗原结合片段,在临床前和临床研究中都显示出巨大的分子显像潜力。该研究过程中没有发生因放射性药物引起的不良事件,辐射剂量为(8.84×10-3±9.33×10-4) mSv/MBq [每例患者(3.59±0.74) mSv],与临床上使用的其他SPECT 药物相似,这证明其具有用于显像的可能性。其快速的肾脏排泄可降低非特异性的血池和器官的本底放射活性,并可在相对较短的时间内进行显像。注射后2 h 的影像质量比注射后1 h 更优,肺和血池本底放射活性降低,NSCLC 原发灶和转移瘤的SPECT 显像更清晰;2 h 肿瘤与血池本底比值(T∶BP)与PD-L1的免疫组化结果相关(r=0.68,P=0.014)。PD-L1表达≤1%的患者其2 h 肿瘤与血池本底比值较1 h显著降低(平均值为1.89vs.2.49,P=0.048)。在抗PD-L1 免疫治疗期间监测PD-L1 表达水平的变化方面,99Tcm-NM-01 SPECT/CT具有潜在的应用价值。
另有一项研究在异种移植瘤模型中使用64Cu-WL12 PET 显像,结果显示,PD-L1 高亲合力结合肽WL12 与单克隆抗体在PD-L1 上有共同的作用位点。64Cu-WL12 可用于评估抗体剂量和时间对肿瘤治疗后PD-L1 未占有部分的影响,并通过数学建模将该数据用于预测达到治疗有效占有率(> 90%)所需的抗体剂量。该研究结果表明,对小鼠模型行阿特珠单抗(Atezolizumab)治疗后,肿瘤对64Cu-WL12 的摄取减少。注射64Cu-WL12 120 min后,肿瘤与正常组织呈现高对比,WL12 与PD-L1的结合亲合力比抗体低,其显像剂的剂量甚微,不会干扰抗PD-L1 抗体的治疗效果[18]。
光学分子成像是近年来发展起来的一种分子成像技术,其利用特定的分子标记(如荧光素酶和荧光蛋白)对体内分子和细胞的活性进行定性或定量的观察和研究[19]。近红外荧光染料(如IRDye800CW)的非特异性吸收和自身荧光较低,有利于活体动物的成像。采用近红外(波长1500~1700 nm)荧光染料偶联的PD-L1 单克隆抗体(NIR-PD-L1-mAb)为探针,可检测不同乳腺癌细胞中PD-L1 的表达。Chatterjee 等[20]利用荧光染料偶联的PD-L1 单抗探针特异性地检测三阴乳腺癌中PD-L1 的阳性表达,发现其在肿瘤中存在特异和持续的高摄取,表明荧光染料偶联的PD-L1 单克隆抗体可非侵入性检测三阴乳腺癌中PD-L1 的表达。
有研究结果显示,超亮近红外Ⅱb 探针与立方相(α 相)铒基稀土纳米粒子(ErNPs)具有生物相容性,在波长1600 nm 处显示出明亮的下转换发光,可用于小鼠肿瘤免疫治疗的动态成像。在结肠癌小鼠模型中,将铒基稀土纳米粒子与抗PD-L1抗体结合行PD-L1 分子成像,在CT-26 结肠肿瘤中观察到肿瘤与正常组织的PD-L1 信号比值较高者对抗PD-L1 治疗有较好的反应,而在对治疗无反应的小鼠中,其PD-L1 信号比值较低。同时,由于铒基稀土纳米粒子的发光寿命长(约4.6 ms),在同一窗口(波长1600 nm)发射的硫化铅量子点(PbS-QDs)(靶向CD8+T 细胞)能够同时成像,即可以同时观察肿瘤和脾脏中CD+8 信号的改变[21]。这种在体内对肿瘤细胞和免疫细胞无创性的生物分布评估可作为基于有创体外活检诊断方法的重要补充,从而为免疫治疗反应提供更准确的预测信息。
Du 等[22]对小鼠乳腺肿瘤中PD-L1 的表达进行了双模MRI 和荧光成像,他们开发了一种新型的纳米探针,将纳米颗粒与抗PD-L1 抗体结合,以实现特异性靶向,并进行双重标记以实现近红外荧光和MRI 成像。荧光成像结果显示,4T1 肿瘤中PD-L1靶向纳米颗粒的荧光强度持续高于非靶向对照组。肿瘤显示出比本底高约2 倍的PD-L1 靶向荧光强度。同样,与对照组相比,MRI 结果显示,4T1 肿瘤的信号强度明显更高,持续性更强。近红外荧光和MRI 双模态成像可以提供高灵敏度、高空间分辨率和扩展有效成像窗口的解剖学参考图像。
2.3 靶向CTLA-4 及其配体CD80 和(或)CD86的显像
目前,对免疫治疗靶点CTLA-4 的分子影像研究较少。Ehlerding 等[12]使用64Cu-1,4,7,10-四氮杂环十二烷-1,4,7,10-四乙酸伊普利单抗(64Cu-DOTAIpilimumab)PET 显像评估CTLA-4 在荷瘤小鼠体内的生物分布,发现其在表达CTLA-4 的肺癌异种移植瘤中呈持续高摄取。利用CTLA-4 途径进行传统的IC 治疗并不依赖于肿瘤细胞中CTLA-4 的表达,且该研究探索的肿瘤细胞直接显像也不是对IC 治疗的直接分析,但CTLA-4 显像剂有可能成为临床前开发新抗体和小分子药物的重要研究工具,通过CTLA-4 PET 显像可增加对IC 阻断机制的了解,并绘制CTLA-4 在治疗环境中的生物分布图。肿瘤中CD80 或CD86 的表达在一定条件下可作为免疫刺激性或抑制性的指标并预测CTLA-4 靶向治疗的反应。在CD80 和(或)CD86 阴性肿瘤细胞中,这些靶点的显像可用于非侵入性地监测抗原呈递细胞的浸润[23]。
2.4 其他
目前,对抗淋巴细胞活化因子3(lymphocyte activation gene-3,LAG-3)抗体的研究较为广泛,其在活化的T 细胞表面表达,与主要组织相容性复合体Ⅱ(MHC-Ⅱ)结合,阻止T 细胞受体与主要组织相容性复合体Ⅱ的结合,被认为是T 细胞衰竭的标志[24]。纳米抗体(Nbs)可以靶向小鼠LAG-3,作为SPECT 显像探针行全身成像。靶向人LAG-3纳米抗体的研发使癌症患者的LAG-3 显像成为可能,可用于患者分层和预测LAG-3 靶向癌症治疗的疗效。共刺激受体[OX40(也称CD134)]与其配体(OX40L)的结合可促进T 细胞的活化。Alam等[25]的研究结果表明,64Cu-DOTA-AbOX40[64Cu标记共刺激分子(OX40)抗体]PET 可以对OX40 进行无创纵向显像,通过OX40 介导的肿瘤浸润淋巴细胞显像可预测肝癌患者早期接种疫苗后的肿瘤反应。他们在小鼠模型中发现,OX40 显像能根据治疗后第2 天肿瘤显像剂的摄取情况预测治疗后第9 天的肿瘤反应,其准确率高于解剖学和血液学指标。此外,颗粒酶B 是由细胞毒性T 细胞释放的丝氨酸蛋白酶,是显示免疫治疗早期反应的生物标志物。有研究通过新型探针68Ga-NOTA-GZP(68Ga标记靶向颗粒酶 B 的特异性肽)PET 显像检测颗粒酶B,与单纯接受IC 疗法和未经治疗的小鼠相比,抗CTLA-4 和抗PD-1 联合治疗时,1,4,7-三氮杂环壬烷-1,4,7-三乙酸-颗粒酶B 的放射性分布信号强度较高,可以灵敏地区分无反应者和有反应者[26]。颗粒酶B 显像可以预测肿瘤对IC 抑制剂的反应,高摄取的肿瘤对治疗有反应,其灵敏度和阴性预测值分别为93%和94%,但其临床研究尚未完成[27]。
3 小结与展望
分子影像有助于阐明IC 的动态表达和相互作用,现已成为癌症药物早期开发的工具。一方面,其有助于帮助临床医师和研究者更好地理解肿瘤免疫学,进一步深入了解免疫治疗的机制,另一方面,其可以在行IC 抑制剂治疗前对患者进行分层、在治疗期间进行监测,为肿瘤治疗和干预提供方向,防止对IC 抑制剂治疗无反应者出现严重的不良反应。当一种新的IC 抑制剂显示出良好的抗肿瘤作用时,分子影像还可以获取多种组合治疗方案的临床前和临床试验数据,最终为特定的肿瘤免疫表型设计出最合理的治疗方案。分子影像在免疫治疗应用中显示出了巨大的潜力,将来可能成为监测免疫治疗的主要工具。此外,为了在分子和细胞水平上更准确地识别IC 的表达,还需要开发一些新的、更具功能性的成像技术,如磁粒子成像和光声成像,同时将多种成像方法结合[28-29]。
利益冲突本研究由署名作者按以下贡献声明独立开展,不涉及任何利益冲突。
作者贡献声明郑雨婷负责文献的检索、综述的撰写;兰晓莉、张永学负责命题的提出、综述的审阅与修改。

