伊伐布雷定联合血液透析治疗尿毒症合并急性左心衰疗效研究
马爱景, 姚 曦
重庆市第九人民医院 肾内科,重庆 400700
尿毒症是肾衰竭的终末期表现,主要临床表现为无尿或少尿,需肾移植或肾透析维持生命,由于尿毒症患者不能通过肾排出机体多余的水分和代谢废物,易出现酸中毒、水钠潴留等,如果得不到及时治疗,易引起严重并发症[1-2]。急性左心衰是尿毒症的严重并发症,发病率较高,临床上多通过口服利尿剂、血管扩张剂等药物缓解水钠潴留,减轻心脏的负荷,从而缓解左心衰症状[3]。血液透析通过超滤清除体内多余的水分,通过弥散、对流等方式进行物质交换,从而维持酸碱平衡和电解质平衡,清除体内的代谢废物,起到替代肾的功能,可缓解急性左心衰症状,具有较好疗效[4]。急性左心衰多伴心率(heart rate,HR)加快,发生心血管事件风险增加,目前临床上多采用钙离子拮抗剂、β受体阻滞剂减慢HR,降低心肌耗氧量,但以上两种药物存在负性肌力作用,可使心力衰竭症状加重[5]。伊伐布雷定是一种特异性窦房结起搏电流抑制剂,能在不影响患者心肌收缩性的同时,降低窦性心律[6]。本研究主要探讨伊伐布雷定联合血液透析治疗尿毒症合并急性左心衰患者的疗效及对血清氨基末端B型脑利钠肽前体(N-terminal pro-brain nitric peptide,NT-proBNP)水平影响。现报道如下。
1 资料与方法
1.1 一般资料 选取重庆市第九人民医院自2018年6月至2020年6月收治的64例尿毒症合并急性左心衰患者为研究对象,按照治疗方法分为透析组与观察组,每组32例。纳入标准:符合尿毒症合并急性左心衰的诊断标准[7],肾小球滤过率<10 ml/min。排除标准:伴有自身免疫系统、严重心律失常、恶性肿瘤等疾病;近 3个月有输血史、激素治疗或外科手术病史;对于本研究所用药物过敏者;伴有精神疾病、认知功能障碍等;伴有限制性或肥厚型心脏病、心源性休克。透析组男性18例,女性14例;年龄范围54~69岁,年龄(60.55±3.62)岁。观察组男性17例,女性15例;年龄范围54~69岁,年龄(60.43±3.56)岁。两组的性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者家属均签署知情同意书。
1.2 研究方法 透析组患者入院后监测生命体征,进行吸氧、无创正压通气、扩血管及口服利尿剂、地高辛片等治疗,在常规治疗的基础上给予血液透析,采用透析机(德国费森尤斯 Fresenius,型号:4008S型)透析液流量为 500 ml/min,血流量为250~300 ml/min,透析液采用碳酸氢盐,静脉滴注注射肝素钠,叮嘱患者采用优质蛋白、低磷、低钠饮食方案,根据患者情况补充红细胞生成素、铁剂及服用降血压药物,每周3次。观察组在透析组治疗的基础上口服盐酸伊伐布雷定片(法国施维雅药厂,规格:5mg/片,批准文号:国药准字H20150217),推荐剂量5 mg/次,2次/d,早、晚进餐时服用;两组均持续治疗2个月。测定两组患者治疗前、后左心室收缩末期内径(left ventricular end-systolic dimension,LVESD)、左心室舒张末期内径(left ventricular end-diastolic dimension,LVEDD)、左心室射血分数(left ventricular ejection fraction,LVEF)值、6 分钟步行距离(6 minute walking distance,6MWD)、HR及NT-proBNP、肌钙蛋白T(cardiac troponin T,cTnT)等血清心肌标记物水平。
1.3 疗效评定 显效,心功能改善≥2级,肺部湿啰音、咳嗽、呼吸困难等症状明显改善;有效,心功能改善≥1 级症状有所改善;无效:心功能、症状无改善,甚至加重[8]。
治疗有效率=(显效+有效)例数/总例数×100%
2 结果
2.1 两组临床疗效比较 观察组患者的治疗有效率为93.7%(30/32),显著高于透析组的75.0%(24/32),差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床疗效比较/例(百分率/%)
2.2 两组超声心功能指标、6MWD、HR比较 治疗前,两组患者的LVESD、LVEDD、LVEF、6MWD和HR值比较,差异无统计学意义(P>0.05)。治疗后LVESD、LVEDD、HR显著降低,6MWD、LVEF值显著升高,且观察组改善更明显,差异均有统计学意义(P<0.05)。见表2。
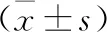
表2 两组LVESD、LVEDD和LVEF值比较
2.3 两组血清心肌标记物水平比较 治疗前,两组血清NT-proBNP和cTnT比较,差异无统计学意义(P>0.05)。治疗后,两组血清NT-proBNP和cTnT水平显著降低,且观察组降低较明显,差异有统计学意义(P<0.05)。见表3。
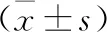
表3 两组血清NT-proBNP和cTnT水平比较
3 讨论
急性左心衰是尿毒症患者的重症并发症,发病率较高,且进展速度快,如果不及时治疗,严重威胁患者生命安全[9]。尿毒症患者肾功能受损导致机体中多余的水分和代谢废物不能及时排出体外,使循环系统的容量明显增大,心脏的负荷增大。此外,尿毒症患者的高血压和水钠潴留等并发症可致患者心脏扩大和左心室肥厚,从而严重影响患者心功能[10-11]。血液透析可清除体内产生的多余水分和代谢废物,缓解机体心脏前后负荷,可显著缓解急性左心衰的症状[12]。急性左心衰可通过启动代偿性机制从而引起肾素-血管紧张素-醛固酮系统和交感神经系统的激活,导致舒张期缩短和HR加快,心肌灌注不足和耗氧量增加,使全身症状进一步加重[13]。β受体阻滞剂是应用较为广泛的减缓 HR药物,但由于其负性肌力作用,不适用于失代偿性心衰、房室传导阻滞、支气管痉挛、心源性休克等患者,从而限制β受体阻滞剂的临床应用[14]。伊伐布雷定是特异性的搏电流抑制剂,搏电流通道是一种可通过超极化激活K+、Na+阳离子内向电流通道,可调节窦房结细胞的自律性,当HR升高时,搏电流通道被激活,伊伐布雷定可以剂量依赖性方式特异性地阻断窦房结起搏细胞动作电位0时相Na+通道,可减缓动作电位舒张期去极化,延长静息电位到动作电位阈值时程,从而降低窦房结冲动发放频率,减慢HR,进而增加心肌血液灌注,使心肌氧耗降低,直接改善心功能,且心室容量与HR呈正相关,在降低HR的同时降低心室负荷,改善心功能[15-18]。
本研究治疗后,两组LVESD、LVEDD值显著降低,LVEF值显著升高,且观察组改善较明显,提示联用伊伐布雷定可改善患者心功能。治疗后HR值显著降低,6MWD值显著升高,且观察组改善较明显,提示联用伊伐布雷定可减慢HR,提高机体运动耐力。NT-proBNP和cTnT是机体中两种心力衰竭标志物,在临床上常用于评估心力衰竭严重程度以及预后情况,故本研究通过监测其水平变化判断病情进展情况[19-20]。治疗后,两组血清NT-proBNP和cTnT水平显著降低,且观察组降低较明显,提示联用伊伐布雷定可通过降低血清NT-proBNP和cTnT水平从而减轻急性左心衰症状的严重程度。
综上所述,采用伊伐布雷定联合血液透析治疗尿毒症合并急性左心衰患者治疗效果较好,可减慢HR,改善心功能,降低血清NT-proBNP含量。

