老年慢性稳定型心绞痛患者餐后低血压与冠状动脉病变程度的关系研究
方莉 俎德玲
餐后低血压(postprandial hypotension,PPH)现象在老年人群中较为常见。有研究表明,在老年人群中PPH发生率为20%~50%;而在合并高血压、冠心病、糖尿病、脑卒中等疾病的老年人群中,PPH发生率高达70%[1-2]。相关研究表明,伴有PPH现象的高血压合并冠心病患者心脑血管不良事件发生风险明显高于无PPH现象患者[3];伴有PPH现象的患者左心室质量指数明显大于无PPH现象患者,提示PPH与心血管靶器官损害具有相关性[4]。因此,本研究对老年慢性稳定型心绞痛患者PPH现象与冠状动脉病变程度的相关性作一探讨,现将结果报道如下。
1 对象和方法
1.1 对象 选取2016年2月至2019年2月衢州市第三医院收治的158例老年慢性稳定型心绞痛患者为研究对象。按照入院后是否存在PPH,分为PPH组69例、非PPH组89例。纳入标准:(1)年龄≥60岁;(2)符合《现代心血管病学》[5]相关诊断标准;(3)经冠状动脉造影检查证实心外膜血管至少有1支管径狭窄程度≥50%。排除标准:(1)患有急性脑血管疾病;(2)患有帕金森病;(3)患有严重的心、肝、肾等脏器功能障碍;(4)患有恶性肿瘤;(5)患有感染性疾病;(6)甲状腺功能亢进;(7)癫痫或有晕厥病史;(8)有药物性低血压或体位性低血压病史;(9)精神障碍、认知功能不全。本研究经医院医学伦理委员会审查通过,所有患者或监护人签署知情同意书。
1.2 方法 收集患者人口学资料(包括性别、年龄、体重指数、吸烟情况、合并基础疾病情况)、入院后用药情况、血液生化指标、三餐前后血压变化、冠状动脉病变程度。(1)血压监测:在患者接受冠状动脉造影检查前,使用美国Spacelabs 90207型动态血压监测仪,将袖带放置于患者左侧上臂,以测量受试者左侧肱动脉血压为准。分别于早、中、晚三餐前15 min手动测量血压1次;三餐后2 h内,每隔30 min测量1次。测量血压时患者取平卧位,测量当日饮食与平日相似,禁止加餐、饮用咖啡、饮茶、饮酒、吸烟等,避免剧烈活动。餐前暂不服用对血压有影响的药物,餐后血压测量完毕后再服用药物,以避免餐前口服药物导致低血压。PPH诊断标准[5]:以早、中、晚三餐前的血压值作为基础值,三餐中任何一餐的餐后2 h内最低收缩压(systolic pressure,SBP)较餐前SBP降低≥20 mmHg;或餐前SBP≥100 mmHg而餐后2 h内最低SBP下降至≤90 mmHg。(2)冠状动脉病变程度评价:按照Judkins法行冠脉造影检查,记录冠状动脉病变支数并评估Gensini评分。Gensini评分越高表示冠状动脉病变程度越严重[6]:<14分(低积分)为轻度,14~28分(中积分)为中度,>28分(高积分)为重度。
1.3 统计学处理 采用SPSS 19.0统计软件。符合正态分布的计量资料以表示,组间比较采用两独立样本的t检验;计数资料组间比较采用χ2检验;等级资料组间比较采用Kruskal-Wallis H检验。PPH与冠状动脉多支病变的关系采用多元logistic回归分析,PPH与Gensini评分的关系采用多元线性回归方程分析。P<0.05为差异有统计学意义。
2 结果
2.1 PPH组与非PPH组临床资料比较PPH组血肌酐、甘油三酯(triglyceride,TG)、超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)水平均高于非PPH组,差异均有统计学意义(均P<0.05);两组患者性别、年龄、体重指数、吸烟比例、合并基础疾病比例、入院后用药比例以及总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、低密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、空腹血糖、血尿酸、血尿素氮、D-二聚体、白蛋白、血小板计数(platelet,PLT)水平比较,差异均无统计学意义(均P>0.05),见表1。
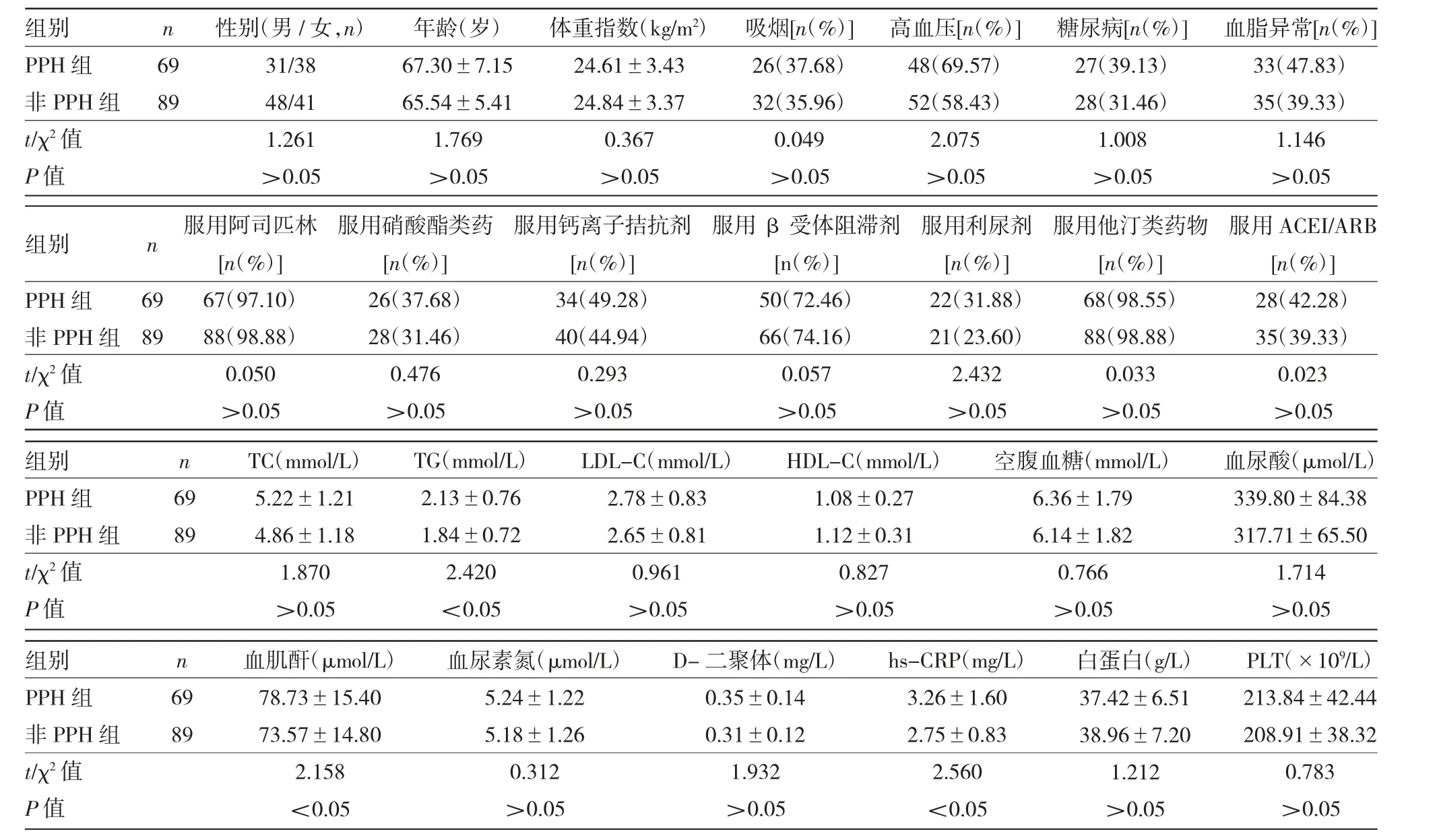
表1 PPH组与非PPH组临床资料比较
2.2 PPH组与非PPH组三餐前后血压比较PPH组早、晚餐前SBP及其下降幅度均高于非PPH组,差异均有统计学意义(均P<0.05);两组患者午餐前SBP及其下降幅度,三餐前DBP及其下降幅度比较,差异均无统计学意义(均P>0.05),见表2。
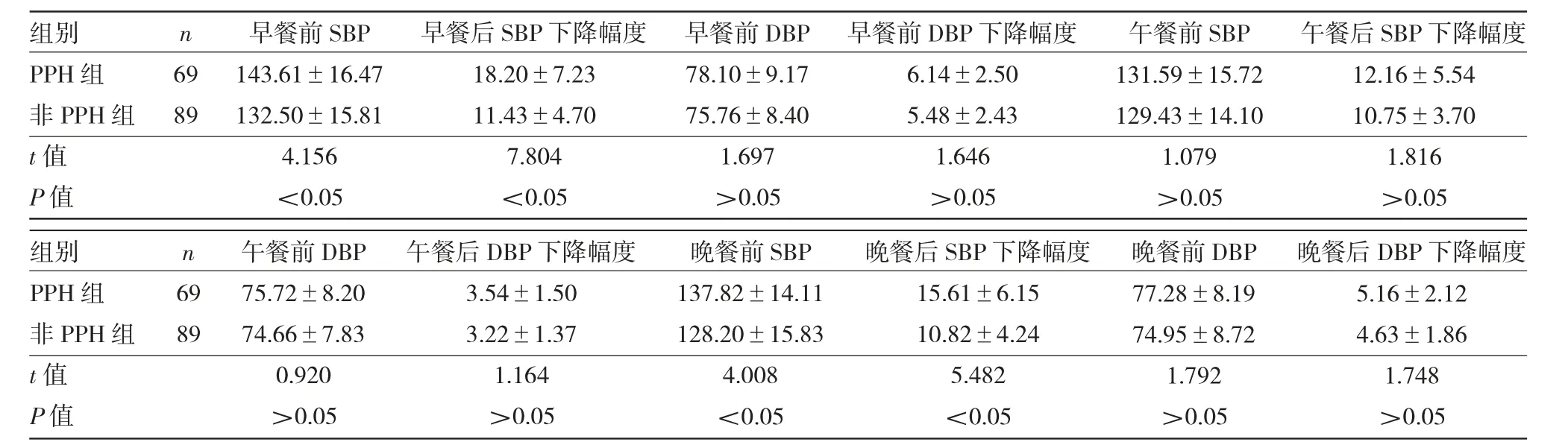
表2 PPH组与非PPH组三餐前后血压比较(mmHg)
2.3 PPH组与非PPH组冠状动脉病变程度比较PPH组冠状动脉病变支数为(2.42±0.81)支,明显多于非PPH组的(2.16±0.75)支,差异有统计学意义(P<0.05);冠状动脉病变单支、双支、多支比例比较,差异亦有统计学意义(P<0.05)。Gensini评分为(46.54±15.54)分,明显高于非PPH组的(28.96±13.70)分,差异有统计学意义(P<0.05);低、中、高积分比例比较,差异亦有统计学意义(P<0.05),见表3。
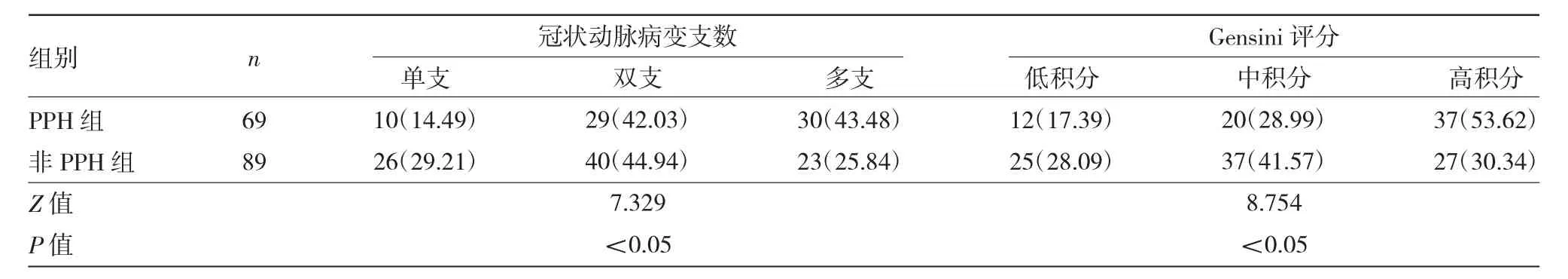
表3 PPH组与非PPH组冠状动脉病变程度比较[例(%)]
2.4 PPH与冠状动脉病变程度的关系 以冠状动脉病变支数为应变量(多支病变=1,单支或双支病变=0)、PPH为自变量(有=1,无=0)进行多元logistic回归分析,结果显示PPH是患者冠状动脉多支病变的独立危险因素(OR=2.176,95%CI:1.764~5.329,P<0.05)。以Gensini评分为应变量、PPH为自变量进行多元线性回归方程分析,结果显示PPH与Gensini评分相关(β=1.074,P<0.05)。
3 讨论
研究表明,PPH是老年人群发生心血管不良事件的独立危险因素[7]。目前关于老年人PPH的发生机制主要有以下几4点[8-9]:(1)老年人脏器功能衰退,机体有效循环血容量储备不足,加上血管弹性偏差,进餐后迷走神经兴奋,胰腺、胃肠等组织分泌多种血管活性肠肽等激素,进而诱发肠系膜、门静脉等胃肠道血管扩张,导致餐后内脏组织血流灌注量转移性增加,同时有效循环血量相对降低,最终导致PPH现象。(2)老年人压力感受器敏感性逐渐减弱,压力感受器的反射通路受损,可对维持正常的动脉血压稳定造成不利影响,最终导致PPH现象。研究表明,早餐后最易发生PPH,其次是晚餐后,而午餐后PPH发生率最低[10]。早餐前SBP升高是发生PPH的独立危险因素,可能与长期血压异常升高导致的压力感受器敏感性减弱有关[10-11]。本研究结果显示,PPH组早、晚餐前SBP明显高于非PPH组,与以上报道基本一致。(3)老年人自主神经功能调节受损,进食后内脏血流再分布,交感神经反应代偿性不足,导致外周血管收缩力和阻力、心排血量降低,最终导致PPH现象。(4)老年人合并高血压较多,需要早晚服用降压药物,部分冠心病患者需要服用硝酸酯类药物。研究表明,服用钙离子拮抗剂、利尿剂、硝酸酯类药物的老年人发生PPH的风险较高[1,10]。但本研究结果显示,PPH组与非PPH组服用上述3种药物比例差异无统计学意义,原因可能与样本量偏少有关。
本研究结果显示,PPH组冠状动脉病变支数、多支病变比例、Gensini评分、高积分比例等均高于非PPH组,差异均有统计学意义,这提示伴有PPH现象的患者冠状动脉病变程度越严重。进一步采用多元logistic回归分析、多元线性回归方程矫正混杂因素后,结果显示PPH与患者多支病变、Gensini评分有关。笔者分析其内在的机制可能有以下3个方面:(1)长期PPH现象会破坏心血管系统调节的稳态。PPH发生后,机体进一步启动神经内分泌代偿机制,如激活交感神经系统和肾素-血管紧张素-醛固酮系统,而儿茶酚胺及血管紧张素Ⅱ会导致心血管结构和功能受损,加快血管内膜增厚和血管重塑[12]。有研究证实,在伴有PPH现象的高血压患者中,颈动脉内膜中层厚度明显增加,且与颈动脉粥样硬化密切相关[13]。(2)有研究认为,PPH现象的发生与自主神经病变有关[14]。PPH现象的存在常提示机体自主神经功能受损(心率变异性降低),而自主神经功能受损越严重,则冠状动脉病变程度越严重[15]。(3)患者在短期内经历剧烈的血压异常波动(餐前高血压—PPH—血压恢复增高),尤其是老年高血压患者,易诱发血压晨峰[16]。而长期剧烈的血压异常波动则会增强对血管壁的切力,更易损伤血管内皮细胞,促进动脉粥样硬化,诱发血小板聚集而导致血栓形成[17]。
综上所述,伴有PPH现象的老年慢性稳定型心绞痛患者冠状动脉病变程度更严重,应引起临床重视。

