原发性高血压患者胰腺脂肪的磁共振定量研究
石江勇 江 松
原发性高血压是心血管疾病的主要危险因素,能够对心、脑、肾等器官造成损伤。胰岛素抵抗(insulin resistance,IR)是被认为是原发性高血压的独立危险因素,与原发性高血压的发生、发展以及预后关系密切,并且随着高血压病程的延长,IR程度越来越重[1]。近年来,相关文献指出胰腺脂肪浸润与IR关系密切,胰腺脂肪浸润可能是代谢综合征的一种重要表现形式[2]。在肥胖状态下,甘油三酯和游离脂肪酸水平超过脂肪组织的代谢能力,导致它们在其他非脂肪组织中过度积累,进而导致代谢异常,因为脂质堆积增加会抑制胰岛素介导的葡萄糖摄取,从而降低器官的胰岛素敏感性。IR是原发性高血压和胰腺脂肪浸润的共同发病机制。但是胰腺脂肪浸润与原发性高血压的关系尚不清楚。MRI是目前评估脂肪含量的最佳技术,可以对内脏脂肪、皮下脂肪、胰腺脂肪、肝脏脂肪等进行精确评估[3]。本研究旨在探讨是否可以将通过MRI评估的高血压患者脂肪含量的测量用作生物标志物,从而能够及早发现可逆的高血压变化以及对其进行后续监测。
方 法
1.研究对象
收集2018年10月至2019年10月因上腹部不适在我院行上腹MR检查并患有原发性高血压的住院患者。入组标准:①行上腹部MRI检查的住院患者;②临床确诊为原发性高血压者;③临床资料完整,包括身高、体重、高血压、糖尿病、吸烟饮酒史、药物史、胰腺疾病等一般资料,空腹血糖、甘油三酯、总胆固醇、高密度脂蛋白胆固醇及低密度脂蛋白胆固醇等实验室检查结果。④年龄≥18岁。排除标准:①长期饮酒史;②胰腺病变;③检查序列无IDEAL-IQ序列;④图像质量不佳。与此同时,收集同时期健康志愿者者作为对照。入组标准:①行上腹部MRI检查的住院患者;②临床资料完整,包括身高、体重、高血压、糖尿病、吸烟饮酒史、药物史、胰腺疾病等一般资料,空腹血糖、甘油三酯、总胆固醇等实验室检查结果;③年龄≥18岁。排除标准:①长期饮酒史;②高血压病史;③胰腺病变;④检查序列无IDEALIQ序列;⑤图像质量不佳。
根据《中国老年高血压管理指南2019》对本研究高血压诊断、分级进行定义[4]。高血压是指在未使用降压药物的情况下,非同日3次测量血压,收缩压≥140 mmHg(1 mmHg=0.133 kPa) 和/或舒张压≥90 mmHg。高血压分级标准:Ⅰ级,收缩压140~159 mmHg或舒张压90~99 mmHg;Ⅱ级,收缩压160~179 mmHg或舒张压100~109 mmHg;Ⅲ级,收缩压≥180 mmHg或舒张压≥110 mmHg。同时,根据患者入院信息系统记录患者高血压病程。
最终42例原发性高血压患者纳入高血压组:男22例,女20例,年龄49~83岁,平均(64±7)岁,体重指数 (BMI)16.38~33.15 kg/m2,平均 (23.78±3.48)kg/m2;48名健康志愿者纳入对照组:男23例,女25例,年龄43~80岁,平均年龄(61±9)岁,BMI 18.16~30.48 kg/m2,平均 (23.65±2.81)kg/m2。
2.仪器与方法
采用GE公司生产的1.5 T磁共振扫描仪(GE 1.5 T Signa HDXT;Milwaukee,United States),患者禁食水4~6 h,扫描前训练呼气末屏气,超过20 s。所有受检者行仰卧位,采用磁共振精准水脂分离和定量的IDEAL-IQ序列以及MRI常规轴位T1加权成像(WI)、T2WI及弥散加权成像(DWI)序列扫描,参数如下。IDEAL-IQ序列:重复时间(TR)/回波时间(TE)=13.4 ms/4.8 ms,层厚10 mm,带宽125 kHz,视野(FOV)36 cm×36 cm,矩阵256×160,翻转角5°,激励次数(NEX)=1,扫描时间24 s,屏气扫描。T1WI序列:TR/TE=210 ms/2.4 ms;T2WI:TR/TE=8 571 ms/100 ms;DWI采用单次激发自旋平面回波序列,TR/TE=7 500 ms/58 ms,NEX=4,b值为0、600 s/mm2,FOV=42 cm×42 cm。应用IDEAL Research软件进行图像自动重建,获得脂肪分数、R2*弛豫率、水相、脂相共4幅图像。将脂肪分数图像传至GEAW4.6工作站。
3.图像分析
在脂肪分数图像上分别于胰腺钩突部、头颈部、体部以及尾部的同一层面放置3个感兴趣区(ROI)测量,取3个ROI均值为该部位胰腺脂肪分数值,再由各部位的脂肪分数值取均值得到全胰腺的平均脂肪定量。ROI面积约为50 mm2,放置时尽可能避开胰腺内的血管以及胰管。由2名观察者(诊断经验分别为3年和5年)采用双盲法对图像进行测量(图1)。

图1 IDEAL-IQ脂肪含量测量
4.统计学分析
应用SPSS19.0软件对数据进行分析。采用Spearman检验分析2位观察者所测数据的一致性,r值大于0.7表明一致性良好,若一致性良好则取2位观察者测量结果平均值进行后续分析。采用Shapiro-Wilk检验分析数据的正态性。应用独立样本t检验分析2组间年龄、BMI的差异,卡方检验分析2组间性别的差异。应用Mann-WhitneyU检验比较2组全胰腺脂肪平均含量,并以Spearman检验分析全胰腺脂肪平均含量与高血压病程、分级间相关性,0≤|r|<0.3为无相关性或相关性差,0.3≤|r|<0.4为相关性弱,0.4≤|r|<0.7为相关性中等,|r|≥0.7为相关性强。采用logistic回归方法进一步分析胰腺脂肪与高血压的关系。P<0.05表示差异有统计学意义。
结 果
1.年龄、性别、BMI的组间差异性比较
高血压年龄、性别、BMI与对照组间的差异均无统计学意义(P>0.05,表1),表明2组间具有可比性。
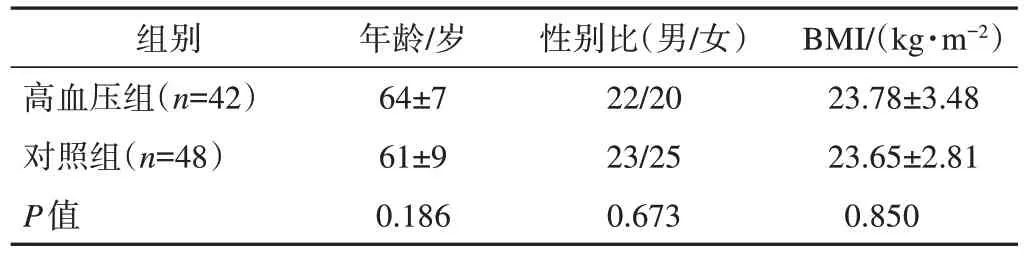
表1 高血压组与对照组间年龄、性别、BMI的差异性比较
2.不同观察者所测得数据的一致性检验
2名观察者所测得数据的一致性检验结果(表2)显示,组内相关系数(ICC)值均大于0.75,表明所测得的数据一致性良好,故取2位观察者测量结果平均值进行后续分析。
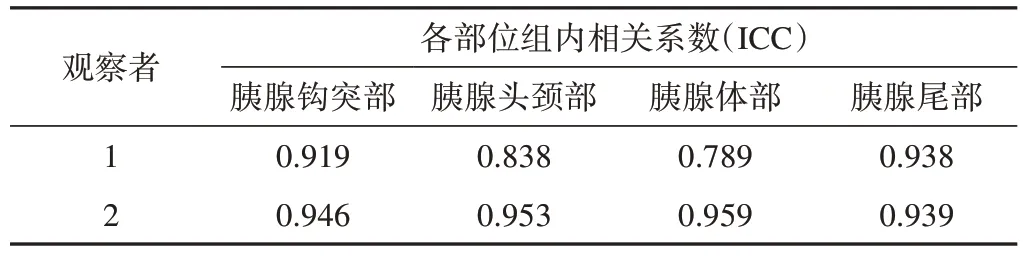
表2 2名观察者所测得数据的一致性检验结果
3.高血压组与对照组间全胰腺脂肪平均含量的差异性比较
高血压组全胰腺脂肪平均含量高于对照组,差异有统计学意义(P<0.05,表3)。

表3 2组间全胰腺脂肪平均含量的差异性比较
4.logistic回归分析结果
在logistic回归分析中,将女性赋值为0,男性赋值为1,其余自变量均以连续性变量赋值。校正了年龄、性别、BMI及生化指标等因素后,胰腺脂肪(OR=0.167,95%CI 0.072~0.391,P<0.001) 是高血压的危险因素,随着胰腺脂肪含量的增加,高血压的风险增加。
5.全胰腺脂肪平均含量与高血压病程及分级的相关性分析
本组42例原发性高血压患者,其全胰腺平均脂肪含量与高血压病程呈中等相关性(r=0.571,P<0.001),与高血压分级无相关性(r=0.205,P=0.194)。
讨 论
胰腺脂肪浸润是指胰腺腺泡或胰岛细胞中三酰甘油沉积过多或胰腺实质被脂肪组织所代替。其最早是在1933年由Oligvie提出,他的研究发现肥胖者的胰腺脂肪含量相比瘦者更高(17%vs 9%)[5]。在此研究之后,Olsen[6]于1978年通过对394例尸检结果进行分析后发现胰腺脂肪含量随着年龄的增长而增加。近年来,越来越多的研究证实胰腺脂肪浸润与年龄、高BMI、IR、代谢综合征以及肝脏脂肪含量密切相关[7]。而胰腺脂肪浸润的后果也越来越受到人们的关注,相关文献表明胰腺脂肪浸润存在IR现象,可以导致糖尿病的发生[8],而且可以导致胰腺炎的预后不良、胰腺癌以及术后胰瘘的发生,并且伴有胰腺脂肪浸润的胰腺癌患者更易发生淋巴结转移,术后生存率更低[3,9]。
MRI被认为是评估胰腺脂肪定量的最佳方法,目前主要包括化学位移成像(CSI)、磁共振波谱(MRS)以及Dixon方法[10]等技术。本研究使用的IDEAL-IQ序列是基于IDEAL技术的三点Dixon法非对称回波技术,其校正了诸多干扰脂肪量化的混合因素,如T2*衰减、脂肪的多谱峰分布等,最终生成了精确的定量图像脂肪比和R2*映射图,可精确估算脂肪分数值[11]。相比于CSI技术检测准确度的不确定性[12],以及MRS技术的复杂性[13],IDEAL-IQ技术能自动获得相应的脂肪含量,无须进一步的软件后处理和公式计算,具有方便快捷、结果可靠、重复性好等优势[14]。本研究中2名放射科医师独立测得的胰腺脂肪分数值具有显著相关性(ICC值均大于0.75),进一步证明了IDEAL-IQ技术对于评估胰腺脂肪含量的可重复性。
相关研究表明,高血压患者往往存在IR,IR是指胰岛素作用的靶器官敏感性降低,导致体内的高胰岛素水平[1]。在高胰岛素水平下,胰岛素通过类胰岛素1号增长因子结合蛋白4和5的不同表达和生物学活性作用而发挥促增殖作用,促进血管平滑肌合成胶原并迁移[15]。这使得血管管壁增厚,管腔狭窄,最终导致高血压、冠心病等心脑血管疾病。近年来,相关研究显示IR是多种代谢性疾病(高血压、高血脂、糖尿病等)的共同病理生理基础,在此状态下,胰岛素对脂肪的调节作用减弱,导致胰腺脂肪浸润。本研究结果显示,原发性高血压组的全胰腺平均脂肪含量明显高于对照组,该结果与之前的文献报道基本一致[16]。本研究中42例原发性高血压患者的全胰腺平均脂肪含量与高血压病程呈中等相关性,其原因可能是随着高血压病程的延长,IR越来越严重[1],胰岛素对脂肪的调节作用越来越弱。
本研究的局限性:①单中心研究,样本量相对较少;②原发性高血压与胰腺脂肪浸润的因果关系还需要进一步的队列研究证实。
总之,原发性高血压患者的全胰腺平均脂肪含量明显增高,并且全胰腺平均脂肪含量与高血压病程相关。无创性IDEAL-IQ序列在未来定量评估器官脂肪沉积方面具有重要临床价值,可为临床上与胰腺脂肪浸润相关疾病的早期预防、诊断、疗效评价以及预后评估等提供帮助,具有良好的临床应用前景。

