输液泵在脑出血患者肠内营养液喂养中的应用
王小兰,罗美珍,谢 堃,王小红,欧阳丽娟
(安福县人民医院护理部,江西 安福 343200)
脑出血(cerebral hemorrhage)是神经内科常见高发病率疾病[1]。脑出血发生后由于伴随代谢、能量消耗增加,容易出现营养不良情况,不仅不利于患者恢复,还可导致患者病情加重,及时予以有效的营养支持治疗具有至关重要的作用[2]。传统的鼻饲方法易容易呕吐、腹泻、误吸及胃黏膜病变等不良反应,严重影响预后和营养支持治疗顺利进行[3]。保障脑出血患者营养供给,减少胃肠道不良反应,提高营养支持治疗效果是治疗重点。有研究采用输液泵持续泵注营养液治疗ICU 患者,可减少腹泻等并发症发生率,且可一定程度改善患者营养状况[4]。但目前关于输液泵在脑出血患者肠内营养液喂养中的应用效果研究较少,且已有研究结果尚存在差异。本研究结合2019 年4 月~2020 年4 月在我院治疗的48 例脑出血患者临床资料,分析脑出血患者鼻饲中用输液泵连接输液器持续泵入肠内营养液的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年4 月~2020 年4 月在江西省安福县人民医院治疗的48 例脑出血患者为研究对象,采用随机数字表达法分为对照组和观察组,各24 例。对照组男性13 例,女性11 例;年龄25~73岁,平均年龄(48.56±6.12)岁;基底节区出血12 例,脑叶8 例,丘脑4 例。观察组男性15 例,女性9 例;年龄26~71 岁,平均年龄(49.01±5.46)岁;基底节区出血11 例,脑叶8 例,丘脑5 例。两组年龄、性别、出血部位比较,差异无统计学意义(P>0.05)。本研究纳入患者均自愿参加本研究,并签署知情同意书。
1.2 纳入和排除标准 纳入标准:①均符合脑出血临床诊治标准;②经CT、MRI 等检查确诊为脑出血;③接受1 周及以上的肠内营养支持治疗;④生命体征稳定。排除标准:①合并严重脏器障碍、全身严重感染;②合并免疫系统、消化系统疾病;③服用镇静药、胃肠动力药物;④存在肠内营养禁忌证、肠外营养。
1.3 方法
1.3.1 对照组 采用注射器鼻饲喂养:①营养液:保证每日总热量不低于6.72×105kJ,其中蛋白质占总热卡的20%,碳水化合物占60%,脂肪占20%[5]。②食物:包括奶粉、熟蛋黄、米粉、熟肉末(鸡肉、鱼肉等均可)、果汁、熟蔬菜汁等,加入适量盐及植物油,加入适量温开水,用搅拌机配制成流质,滤去未绞碎的颗粒物,黏稠度近似酸奶即可。患者均经鼻胃管进行肠内营养液喂养,鼻胃管材质为聚氨酯导管,留置深度依照发际到剑突的距离。具体方法:注射器接胃管末端,每间隔4 h 抽吸1 次,胃液超过100 ml,提示存在胃潴留,停止鼻饲2 h,超过200 ml,停止灌注。首日量为200 ml,第2~7 天逐渐增加至1000~2000 ml。
1.3.2 观察组 采用输液泵持续泵注营养液喂养,营养液同对照组,具体方法:采用德国贝朗医疗有限公司生产的输液泵,将输液泵管与患者胃管连接,设定营养液总量及泵入速度,靠近患者端管道使用加温器将营养液迅速增温至37 ℃~42 ℃并维持,泵注过程中患者取平卧或侧卧位,床头抬高15°,初始输注速度30~50 ml/h,24 h 匀速泵注,第1 天剂量为300~500 ml,第2~7 天逐渐增加至80~100 ml/h,总剂量增加至1500~2000 ml。
1.4 观察指标 比较两组营养疗效、营养指标(ALB、PA、Hb)、生活质量(SF-36)评分、不同时间段(第3、7 天)肠内营养暂停次数、APACHE-Ⅱ评分以及并发症(食物反流、上消化道出血、腹泻、胃潴留)发生率。营养疗效[6]:①显效:完全耐受肠内营养支持治疗,无不适症状,短期即可达到目标喂养量;②有效:部分耐受肠内营养支持治疗,存在一定胃肠道不适症状;③无效:者完全不耐受肠内营养治疗,存在明显胃肠道不适症状,无法继续肠内营养治疗。总有效率=(显效+有效)/总例数×100%;SF-36 评分[7,8]:包括心理健康、社会功能、活力、躯体功能4 个维度,分值均为0~100 分,评分越高生活质量越好;APACHE-Ⅱ评分[9]:参照急性生理学和慢性健康状况(APACHEⅡ)评分标准,总分为51 分,评分越高,说明病情越严重。
1.5 统计学方法 采用统计软件包SPSS 21.0 版本对本研究的数据进行统计学处理,采用()表示符合正态分布的计量资料,组间两两比较分析采用t检验;计数资料使用[n(%)]表示,组间比较采用χ2检验;P<0.05 说明差异有统计学意义。
2 结果
2.1 两组肠内营养支持效果比较 观察组肠内营养支持总有效率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组肠内营养支持效果比较[n(%)]
2.2 两组患者营养指标比较 治疗后观察组血清ALB、PA、Hb 水平均高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者营养指标比较()
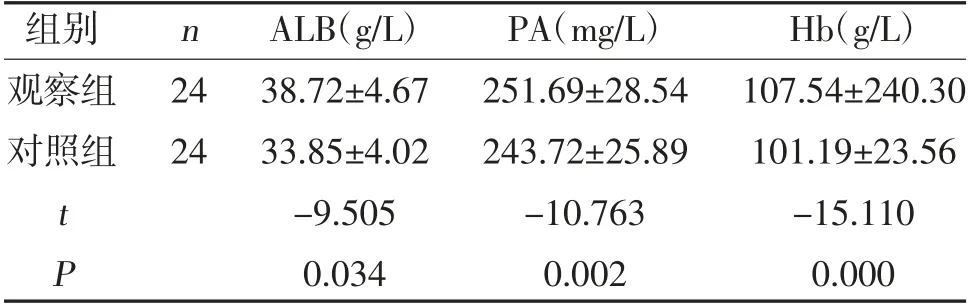
表2 两组患者营养指标比较()
2.3 两组生活质量评分比较 治疗后观察组SF-36生活质量各维度评分均高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组生活质量评分比较(,分)
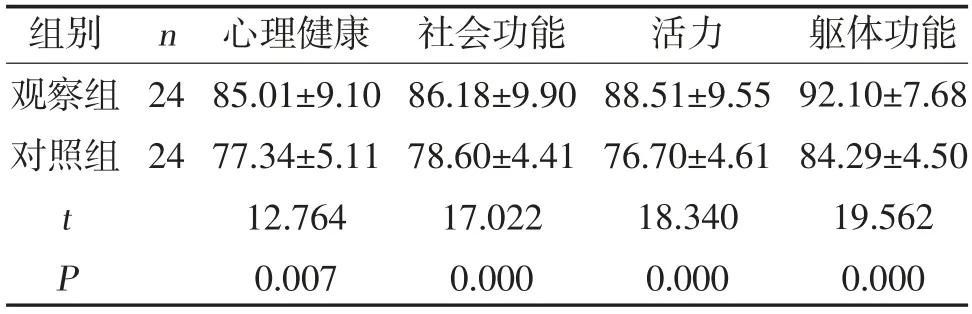
表3 两组生活质量评分比较(,分)
2.4 两组肠内营养暂停次数比较 观察组3 天、7 天肠内营养暂停次数均低于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组肠内营养暂停次数比较(,次)

表4 两组肠内营养暂停次数比较(,次)
2.5 两组APACHE-Ⅱ评分比较 治疗后,两组APACHE-Ⅱ评分均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组APACHE-Ⅱ评分比较(,分)

表5 两组APACHE-Ⅱ评分比较(,分)
注:与喂养前比较*P<0.05
2.6 两组并发症发生情况比较 观察组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表6。

表6 两组并发症发生情况比较[n(%)]
3 讨论
脑出血的发生使机体处于高代谢状态,蛋白快速分解,低蛋白血症会造成胃黏膜脱落,黏膜更新缓慢,造成消化道出血[10]。及时有效的肠内营养支持可有效减小高能消耗,进一步改善营养状态,提高机体免疫力,减少和预防并发症,促进神经功能恢复,进一步促进患者的康复进程。研究显示[11],传统肠内营养喂养容易发生反流、误吸现象,且由于神经损伤,术后胃肠功能较弱,容易发生胃潴留,难以有效和安全的实施。因此,正确掌握营养液输入速度及输入量是减少肠内营养并发症、提高耐受量的关键。输液泵可控制滴注速度,实现匀速输注肠内营养液,且可控制营养液温度,有效减轻胃肠道刺激,促进营养吸收[12]。目前,输液泵对脑出血患者肠内营养液喂养营养状况、并发症等的影响尚未完全明确,有待临床进一步研究证实[13]。
本研究结果显示,观察组肠内营养支持总有效率为95.83%,高于对照组的83.33%(P<0.05),提示输液泵对脑出血患者肠内营养液喂养效果确切,总营养支持有效率高。该结论与何书萍等[14]研究结果基本一致。同时治疗后观察组血清ALB、PA、Hb 水平均高于对照组(P<0.05),提示输液泵进行肠内营养液喂养可促进营养吸收,显著改善脑出血患者营养状况,纠正代谢平衡。治疗后观察组SF-36 生活质量各维度评分均高于对照组(P<0.05),表明输液泵的营养可改善患者生活质量,减轻患者痛苦,这一结果与韩萍等[15]报道相一致。同时观察组第3、7 天肠内营养暂停次数均低于对照组(P<0.05),提示输液泵治疗可保障肠内营养治疗进程顺利,减少营养不耐受情况,具有肠内营养支持治疗的良好安全性。治疗后,两组APACHE-Ⅱ评分均低于治疗前,且观察组低于对照组(P<0.05),表明进行输液泵肠内营养液喂养可降低患者APACHE-Ⅱ评分,改善患者病情,促进患者康复,为良好预后奠定基础。此外,观察组并发症发生率为8.33%,低于对照组的16.68%(P<0.05),说明输液泵治疗并发症少,应用安全可靠,促进患者康复进程。
综上所述,输液泵在脑出血患者肠内营养液喂养中的应用效果理想,可提高营养支持总有效率,促进营养吸收,显著改善予患者营养状况,提高患者生活质量水平,降低APACHE-Ⅱ评分,促进患者病情好转。同时可减少肠内营养暂停次数,降低并发症发生率,促进肠内营养治疗顺利进行,进一步提示营养输液泵具有显著的有效性和可行性。

