直肠癌患者放射治疗前后IL-17和IL-23的表达及意义
菅金波 刘 鹏 张鲁燕 倪 娜 王晓乐 宁方玲
1 滨州医学院附属医院肿瘤科 山东 滨州 256603;2 阳信县中医医院内一科 山东 滨州 251800;3 滨州市人民医院肿瘤三科 山东 滨州 256610;4 滨州医学院附属医院临床医学实验室 山东 滨州 256603
结直肠癌(colorectal cancer, CRC)是世界上第三大最常见的癌症类型,也是癌症死亡的主要原因[1],其发生和发展是一个多步骤的过程,不同CD4+T淋巴细胞亚群和细胞因子调控失衡是关键因素[2],血清中细胞因子的变化可能是结直肠癌变的早期事件。
IL-17作为Th17细胞的特征性分泌因子,可通过抑制肿瘤细胞凋亡和抗肿瘤反应及促进肿瘤血管形成发挥调控肿瘤的作用[3]。IL-23同样是Th17细胞分泌的重要炎性因子,是维持Th17细胞表型所必须的[4]。研究表明,IL-17/IL-23轴在多种肿瘤的发生发展中发挥了作用[5],在结直肠癌中,IL-23和IL-17的表达升高与预后差和快速转移进展有关[6]。临床工作中,放射治疗是直肠癌常用的治疗方法,为探讨IL-17/IL-23轴在直肠癌放射治疗中的作用,本研究通过ELISA法检测放射治疗前后直肠癌患者外周血清IL-17和IL-23水平变化,分析其与临床病理特征及预后的关系,进而对放射治疗在直肠癌免疫病理中的作用有进一步的了解。
1 资料与方法
1.1 一般资料 选取2017年06月至2017年12月在滨州医学院附属医院行根治性手术切除的直肠癌患者,共24例,男性18例,女性6例,年龄35~72岁,平均(56.6±10.6)岁。所有患者均有完整的资料且经病理确诊,采用UICC/AJCC TNM分期系统(第8版)进行分期,所有入组患者均接受IMRT调强放射治疗。所有患者均签署了知情同意书,研究获得滨州医学院附属医院伦理委员会批准。
1.2 标本收集 所有患者在放射治疗前1周和放射治疗后1周清晨空腹采集静脉血4~5 mL,EDTA抗凝4℃3 000 r/min离心10 min,分离血清后存放于-80℃低温冰箱保存,检测时室温下融化并在2 h内测定IL-17和IL-23的含量,避免反复冻融。
1.3 放射治疗策略 放射治疗计划由两位经验丰富的具有副高以上职称的放射治疗科医师设计,采用调强放射治疗技术(intensity modulated radiation therapy, IMRT),热塑膜固定体位,强化CT模拟扫描,扫描层间距5 mm,在Varian Eclipse DX计划系统勾画靶区,照射机器采用VARIAN直线加速器(型号:TYRLOGY),放射治疗处方剂量:2.0 Gy/f,5 f/1 w,总剂量DT:50 Gy/25 f/5 w,确保所有患者摆位误差在本单位可控范围内。
1.4 IL-17和IL-23的检测 人IL-17A ELISA试剂盒(Cat,# m1027425-C)购自上海酶联生物科技有限公司;人IL-23 ELISA试剂盒(CK-E10357)购自上海语纯生物科技有限公司。本研究采用双抗体夹心酶联免疫吸附试验(ELISA法)检测IL-17和IL-23的含量。用酶标仪在450 nm波长下测定吸光度(OD)值,以标准品浓度做横坐标,OD值作纵坐标,绘制出标准线性回归曲线,按照曲线方程计算各样本浓度值。具体操作过程:①包被缓冲液(0.05 M,pH9.5,碳酸盐缓冲液)按1∶100 稀释包被抗体,每孔100 μL至96孔板,封板膜封板,4℃冰箱过夜;②倾弃包被液,洗涤液洗板3次,每次≥300 μL,最后用吸水纸去除孔内剩余液体;③加封闭液(1%FBS)≥200 μL/孔,封膜室温孵育1小时;④洗涤液洗板同②,洗涤5次;⑤按照说明制备标准品和样品;⑥加入标准品及样品每孔100 μL,封膜室温孵育2小时;⑦洗涤液洗板同②,洗涤5次;⑧1∶400 稀释第二抗体,每孔加100 μL,封膜后室温孵育1 小时;⑨洗涤液洗板同(2),洗涤5次;⑩每孔加入1∶2 000 稀释辣根过氧化物酶(HRP)100 μL,封膜后室温孵育半小时;洗涤液洗板同(2),洗涤5次;每孔加100 μL显色剂(TMB),室温后避光孵育30 分钟;每孔加50 μL 终止液(4NH2SO4),30 分钟内置酶标仪读取数据(450 nm)。根据标准曲线计算细胞因子浓度,所有数据均为双复孔所得结果的平均值。
1.5 随访 采用电话和门诊结合的随访方式。从2017年06月随访至2020年06月,中位随访时间为21个月(6~36个月),无失访病例,随访期内死亡17例。
2 结果
2.1 直肠癌患者外周血清IL-17和IL-23水平与临床病理特征的关系 直肠癌患者放射治疗前血清中IL-17水平与患者的年龄、性别、脉管癌栓、神经受侵、T分期无关(P>0.05),与淋巴结转移和分化程度相关(P<0.05);直肠癌患者放射治疗前血清IL-23水平与患者的年龄、性别、脉管癌栓、神经受侵、T分期、分化程度无关(P>0.05),与淋巴结转移相关(P<0.05),见表1。
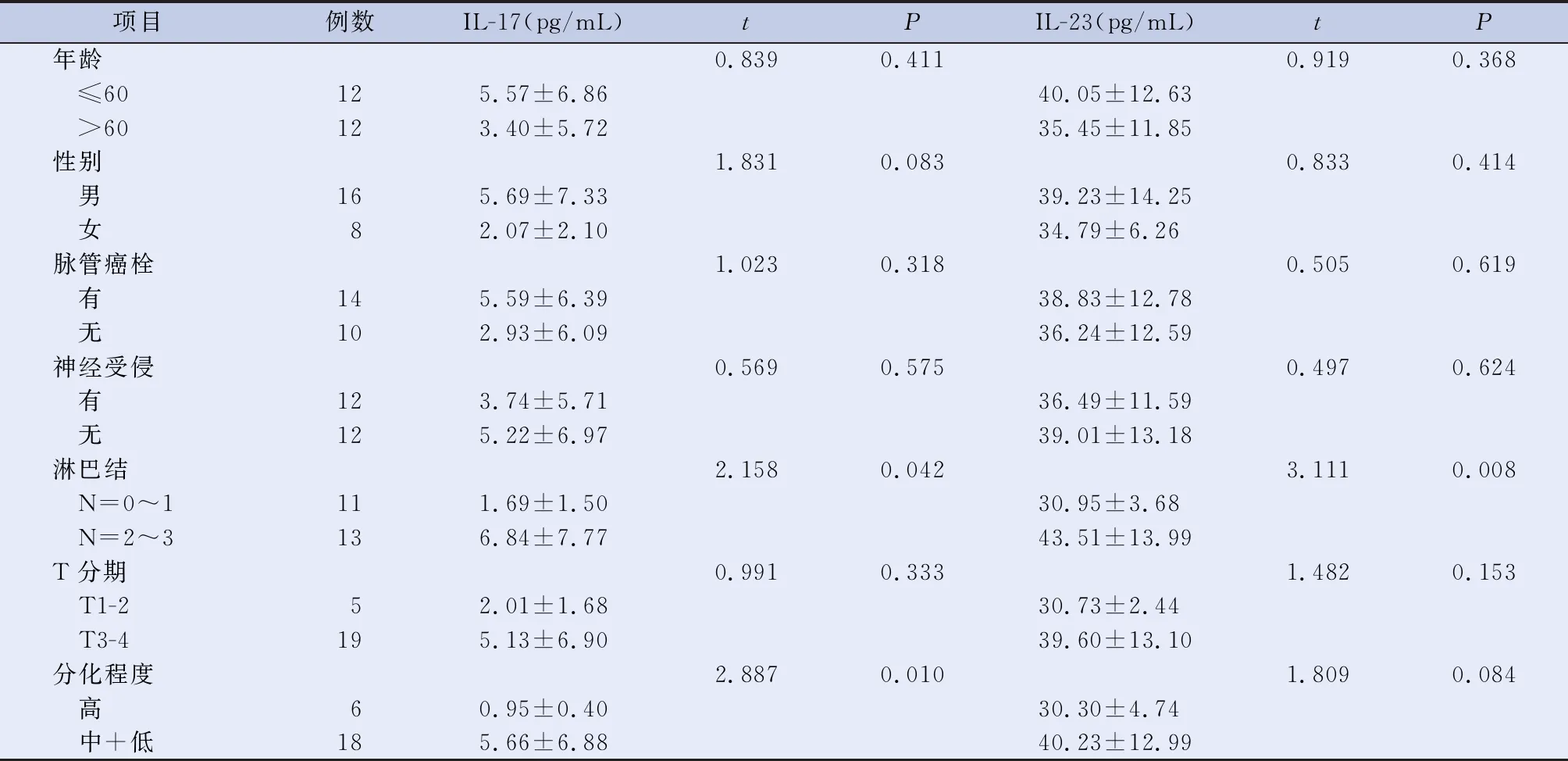
表1 直肠癌患者外周血IL-17和IL-23水平与临床病理特征的关系
2.2 直肠癌患者放射治疗前后血清IL-17和IL-23水平及肿瘤标记物的变化 经放射治疗后,直肠癌患者血清IL-17、IL-23水平均较放射治疗前降低,差异均有统计学意义(P<0.05);血清中肿瘤标记物CEA和CA199放射治疗后均较放射治疗前下降,差异有统计学意义(P<0.05),见表2。

表2 直肠癌患者血清IL-17和IL-23水平及肿瘤标记物放射治疗前后比较
2.3 直肠癌患者放射治疗前后血清IL-17和IL-23相关性分析 应用Spearman法分析直肠癌患者放射治疗前外周血清IL-17和IL-23含量存在相关性(r=0.493,P<0.05),放射治疗后外周血清IL-17和IL-23含量同样存在相关性(r=0.482,P<0.05)。
2.4 ROC曲线分析IL-17和IL-23对直肠癌的诊断价值 依据ROC曲线分析,血清IL-17和IL-23水平可以准确有效的诊断直肠癌,血清中IL-23和IL-17水平可用于判断直肠癌的分化程度及淋巴结转移(P<0.05)。在淋巴结转移中,血清IL-23水平的ROC曲线下面积大于血清IL-17水平,在预测直肠癌淋巴结转移中血清IL-23更有意义;但是在分化程度中,血清IL-17水平的ROC曲线下面积大于血清IL-23水平,因此IL-17在直肠癌分化程度预测中更有意义,见表3。

表3 IL-17和IL-23对直肠癌患者分化及程度及淋巴结转移预测参数的影响
2.5 生存分析 采用Kaplan-Meier生存曲线、Log-Rank时序检验对可能影响直肠癌预后的因素进行单因素分析,结果显示淋巴结转移、神经受侵、IL-23水平、IL-17水平与患者预后相关,将有显著影响的4项因素纳入Cox回归模型多因素分析,结果显示神经受侵和IL-23水平是直肠癌无进展生存的独立预后因素,见表4、图1、图2。
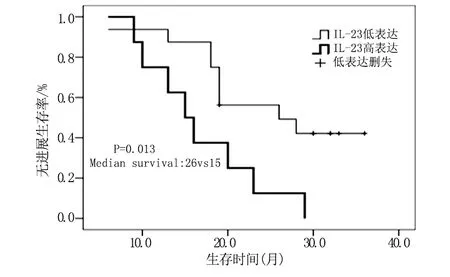
图1 直肠癌患者IL-23低表达组和高表达组生存曲线

图2 直肠癌患者无神经受侵组和有神经受侵组生存曲线

表4 无进展生存影响多因素的Cox回归模型分析
3 讨论
炎症被认为是肿瘤发生进展的一个重要因素,IL-17和IL-23作为一类促炎症细胞因子,既可促进肿瘤细胞的增殖和生长[7],也可抑制肿瘤细胞的再生[8]。其中,IL-17主要由活化的CD4+T细胞和CD8+T细胞分泌产生。研究表明,IL-17可以通过自分泌或旁分泌的方式激活肠上皮和内皮细胞,产生VEGF促进血管生成,进而增强细胞的侵袭和迁移力[9],也可通过增强NK细胞和CTL细胞或通过促进CD4+T和CD8+T细胞浸润至肿瘤组织发挥抗肿瘤效应[3]。与正常肠组织相比,IL-17在人的结直肠癌组织中的表达增加,可通过增加上皮细胞的存活表现出促肿瘤作用,往往提示这部分患者预后不良[10]。研究还发现,IL-17在宫颈癌[11]、肺癌[12]、皮肤癌[13]等多种肿瘤组织中均表现出促进肿瘤再生、增强肿瘤侵袭能力的作用。与IL-17相似,IL-23被认为在多种免疫炎症性疾病和恶性肿瘤的发展中起重要作用,其功能主要由IL-23R实现[14]。有学者认为,IL-23主要通过表达IL-23R的髓系细胞在结直肠炎相关的结直肠癌中发生重要的作用[15]。Cocco C等[16]报道,过表达IL-23可抑制肿瘤细胞增殖、诱导细胞凋亡,而在瘤微环境中,IL-23的水平则是增高的[17],往往提示预后差。研究表明,IL-23可以诱导IL-17和基质金属蛋白酶的表达,随着肿瘤的进展,Th17细胞数量逐渐增多,IL-23及其复合物水平也逐渐升高[18]。
慢性炎症在恶性肿瘤的发展中扮演着重要的角色,IL-17/IL-23轴在炎性肠癌的发展中的作用已被证实。研究显示,结直肠癌患者预后差可能与IL-17/IL-23轴的高表达有关[19],而随着化学疗法、放射治疗等治疗模式的广泛开展,一些研究已经发现IL-17/IL-23轴参与了肿瘤治疗中耐药机制的发生过程[20]。例如,IL-17通过抑制促凋亡信号的表达促进乳腺癌和结肠癌化学疗法耐药性的发展[21]。资料表明,结直肠癌患者外周血中IL-17水平与肿瘤的进展和肿瘤负荷的增加呈正相关[22]。而关于IL-17/IL-23轴在血清中的表达及36其与放射治疗关系研究报道较少,我们采用ELISA法检测直肠癌患者血清的IL-17和IL-23表达,并分别检测两者在放射治疗前后的水平。结果显示,外周血清IL-17水平与直肠癌的淋巴结转移和分化程度相关,IL-23水平只与直肠癌的淋巴结转移相关,而与其他病理指标无关,而随着淋巴结转移数目和分化程度的增加,IL-17和IL-23在外周血清中的表达水平也增高,可以认为IL-17/IL-23轴不仅与直肠癌的发展有关,也参与了直肠癌的侵袭和转移过程。经过放射治疗后,血清IL-17和IL-23水平均较放射治疗前下降,这与Zhong W J等[23]报道的放射治疗促进IL-17分泌是不同的,可能与我们此项研究选择病例数较少有关。通过相关性分析显示,放射治疗前和放射治疗后血清IL-17和IL-23均具有正相关性,但是相关性不高,提示IL-17/IL-23轴可能参与了直肠癌进展的病理免疫过程。通过ROC曲线分析显示,血清IL-17和IL-23水平可以有效的预测直肠癌的淋巴结转移和分化程度,可以将其作为直肠癌诊断的指标。经过Cox风险模型分析显示IL-23水平和神经受侵可能是直肠癌独立的预后因素。
总之,检测IL-17和IL-23水平对直肠癌的诊断和预后具有一定的临床意义。当然,本研究存在纳入病例数较少,没有同时检测组织学中相关指标的变化趋势等不足,但是随着更深入的研究,IL-17/IL-23轴也许可能成为治疗直肠癌的新靶点。

