腰椎椎间融合术后笼架后移危险因素分析
王 丹,蔡贤华*,徐 峰,蒋欣浩,黄 威,袁 彪
(1.湖北中医药大学,湖北武汉430065;2.荆门市第二人民医院脊柱外科,湖北荆门448000;3.解放军中部战区总医院骨科,湖北武汉430070)
腰椎融合术是治疗腰椎退行性疾病的常规手术,在临床上得到广泛开展[1,2]。但在应用过程中,仍有不少并发症,例如硬脊膜破裂、神经根损伤、笼架下沉或脱出、融合失败等[3,4]。多中心大宗病例研究显示,术后笼架移位的发生率为1.9%~6.4%,多数需要手术干预[5,6]。虽然发生率不高,但一旦出现向后移位,可能导致神经及马尾受压、融合失败等严重并发症,因此受到国内外学者广泛关注。本文回顾性分析了692例患者,其中23例发生笼架后移,本研究探讨笼架向后移位的危险因素及预防措施。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)入院诊断为腰椎间盘突出症,腰椎管狭窄症,腰椎滑脱,退变性腰椎侧弯并在本院行腰椎后路椎间融合手术患者(采用TLIF或PLIF术式);(2)随访时间≥12个月。
排除标准:(1)外院首次椎间融合术后转本院再次翻修者;(2)椎间融合未使用笼架;(3)腰椎肿瘤、结核及感染患者;(4)采用非后路椎间融合术者;随访时间<12个月。
1.2 一般资料
回顾性分析2012年1月—2018年10月荆门市第二人民医院收治的腰椎后路椎间融合患者的临床资料,其中692例符合上述标准,纳入本研究。男372例,女 320例;年龄 21~87岁,平均(57.51±11.08)岁;腰椎间盘突出症472例;腰椎管狭窄130例;腰椎滑脱81例,退变性腰椎侧弯9例。共融合932个间隙,每个间隙使用单枚PEEK材质笼架,为山东威高或北京理贝尔公司生产。本研究获医院伦理委员会批准,所有患者均知情同意。
1.3 手术方法
患者全麻后取俯卧位,后中线入路,显露责任节段椎板、小关节至横突根部。采用“人”字嵴法定位椎弓根进针点,置入椎弓根钉。依据患者病情,按照PLIF或TLIF标准术式,切除手术节段部分或全部椎板及韧带进行减压,彻底切除退变突出的椎间盘组织,松解神经根,充分刮除椎间隙上下终板。试模确认合适型号椎间笼架后,置入自体碎骨粒于椎间隙,然后置入1枚填满自身碎骨粒的椎间笼架。取合适弧度的连接棒与椎弓根螺钉连接固定,所有患者均采用双侧椎弓根螺钉固定,均先加压减压侧,再加压对侧。
1.4 评价指标
记录患者术前资料,包括主要诊断、合并症和BMI,BMI 18.5~23.9 kg/m2为正常,≥24 kg/m2为超重。围手术期资料,包括住院天数、佩戴支具时间等。
行影像检查,包括腰椎正侧位X线片,部分病例复查CT。在腰椎侧位X线片或CT矢状位切面上将笼架较初始位置向后移动≥2 mm者定义为笼架后移[7];记录首次证实笼架后移的时间。测量椎间隙高度恢复情况,术后椎间隙高度大于或等于术前者为良好,小于术前者为不良;测量椎间隙前凸角度恢复情况,术后椎间隙前凸角度大于或等于术前者为良好,小于术前者为不良;测量笼架置入深度,笼架后缘距离椎体后缘≥3 mm为置入深度良好,<3 mm为置入深度不良[8];检查椎弓根钉棒系统稳定性:术后及随访若发现椎弓根螺钉置入位置不良、松动、移位以及螺母松动、脱落或断钉、断棒者为稳定性不良,无此类情况者为稳定性良好[9]。
1.5 统计学方法
数据采用SPSS 26.0软件进行统计分析。按笼架是否后移将患者分为两组。计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验;资料呈非正态分布时或等级资料采用Mann-whitney U检验。计数资料采用x2检验或Fisher精确检验。以笼架是否后移的二分变量为因变量,其他因素为自变量,行二元多因素逻辑回归。P<0.05为差异有统计学意义。
2 结 果
2.1 笼架后移情况的描述性分析
患者术后随访12~75个月,平均(21.31±3.92)个月。629例患者中,发生笼架移位的有23例,占3.32%。其中发生在L3/4间隙3例,L4/5间隙13例,L5S1间隙6例,L3/4+L4/5间隙1例。典型病例影像见图1。
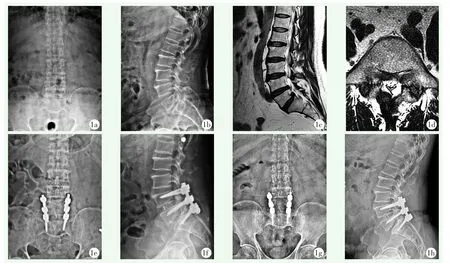
图1 患者,男性,57岁,L4/5、L5S1椎间盘突出症,行L4/5、L5S1髓核摘除+PLIF术 1a~1d:术前影像显示L4/5、L5S1椎间盘突出 1e,1f:术后影像显示笼架置入过浅,L4/5、L5S1间隙上位终板损伤 1g,1h:术后2年影像显示L4/5笼架明显后移
2.2 是否发生笼架后移的单项因素分析
以是否发生笼架后移分为两组,两组的各单项指标比较见表1,后移组年龄显著大于未后移组(P<0.05),后移组术后佩戴支具时间显著短于未后移组(P<0.05),后移组椎间盘突出症比率显著低于未后移组(P<0.05),后移组骨质疏松比率显著高于未后移组(P<0.05),后移组激素使用比率显著高于未后移组(P<0.05),后移组超重比率显著高于未后移组(P<0.05),后移组双节段融合比率显著高于未后移组(P<0.05),后移组术后椎间隙高度恢复不良比率显著高于未后移组(P<0.05),后移组术后前凸角恢复不良比率显著高于未后移组(P<0.05),后移组术后笼架置入深度不良比率显著高于未后移组(P<0.05),后移组术后椎弓根钉棒系统稳定不良比率显著高于未后移组(P<0.05)。两组在住院时间、性别构成、糖尿病发病比率、帕金森病发病比率的差异无统计学意义(P>0.05)。
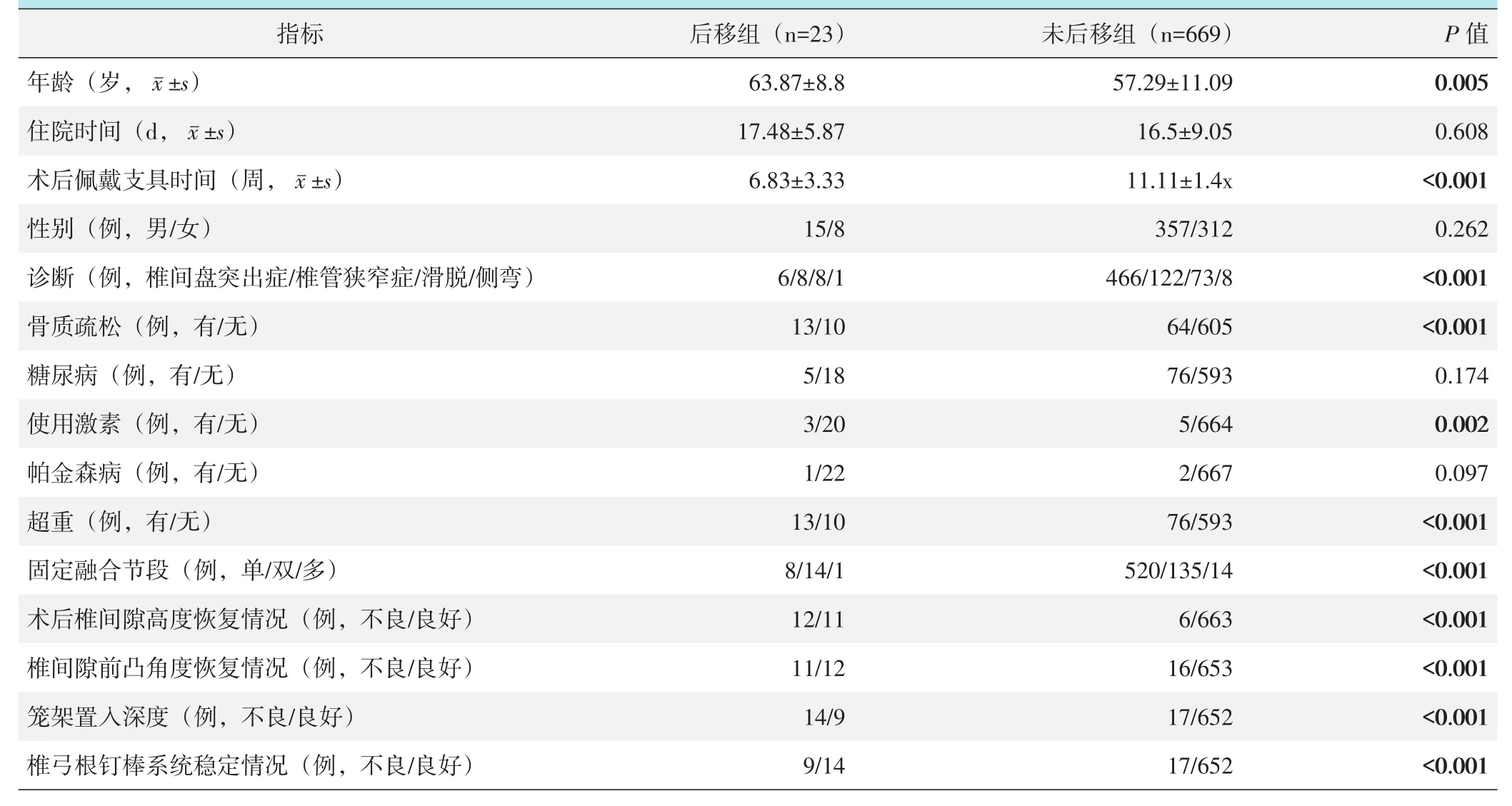
表1 笼架是否位移两组的单因素比较
2.3 是否笼架后移的逻辑回归分析
以笼架是否后移为因变量,其他因素为自变量,采用向前逐步二元多因素逻辑回归,模型分类能力为99.70%,经卡方检验模型有效(x2=159.93,P<0.001)。结果表明,术后佩戴支具时间是笼架后移的保护因素(OR=0.374,P<0.001)。按OR值大小,笼架后移的危险因素由大到小依次为术后椎间隙高度恢复情况不良(OR=263.109,P<0.001),笼架置入深度不良(OR=27.931,P<0.001),骨质疏松症(OR=13.609,P=0.007)和超重(OR=8.133,P=0.038)。
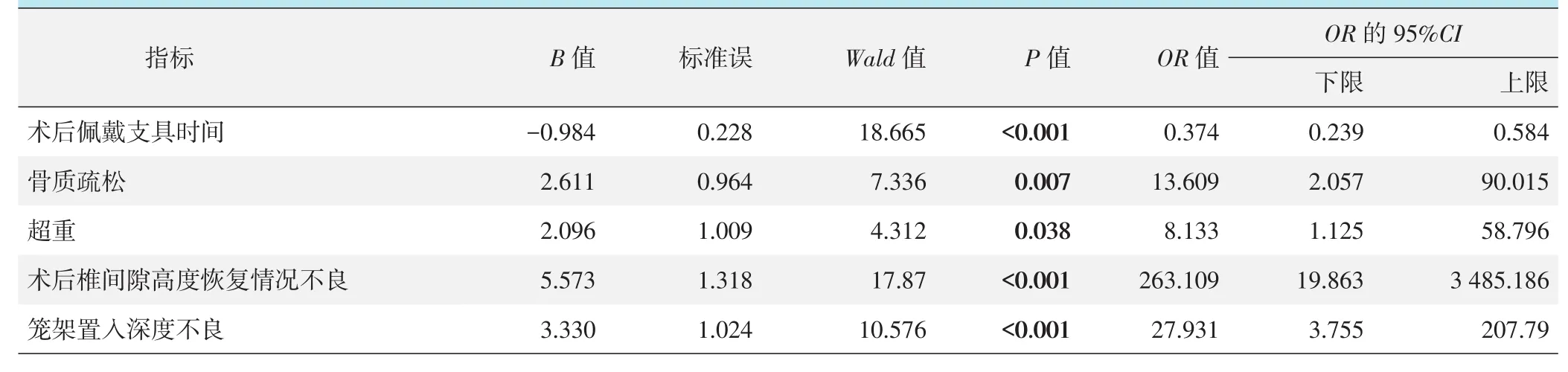
表2 笼架是否后移的二元多因素逻辑回归分析结果
3 讨论
腰椎后路融合技术目前虽技术日臻完善,但笼架后移仍未得到解决。本组笼架后移的发生率为3.32%。后移的笼架可向椎管内突出,可压迫硬膜囊及神经根,甚至出现马尾神经综合征,严重者需行翻修手术[10]。本组病例最终有12例行翻修手术,后移翻修发生率为1.73%,临床上仍需重视。引起笼架后移的因素较多,归纳起来主要有以下几个方面:
骨质疏松及超重为笼架后移的独立影响因素。可能的原因是骨质疏松可影响椎弓根螺钉的把持力,降低后路内固定稳定性,而超重增加了腰椎及内固定负担,同样影响其稳定性,进而影响椎间植骨融合的时间和质量,因此被认为是腰椎椎间融合术后笼架后移的高危因素[11,12]。
笼架型号大小对术后稳定性有很大影响[13,14]。本组病例笼架后移共23例,其中椎间隙高度恢复不良12例,占52.17%,回顾分析也显示椎间隙高度恢复情况是笼架后移的独立影响因素。其主要影响机制为笼架的设计是基于“撑开-压缩”原理使其稳定于椎间隙内。笼架置入的理想状态是恢复椎间隙的生理高度及曲度。笼架型号选择过小,终板对笼架难以产生有效压缩,从而易发生术后笼架后移。Zhao等[14]报道小号笼架的后移率比大号的高。
笼架置入深度不够是笼架后移的另外一个重要影响因素。通常认为笼架置入深度为超过椎体后缘至少3 mm。椎间隙中间高度大于前后缘高度的解剖特点提示:若笼架置入深度不够,一方面会造成笼架与终板接触面积变小,影响融合;另一方面会造成椎间隙内跷跷板现象,影响初始稳定。有研究认为合适的笼架深度可较好恢复腰椎前凸角度,通过椎弓根螺钉加压卡紧,使椎间隙后缘高度小于笼架后缘高度,形成“关门”效应,有效阻止笼架后移脱出,椎间隙前凸角度恢复情况被认为是笼架后移的高危因素[15]。但作者认为椎间隙前凸角度恢复是由椎间隙高度恢复情况及笼架置入深度决定的,不能作为一个独立影响因素存在。本研究将椎间隙高度恢复情况、椎间隙前凸恢复情况、笼架置入深度及椎弓根钉棒稳定情况作为术中影响因素进行统计分析,结果也显示笼架置入深度和椎间隙高度恢复情况为笼架后移的独立影响因素,不支持椎间隙前凸角度恢复作为笼架后移的独立影响因素。
术后佩戴支具时间为笼架后移的独立影响因素。本研究中,发现笼架后移患者支具佩戴时间明显较正常组短。统计分析也显示术后佩戴支具时间越长,笼架后移概率越小。术后佩戴支具时间每提升1,后移的概率随之降低0.626倍。支具可一定程度增加腰椎术后稳定性,椎间融合的关键时间为术后2~3个月,早期给予腰部支具保护、避免过早的恢复工作、降低早期劳动强度,对减少笼架后移的发生有帮助。
多个研究认为椎间隙髓核残留过多,软骨终板处理不彻底,椎间隙上终板后部损伤等可作为重要原因影响笼架后移[13,16,17],虽然本组 23 例笼架后移患者,12例进行了翻修,也有病例在翻修中发现不同程度存在椎间隙处理不彻底,椎间隙终板损伤情况,但样本量较小,其能否作为笼架后移的独立影响因素仍需进一步证实。笼架后移虽发生率不高,但后果较为严重,多数需行进一步翻修[5,6]。合理的规划及操作可明显降低笼架后移发生率。术前准确观察测量椎间隙形态及大小,术中多次试模以达到笼架与椎间隙的匹配;行减压操作过程中椎间撑开器逐级撑开,清理干净髓核及终板软骨,注意保护间隙上下终板的后部骨性终板;笼架置入深度足够;笼架置入完毕钉棒系统进行适当加压,恢复腰椎前凸;术后注意佩戴腰部支具时间足够;注意随访复查,及时发现,对于位置轻度改变而无继发症状者可保守治疗,腰部制动直到椎间隙达到骨性融合稳定状态。通过术中及术后操作优化,可显著预防笼架后移。
笼架后移是多因素导致,本研究将患者术前、术中、术后共12个可能影响因素纳入分析,筛选出5个独立影响因素,分别是:骨质疏松、超重、椎间隙高度恢复情况、笼架置入深度和术后佩戴支具时间。仍有较多其他因素未纳入分析。同时由于本研究是回顾性研究,对手术适应证、手术相关操作、术后康复指导无法标准化、同时笼架后移的样本量较小,存在相应不足。

