Volkmann结节骨折两种透视定位置钉比较
杨思宇 ,郑益钒 ,汪国栋 ,刘曦明 *
(1.中国人民解放军中部战区总医院骨科,湖北武汉430070;2.南方医科大学第一临床学院,广东广州510515)
踝关节骨折较为常见,据报道,累计后踝的三踝骨折对踝关节功能的影响远大于内、外踝的双踝骨折[1,2]。虽然后踝骨折内固定的适应证目前存在争议[3],但不论其骨折块大小与否,都将引起相应并发症[4~6],所以手术治疗仍然为首选[7]。由于解剖因素,术者无法完全直视后踝解剖结构,术中常需要反复C形臂X线机透视,以确保螺钉未进入后下胫腓关节。往往术中得到的透视影像也无法明确螺钉是否误入关节,需凭术者经验进行判断。
本研究设计在Volkmann结节骨折块置入导针及螺钉后,应用C形臂X线机行螺钉轴位透视,可将螺钉透视成为一个圆点,了解螺钉与后下胫腓关节的位置关系,减少螺钉误入后下胫腓关节的风险。
1 临床资料
1.1 一般资料
本研究共纳入55例患者,男26例,女29例,年龄17~77岁,平均(45.15±16.50)岁。根据术中透视方法不同分为2组:21例患者常规切开复位内固定后采用后踝螺钉轴位透视法检验后踝螺钉是否进入后下胫腓关节(轴位组)。受伤部位:左侧10例,右侧11例。受伤机制:运动伤3例,高处坠落伤2例,车祸伤1例,摔伤13例,重物砸伤2例。根据Lauge-Hansen分型:旋后外旋型Ⅳ度10例,旋后外旋型Ⅲ度3例,旋前外旋型Ⅳ度6例,旋前外旋型Ⅲ度1例,旋前外展型Ⅲ度1例。34例患者常规切开复位内固定后采用传统经验透视验证后踝螺钉是否进入后下胫腓关节(传统组)。受伤部位:左侧15例,右侧19例。受伤机制:运动伤1例,高处坠落伤2例,车祸伤8例,摔伤22例,重物砸伤1例。根据Lauge-Hansen分型:旋后外旋型Ⅳ度16例,旋后外旋型Ⅲ度2例,旋前外旋型Ⅳ度8例,旋前外旋型Ⅲ度2例,旋前外展型Ⅲ度6例。两组患者年龄、受伤部位、受伤机制、骨折分型等术前一般资料比较差异均无统计学意义(P>0.05)。本研究经医院伦理委员会审批,所有患者均知情同意。
1.2 手术方法
采用腓骨后外侧切口,沿腓骨后缘切开皮肤、皮下组织及深筋膜,剥离骨折断端周围骨膜,直视骨折断端。清理骨折断端的血肿,获得腓骨远端或者外踝的复位后使用钢板或者其他方式对其进行固定,透视调整内固定满意后再对后踝进行处理。于腓骨远端后缘切开筋膜,保护腓侧肌腱腱鞘,向足背侧牵拉腓骨长肌肌腱,显露Volkmann骨块并复位。经后方置入空心钉导针,透视满意后置入后踝空心螺钉,空心钉改锥不予取下,以确定螺钉方向,C形臂X线机调整垂直于改锥及空心钉方向,取出改锥后进行透视,获得空心螺钉轴位影像。观察轴位影像,确认螺钉与胫骨后缘切迹的位置关系,若发现螺钉位于胫骨后缘切迹外侧,则向内侧平移置入导针及空心螺钉再次透视验证。最后对内踝进行切开复位内固定,透视满意结束手术。传统组在验证后踝螺钉时采用传统经验,行一般正侧位、踝穴位及其他调整后位置的透视;腓骨及内踝透视操作与轴位组相同。术后所有患者行踝关节CT三维重建复查,验证置钉准确率。
1.3 评价指标
记录患者手术时间、术中透视次数、术中出血量;术后CT复查验证螺钉是否进入后下胫腓关节。
1.4 统计学方法
应用SPSS 20.0统计软件进行数据分析。计量资料用Shapiro-Wilk法检验数据是否呈正态分布,其中年龄、透视次数、术中出血量、手术时间均为正态分布,且方差齐性,以±s表示。计量资料比较采用两独立样本t检验。计数资料采用x2检验,在T<5的情况下采用Fisher确切概率检验,P<0.05差异有统计学意义。
2 结果
2.1 临床结果
所有患者均顺利完成手术。两组患者围手术期资料见表1,两组手术时间、术中出血量、术中透视次数的差异无统计学意义(P>0.05),所有患者手术切口均一期愈合,未见深部感染;所有患者术后均行抗凝治疗35 d,未见下肢深静脉血栓及心脑血管事件等并发症;所有患者术后均采取相同康复锻炼方法,严格控制下地负重时间,未见内固定失败等并发症。传统组中1例患者下地负重后出现足踝后外侧疼痛,复查发现后踝螺钉误入后下胫腓关节,遂于术后5个月时提前取出,取出后患者疼痛症状消失。
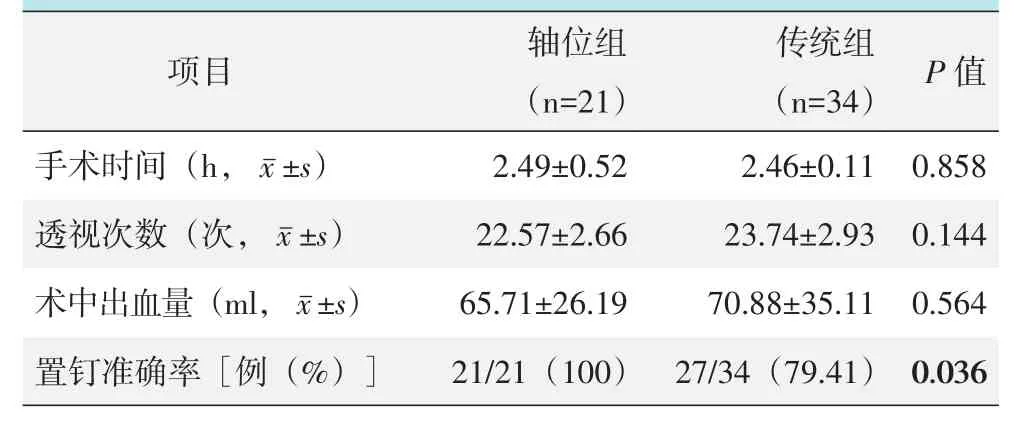
表1 两组围手术期情况与比较
2.2 影像评估
术后经踝关节CT三维检查验证,传统经验组有7例患者螺钉误入后下胫腓关节,置钉准确率79.41%,轴位组中无螺钉误入后下胫腓关节者,置钉准确率100%,两组差异具有统计学意义(P<0.05)。典型病例见图1。
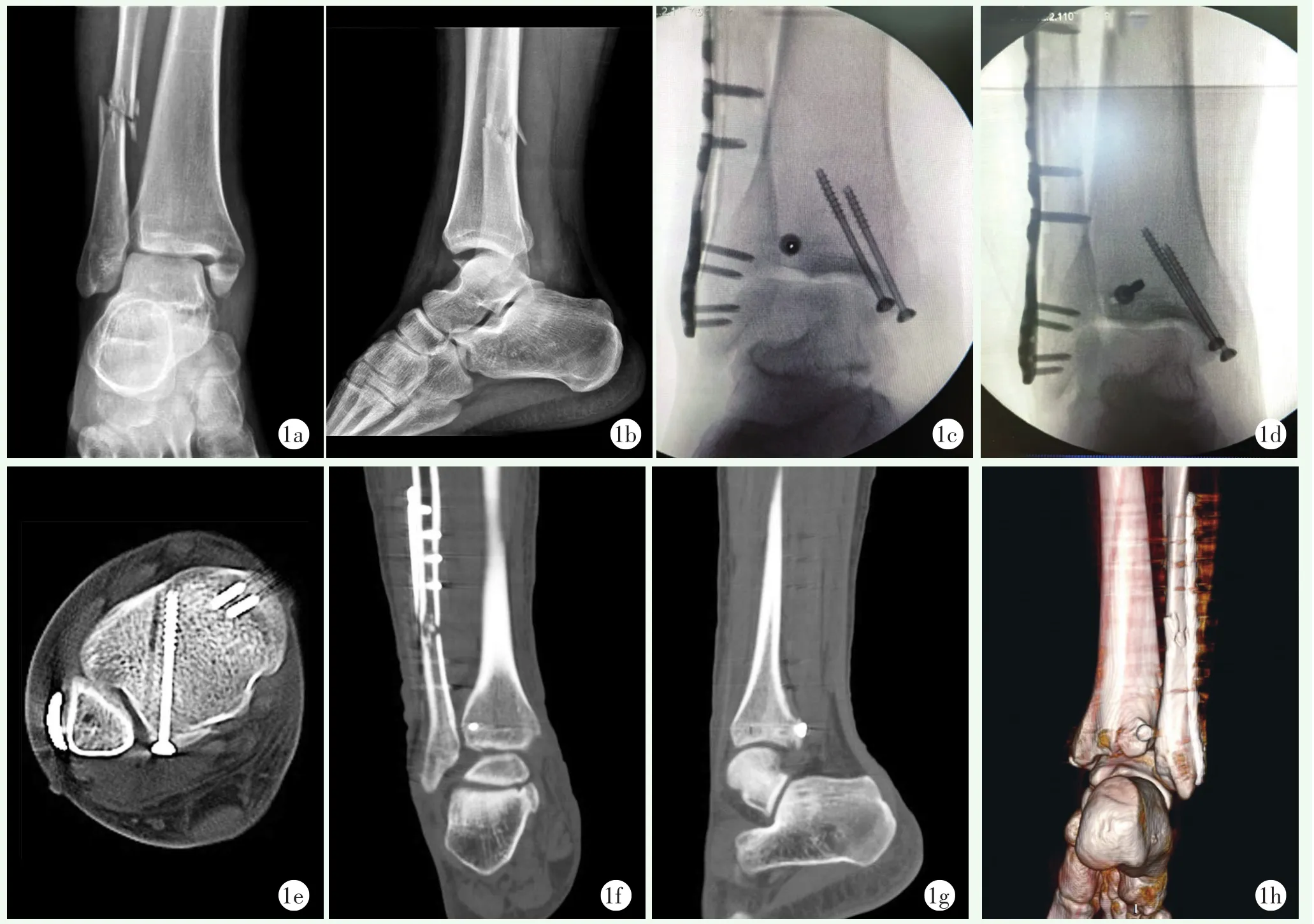
图1 患者,男,24岁,因“重物撞伤致右踝关节肿痛4 h”入院 1a,1b:术前踝关节正侧位X线片示右腓骨下段骨折、内踝骨折、后踝骨折 1c:初次置钉后踝螺钉轴位影像示螺钉位于胫骨后缘切迹外侧,表明螺钉误入后下胫腓关节 1d:重新置钉后,螺钉位于胫骨后缘切迹内侧,无需重新置钉 1e~1g:术后第2 d复查CT,水平面、冠状面、矢状面断层中螺钉均未进入关节 1h:术后第2 d CT三维重建显示螺钉未进入关节
3 讨论
后踝骨折约占踝关节骨折的7%~44%[8,9],目前对后踝骨折的治疗存在争议。有学者认为当后踝骨折累及关节超过25%时应采用后踝内固定[10,11],而最近一项研究表明,当后踝骨折累及关节不超过25%时也可积极行手术内固定处理,内固定能增强下胫腓稳定性,增加早期踝关节活动范围,从而获得较好的短期功能效果[12]。尽管目前对后踝骨折固定与否,其适应证存在不同看法,但切开复位内固定仍是治疗的首选[7]。
随着微创理念更加深入人心,医师对后踝深部肌腱、筋膜以及腓肠神经的保护意识增加,术中对Volkmann骨块只进行有限显露,未能直视后下胫腓关节。置入螺钉时需兼顾骨折块复位、有效固定以及确保螺钉未进入后下胫腓关节。传统的术中透视需要进行踝关节正侧位、踝穴位以及在两者基础上进行微调位置的透视。倘若透视影像显示螺钉与后下胫腓关节位置关系处于模棱两可之间,会给术中判断带来困扰;若不进行重置则有螺钉进入后下胫腓关节的风险,若进行重置则又给患者带来骨质的二次破坏。
轴位透视法可直接将后踝螺钉透视成为一个圆点,清晰显示螺钉与胫骨后缘切迹的关系。有学者对尸体进行解剖研究时也强调后踝螺钉需保持在胫骨后切迹的内侧,不过该研究出发点在于对后踝重要解剖结构,如腓肠神经的保护[13]。本研究旨在确定螺钉与后下胫腓关节的关系,使术者能清楚了解后踝螺钉是否进入后下胫腓关节,减少后踝螺钉误入后下胫腓关节的风险,对于减轻术后踝关节疼痛有一定意义。在操作熟练后有望减少术中透视次数,减轻手术室人员接受的放射剂量,缩短无效手术时间,从而进一步减少出血量及切口感染概率。
综上所述,螺钉轴位透视法在Volkmann结节骨折螺钉内固定手术中有一定优势,是一种值得推荐的方法。但该方法只适用于基层医院,对于有术中导航条件的医院用处不大,应用范围不广,且使用寿命不长。此外,本研究属于回顾性研究,病例数较少,后续还需加大样本量进行深入探讨。

