125I放射性粒子植入联合微波消融治疗胸壁巨大转移瘤
冯 潇,杨海涛,王振元
(辽宁省人民医院 中国医科大学人民医院胸外科,辽宁 沈阳 110016)
转移性胸壁肿瘤可破坏胸壁而引起疼痛,影响生活质量甚至威胁生命;尤其是胸壁巨大转移瘤(最大径>6.5 cm),手术常无法完整切除,治疗的首要目的在于减轻肿瘤负荷、缓解疼痛和提升患者生活质量[1-5]。近年来,CT引导下125I放射性粒子植入治疗胸壁巨大转移瘤逐渐成熟,与消融技术联合应用可减少植入粒子数量,减轻并发症。本研究观察125I放射性粒子植入联合微波消融治疗胸壁巨大转移瘤的效果。
1 资料与方法
1.1 一般资料 选取2016年3月—2020年6月18例胸壁巨大转移瘤患者,均于辽宁省人民医院接受125I放射性粒子植入联合微波消融治疗,16例癌痛明显,9例伴胸腔积液,均无皮肤损伤;其中男11例、女7例,年龄42~76岁,平均(58.1±6.3)岁;原发肿瘤包括肺鳞癌3例,肺腺癌3例,乳腺癌3例,恶性黑色素瘤3例,胸腺癌2例,胸膜间皮瘤2例,恶性纤维组织细胞瘤及软骨肉瘤各1例;肿瘤直径7.2~15.6 cm,平均(11.2±3.5)cm;10例术前未接受其他治疗,8例经放射治疗、化学治疗及免疫治疗等,但效果不明显。
1.2 仪器与方法 采用Siemens Sensation 64排螺旋CT机。125I放射性粒子:能量27.4~35.5 keV,半衰期60天,单个放射性活度0.8 mCi,穿透组织距离1.7 cm。ECO-100A1微波治疗仪:频率2 450 MHz,输出功率0~100 W。ECO 18G微波消融针。18G放射性粒子植入针及植入枪,
具体治疗方法参照文献[6-7]:根据预设穿刺路径确定患者体位;首先以1%利多卡因局部麻醉穿刺部位,而后在CT引导下将微波消融针刺入病灶内,调整消融功率40~60 W,总消融时间4~5 min;拔出微波消融针,于CT引导下将粒子植入针刺入病灶内,并将125I粒子均匀植入靶区,一次植入不超过120颗。术后不给予其他抗肿瘤治疗。
1.3 疗效及并发症评估 术后第1、3、6个月复查胸部CT,以评估疗效。疗效评价标准参照文献[6-7]。计算总有效率和局部控制率。参照2010年肿瘤消融国际工作组标准[8]评估并发症。随访至术后12个月。
2 结果
术后6个月,18例肿瘤体积均缩小,2例完全缓解、12例部分缓解(图1)、1例稳定、3例进展,总有效率77.78%(14/18);未见粒子迁移至其他组织或器官。
16例术前癌痛明显患者中,15例术后癌痛明显缓解,缓解率93.75%(15/16),平均于术后2天开始缓解;9例合并胸腔积液患者中,术后7例症状明显缓解,缓解率77.78%(7/9),平均于术后3天开始缓解。
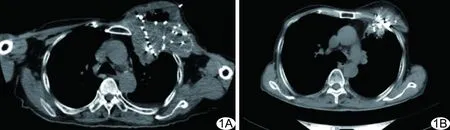
图1 患者男,82岁,肺鳞癌转移至胸壁,胸壁转移瘤最大径14.8 cm,接受125I粒子植入联合微波消融 A.于CT引导下微波消融后均匀植入125I粒子; B.术后3个月复查CT示粒子辐辏、浓聚,胸壁转移瘤显著缩小
术后4例出现放射性皮肤损伤。1级放射性皮肤损伤2例,原发肿瘤分别为乳腺髓样癌及肺鳞癌,分别于康复新液外敷1周、2周后痊愈。2级放射性皮肤损伤2例,其中1例原发肿瘤为恶性黑色素瘤,予康复新液外敷2周后治愈;另1例原发肿瘤为肺鳞癌,外敷康复新液2周后未见缓解,改用重组人表皮生长因子外涂2周后进展为4级放射性皮肤损伤(破溃合并感染),改用中药制剂外敷破溃处并每日创面换药,后予抗生素治疗后得到有效控制。无其他并发症发生。
随访期间2例患者分别于术后8、11个月因多脏器衰竭死亡;无粒子植入相关死亡病例。
3 讨论
胸壁巨大转移瘤手术常无法完整切除,单纯应用125I放射性粒子植入治疗需植入较多粒子,辐射剂量较大,并发症较多[1]。微波消融是起源于热疗的微创治疗方法,可使肿瘤组织凝固性坏死,但对于形态不规则、体积巨大的肿瘤,单独应用微波消融治疗可能存在病灶边缘残留[9]。联合应用上述2种技术,将粒子植入病灶边缘持续放射治疗,可弥补微波消融的不足,达到协同增效的治疗目的。
本组以125I放射性粒子植入联合微波消融治疗18例胸壁巨大转移瘤,术后6个月总有效率为77.78%,未见粒子迁移至其他组织或器官,仅4例出现放射性皮肤损伤,且3例经对症治疗后于1个月内愈合,仅1例进展为皮肤破溃、长期渗出无法愈合,后经抗生素治疗痊愈,放射性皮肤损伤发生率相比单纯植入125I放射性粒子显著降低[10]。本组术前癌痛患者平均于术后2天疼痛开始缓解,缓解率为93.75%,胸腔积液平均于术后3天开始缓解,缓解率为77.78%,生活质量均得到显著改善。
综上,125I放射性粒子植入联合微波消融治疗胸壁巨大转移瘤效果较好,且不良反应少。本研究样本量小,且不能排除原发肿瘤病理分型对结果的影响,有待进一步观察。