X线与CT诊断股骨颈骨折的应用效果对比
骆玉辉,张远鸿,冯均良,冯兆章
(鹤山市人民医院影像中心 广东 江门 529700)
在临床各类型骨折中股骨颈骨折是较为常见的一类,老年人为该类型骨折的高发群体。股骨颈骨折后会严重影响股骨头供血,股骨头有可能因此会出现缺血性坏死,严重危害患者身体健康[1]。因股骨颈结构重叠且骨折位置特殊,特别是老年合并骨质疏松症状的患者,通过X线片难以将细微损伤及具体的骨折位置显示出来,进而无法准确分型[2]。MSCT三维图像目前已被广泛用于诊断各种类型骨折,可将骨折结构清晰显示出来,做到术前准确分型,这对于顺利实施手术并改善患者预后具有重要的指导意义[3]。本研究选取102例股骨颈骨折患者,探讨MSCT评估诊断其不同分型的准确性和应用价值,报道如下。
1 资料与方法
1.1 一般资料
选取2019年10月—2020年11月本院收治的102例股骨颈骨折患者为研究对象。患者男女比例为61/41;年龄介于53~87岁之间,平均年龄为(68.23±10.17)岁;体质量指数(BMI)介于(17.72±25.47)kg/m2,平均BMI为(23.51±1.76)kg/m2;致伤原因:55例摔伤,31例坠落伤,16例交通伤;就诊时间介于1~7 h之间,平均(3.71±1.25)h;左侧骨折70例,右侧骨折32例。纳入标准:新鲜骨折;有明确创伤史;经手术治疗确诊;可同时接受X线及MSCT检查。排除标准:合并其他部位骨折;合并严重血管损伤;伴严重神经功能障碍及凝血功能障碍;合并骨结核、骨肿瘤等陈旧性、病理性骨折。
1.2 方法
1.2.1 X线检查 患者保持仰卧位,应用岛津数字X射线系统进行摄片,通过锐柯激光打印机进行胶片打印,靶片距设为110 cm。结合患者实际体厚设置曝光条件,常规摄取患者髋关节处正位照片,在条件允许时可继续摄取其侧位照片。
1.2.2 MSCT检查 患者保持仰卧位,使用联影64排128层螺旋CT机进行扫描,扫描范围稍大于骨折区域2 cm左右,管电流、管电压、层厚等扫描参数分别设置为50 mA、130 kV、0.68 mm。由髂骨上缘扫描到耻骨联合下,将扫描数据传输至工作站,并实施薄层重建、多平面重建(MPR)、容积再现(VR)等图像后处理,将无关的软组织等结构去除,参考临床要求对角度进行适时调整,将最佳的图像效果显示出来,最终获取股骨头、颈和髋关节三维结构图像。
1.3 观察指标
由两位高年资医师独立开展阅片工作,如有意见不一致的情况通过互相讨论统一意见,比较两种检查方式鉴别诊断股骨颈骨折Garden分型、解剖部位分型的符合率。其中Garden分型包括单纯不完全骨折(Ⅰ型)、无移位的完全骨折(Ⅱ型)、伴部分移位的完全骨折(Ⅲ型)、移位及完全骨折(Ⅳ型)四类;解剖分型包括头颈、头下、基底三类。
1.4 统计学分析
以手术治疗结果为金标准,分析X线及MSCT检查诊断各类型股骨颈骨折符合率,数据信息通过SPSS 21.0软件进行统计,与正态分布相符的变量采用(±s)描述,组间比较行t检验;与正态分布不符的变量以中位数描述,比较采用秩和检验。分类变量通过百分比和例数描述,组间比较行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 比较X线与MSCT诊断骨折Garden分型
手术治疗结果显示,Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型股骨颈骨折分别占比10.78%(11/102)、22.55%(23/102)、45.10%(46/102)、21.57%(22/102)。以手术结果为参照,MSCT诊断Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型等类型股骨颈骨折的总符合率均高于X线(P<0.05)。见表1。
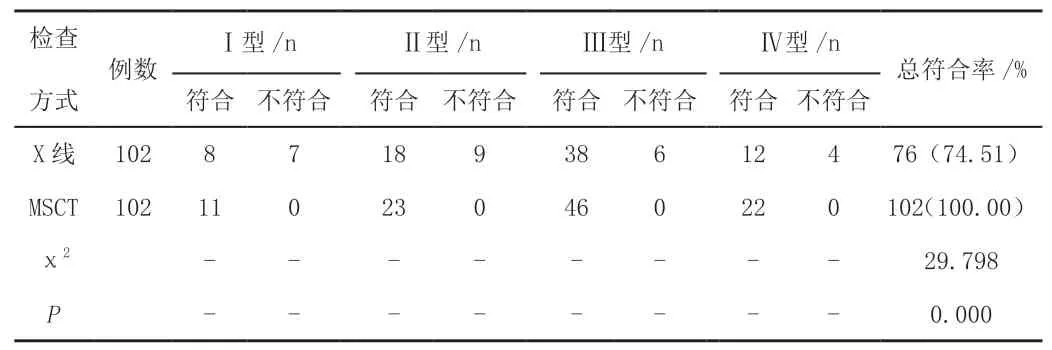
表1 X线与MSCT诊断骨折Garden分型对比
2.2 比较X线与MSCT诊断骨折解剖部位分型
手术治疗结果显示,头颈、头下、基底股骨颈骨折分别占比54.9%(56/102)、20.59%(21/102)、24.51%(25/102)。以手术结果为参照,MSCT诊断头颈、头下、基底等类型股骨颈骨折的总符合率均高于X线(P<0.05)。见表2。
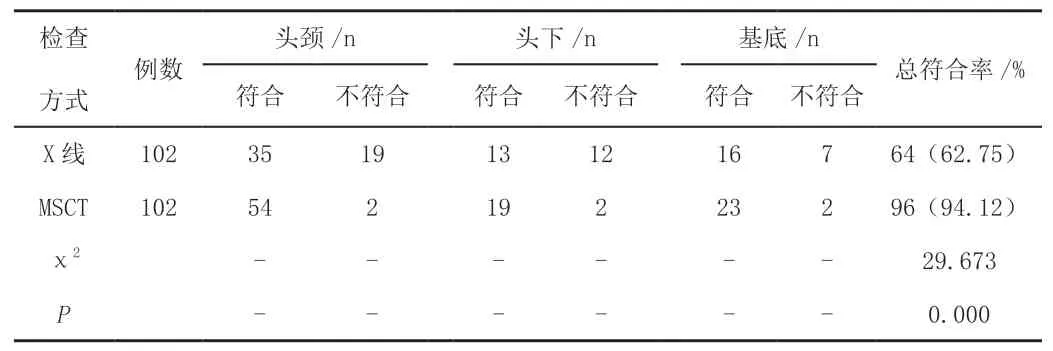
表2 X线与MSCT诊断骨折解剖部位分型对比
3 讨论
股骨颈骨折由于研究侧重点及角度的差异衍生出了多种分型方法,最多见的是以骨折位移程度进行分型(即Garden分型)及骨折解剖部位分型[4]。其中Garden分型包括Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型,骨折分型的递增表示患者骨折严重程度也随之增加,并且股骨头坏死风险及骨不愈合风险也同步增加;骨折解剖部位分型一般分为头颈、头下、基底,前两种分型为关节囊内骨折,而基底型则为关节囊外骨折。临床治疗股骨颈骨折的过程中,需结合骨折不同分型采取针对性的治疗方案,才能最大程度上优化治疗效果,因此,术前进行精准的分型诊断非常重要。
X线是诊断股骨颈骨折的常用方法,具有操作方便、价值实惠等优点,但常规X线图像很难清晰显示全部骨折区域,对医师的科学诊断会产生一定影响。另外,X线摄影技术的应用客观上存在一定不稳定性,也会影响分型的可靠性,甚至因此出现漏诊情况。而MSCT作为新型影像学技术,其三维图像可将受检部位真实情况多角度、多方位地客观显示出来,并且具有显像清晰、可重复性好等优势,因此,在各类骨科疾病诊断中都有所应用[5]。本次研究结果显示,在Garden分型诊断上,MSCT诊断Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型股骨颈骨折的符合率均高于X线(P<0.05);在解剖部位分型诊断上,MSCT诊断头颈、头下、基底等股骨颈骨折的符合率均高于X线(P<0.05)。提示MSCT诊断各类型股骨颈骨折的诊断效能优于X线。分析原因可能是X线检查受患者体位角度及自身结构重叠等因素的影响,致使其未能全面将股骨颈骨折真实情况显示出来而致误诊。而MSCT检查对患者体位角度无任何要求,在无需更换体位的情况下即可完成检查,并配合MPR、VR等三维重建技术进行股骨颈三维图像重建,因此能够将骨折区域情况更加全面地还原出来,同时多角度的将骨折结构、范围及损伤状况呈现出来,有助于医师客观评估患者伤情[6]。此外,MSCT检查还能够准确呈现出骨折部位旋转、嵌插、重叠等伤情的成角问题,有助于医师立体直观、清晰地发现内部骨折状况,故MSCT诊断符合率较X线明显提升[7]。MSCT三维重建技术可模拟骨折移位情况,能够为制定科学的手术方案提供可靠的参考,进而确定恰当的手术显露范围及手术入路,保证手术的科学性和安全性。
综上所述,MSCT诊断可充分显示股骨颈骨折具体位置及形态,还可直观地观察股骨头、颈及髋关节结构,对各种类型股骨颈骨折的诊断准确性更高,具有推广价值。

