3 种不同子宫切除术式的临床效果分析
李 辉,马娟文
(兰州市妇幼保健院,甘肃 兰州 730030)
子宫切除术是世界范围内最普遍的妇科手术。起初,阴式子宫切除术(TVH)和经腹全子宫切除术(TAH)是最常用的两种子宫切除术[1]。直到1989 年,Reich 等[2]报道了世界上第一例全腹腔镜子宫切除手术。腹腔镜子宫切除术才在全世界范围陆续开展和迅速发展。
临床上最常采用的子宫切除有4 种术式:开腹全子宫切除术、阴式子宫切除术、腹腔镜辅助阴式子宫切除术,腹腔镜全子宫切除术。
合理选择手术方式直接关乎患者术后康复,就显得非常重要。本研究回顾性分析了兰州市妇幼保健院2016 年5 月—2018 年8 月期间行子宫切除术的107 例病例,比较腹腔镜全子宫TLH+腹腔镜辅助阴式子宫切除术(LAVH)、阴式子宫切除术(TVH)、经腹全子宫切除术(TAH)的手术效果及优缺点。
1 资料与方法
1.1 一般资料
收集2016 年5 月—2018 年8 月兰州市妇幼保健院妇科行TLH+LAVH、TVH、TAH 手术病例107例,均无生育要求,所有患者全子宫切除手术指征明确,无禁忌证。术前行常规体格检查,行宫颈细胞学、诊断性刮宫等检查,排除妇科恶性肿瘤。年龄36~79 岁,平均48 岁。其中单纯子宫肌瘤34 例,子宫肌瘤合并盆腔粘连9 例,子宫肌瘤合并阴道前后壁脱垂8 例,子宫肌瘤合并会阴3°裂2 例,单纯子宫腺肌病12 例,子宫腺肌病合并盆腔粘连11 例,子宫肌瘤合并子宫腺肌病9 例,子宫肌瘤、腺肌病合并卵巢囊肿10 例,异常子宫出血5 例,宫颈上皮内瘤样病7 例。TLH+LAVH 组36 例,TVH 组34 例,TAH组37 例,三组患者的一般资料比较均无统计学意义(P>0.05)。
1.2 手术方法
TLH+LAVH 采用全身麻醉,取截石位,在脐孔下缘切开穿刺注入CO2至压力15 mmHg(2.0 kPa),换Trocar 置入腹腔镜,左下腹及麦氏点共3 个5 mm Trocar,置器械,置举宫杯。探查盆腹腔,分离粘连,处理附件囊肿或输卵管,或较大的子宫浆膜下肌瘤,凝切双侧圆韧带、卵巢固有韧带及输卵管系膜(切除输卵管)。超刀打开子宫膀胱反折腹膜、打开骶韧带上方子宫后壁浆膜及两侧子宫阔韧带后叶,下推膀胱,处理两侧子宫动静脉及主韧带,上推举宫杯,单极自杯上缘切开阴道壁,切除子宫,1-0 肠线缝合阴道壁。腹腔镜辅助阴式子宫切除(LAVH):腹腔镜下处理附件及圆韧带后转入阴式,切开阴道前后穹窿,上推膀胱直肠,处理子宫主骶韧带,打开子宫膀胱反折腹膜,处理子宫动静脉,取下子宫,缝合阴道前后壁及前后腹膜残端。盆腔内再次充气,观察阴道残端及手术创面,冲洗并止血[3]。阴式子宫切除术(TVH)取截石位,按照常规阴式子宫全切术,打开阴道前后穹窿,上推膀胱及直肠[4],处理双侧主骶韧带、打开子宫膀胱返折腹膜及子宫直肠返折腹膜,依次处理子宫动静脉,以钩形固有韧带钳下勾一侧输卵管、卵巢固有韧带及子宫圆韧带,钳夹切断缝扎,下拉此侧宫体,钳夹切断对侧输卵管、卵巢固有韧带及子宫圆韧带,取出子宫,探查附件,必要时切除双侧输卵管,关闭阴道前后腹膜及阴道前后壁。经腹全子宫切除术(TAH)患者取平卧位,手术过程参照传统腹式子宫全切术方法进行。
1.3 观察指标
观察三组患者手术时间、出血量、下地时间、肛门恢复排气时间、排便时间、住院时间。
1.4 统计学处理
所有数据采用SPSS 16 软件包进行分析,资料分析方法为单因素方差分析,采用t 检验或方差分析。以P<0.05 为差异具有统计学意义。
2 结果
3 种方法子宫切除术比较见表1。TVH 组患者的手术时间明显比LAVH 和TAH 组患者的短(P<0.05);TAH 组的患者出血量明显多于LAVH+TLH 和TVH组患者(P<0.05);TVH 组下地时间明显早于TAH 组患者。研究结果发现,3 种子宫切除术在术后排气时间、术后排便时间和术后住院时间方面无差异。3 组患者均未发生并发症。
表1 LAVH+TLH 组、TVH 组与TAH 组患者的参数和手术结果对比()
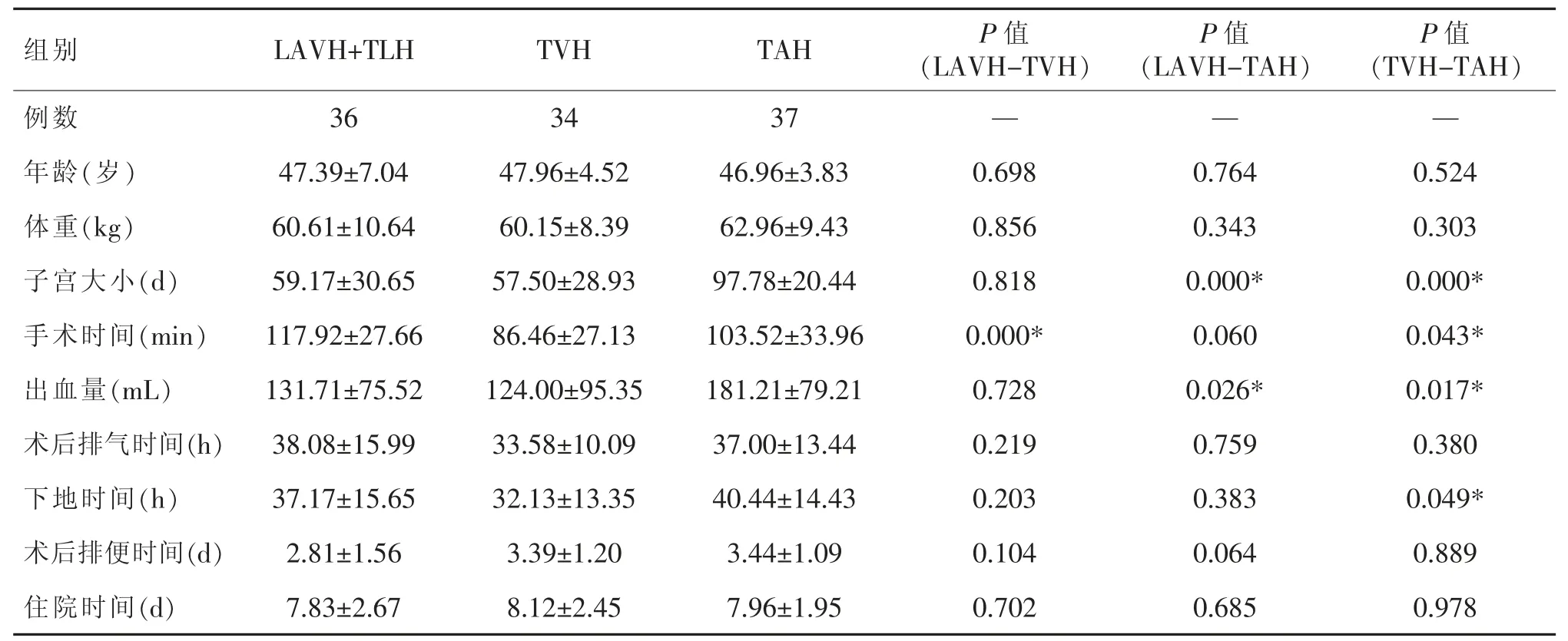
表1 LAVH+TLH 组、TVH 组与TAH 组患者的参数和手术结果对比()
注:* 表示具有显著性差异。
3 讨论
研究表明,我国子宫切除术在妇科手术中名列前茅。在美国,子宫切除术仅次于剖腹产分娩手术。因此,子宫切除术是妇科最常见的基本手术之一。现代妇科临床实践中,手术方式的选择越来越趋于人性化、个体化,那么在安全的前提下如何优化选择手术方式尤为重要。
本研究中LAVH+TLH、TVH 和TAH 组患者在术中年龄、体重、住院时间等方面差异无统计学意义(P>0.05),3 组患者无差异,说明分析中所用患者资料无统计学差异,由于入选患者手术方式的选择是以病情为决定因素,而年龄为参考因素,从年龄的统计分析结果来看,本组资料的比较有合理性。体重也是重要因素之一,一般情况下肥胖患者腹部脂肪厚,阴道空间小,为了微创和美观,选择术式以腹腔镜辅助阴式子宫切除术为主,以防术后腹部切口愈合不良,而单纯行阴式则因阴道空间小而使手术难度增加。随着手术水平提高,对此类患者我们选择腹腔镜辅助阴式子宫切除术。通过对比发现:TAH 组的患者出血量明显多于LAVH+TLH 和TVH组患者(P<0.05)。一般情况下,相同大小的子宫行阴式与腹腔镜切除出血量基本相同,且量少,而不选择开腹手术,开腹手术出血量一般情况下较腹腔镜及阴式略多。住院时间无差异,资料中显示部分住院时间长是因为外地患者,避免长时间坐车旅途颠簸劳累而延长住院时间,而并非有异常情况而延长手术时间。
TAH 是既往应用最广泛的子宫切除术式,也是妇科最基本的切除子宫术式,具有以下优点:手术视野清晰宽阔,暴露充分,切口可延长,术中不易误伤周围组织器官,止血迅速准确,盆腹腔脏器可广泛探查等,适用于所有子宫切除者,此术式技术难度相对较低操作易掌握,是初学子宫切除者必须掌握的术式。尤其适于盆腹腔粘连严重、肌瘤位置异常(较大的阔韧带肌瘤及宫颈肌瘤)、肌瘤较大(如12 cm 以上)、阴道狭窄、恶性肿瘤及诊断不明者[5]。但TAH 缺点:腹壁切口、切口疤痕、术中盆腔暴露、体液丢失、肠道干扰多、手术时间长、出血较多、创面多,术后疼痛明显、盆腔粘连、腹部切口脂肪液化[6]恢复慢[7]。若子宫如孕4 月以上,选择开腹,手术时间短、出血少,病人术后恢复相对较快,因此开腹手术也不能完全被其他手术方式所替代。
TVH 手术过程中一般选择硬膜外麻醉或腰麻(蛛网膜下腔麻醉),利用自然腔道手术,无特殊手术器械要求,患者全身反应较轻,手术时盆腹腔干扰少、术后切口无疼痛、并发症发生率低、术后恢复快[8],住院费用低,可一并处理阴道壁脱垂、子宫脱垂[9-10]。TVH 手术既是肥胖、糖尿病、高血压等不能耐受开腹手术患者的理想选择,也是宫颈上皮内瘤变患者不保留子宫的理想选择,该手术方式患者易于接受,是一种较好的全子宫切除方式[11]。在本组资料中,阴式组的手术时间、下地时间均优于其他两组(P<0.05);说明阴式子宫切除术创伤轻,疼痛轻,患者恢复更快。
阴式子宫切除术术式缺点:手术视野暴露有限、探查腹腔困难、术中邻近脏器易损伤、对于附件有包块、有前次手术史、盆腔粘连、子宫活动受限、子宫过大[12],子宫内膜异位症、子宫多发浆膜下肌瘤、较大壁间外突肌瘤、阴道狭窄等异常情况时,手术难度较大且为手术禁忌症。所以,阴式手术对操作医生的技术要求非常高,只有开腹技术熟练才能胜任此术式。并且术前一定要认真评估病情,才能最大程度显现出阴式手术的优越性。在本组资料中,凡合并有以上合并症的患者均未采用本种术式。
LAVH、TLH 在腹腔镜下处理盆腔粘连、附件包块、子宫浆膜下肌瘤等,术毕可再次通过腹腔镜检查盆腔有无出血及脏器损伤,视野清晰,另外对肥胖患者避免开腹而选择腹腔镜或腹腔镜辅助阴式子宫切除,有效地降低了手术难度,增加了安全性,扩大了阴式子宫切除术的适应证[13]。所以,对于附件有包块、有前次手术史、盆腔粘连、子宫内膜异位症、子宫多发较大浆膜下肌瘤、较大壁间外突肌瘤患者可选用腹腔镜全子宫或腹腔镜辅助下阴式切除子宫。子宫大小TAH 和LAVH+TLH 组(P<0.05),TAH 和TVH 组(P<0.05),说明子宫大小对于手术方式选择非常重要。因为腹腔镜气腹及盆腹腔空间的大小,子宫过大,腹腔镜手术视野受限,手术困难。子宫过大阴式切除受阴道空间的限制,手术难度增加,创伤大,损伤周围脏器可能大。子宫如孕3月大小,可选择腹腔镜辅助阴式子宫切除术,而避免了开腹手术。腹腔镜处理较大子宫浆膜下肌瘤或壁间肌瘤、盆腔粘连分离、依次处理附件、圆韧带、而后转为阴式手术:自阴道打开阴道前后穹隆,上推膀胱,处理主骶韧带及子宫血管,于宫颈内口水平楔形切除宫颈及部分宫体,进一步缩小宫体体积,容易下拉宫体而完全切除子宫。以往按手术方式适应症选择孕3 月大小子宫只能选择开腹手术,而现在选择了腹腔镜辅助阴式切除。减少了手术创伤,加快术后康复。这种腹腔镜辅助是对腹腔镜或阴式手术适应症的扩展[14]。所以,技术水平的提高,使得手术方式的禁忌症可能变成适应症。
LAVH、TLH 作为微创手术由于手术比较精细,对术者技术经验和设备要求较高,麻醉方式需全麻麻醉,所以本组LAVH、TLH 手术时间相对较长、住院费用也高。但随着手术技术的提高,LAVH、TLH 手术的适应症范围会逐渐扩大,手术时间相应缩短,住院费用也会降低。Agarwal 等[15]对29 名接受LAVH的患者和同时期29 名接受TAH 的患者进行了研究,结果也发现LAVH、TLH 需要更长的手术时间,但是接受LAVH、TLH 的患者比接受TAH 的患者住院时间短。Shiota 等[16]对1181 名患者(TAH,n=465;LAVH,n=629;TVH,n=87)进行了研究分析,研究发现LAVH、TLH 也需要更长的手术时间。本研究资料显示腹腔镜手术与开腹手术时间差异无显著性,认为这可能与腹腔镜手术与阴道手术结合后使得手术操作难度增加有关[17]。因此,腹腔镜手术技术需亟待提高,如:腹腔镜器械质量及管理;腹腔镜器械护士进一步培训以更好术中配合;手术医生技术水平不断提高。腹腔镜手术作为新型微创手术,手术损伤较小,同时对肠管等干扰较小,术后患者胃肠功能快速恢复,而手术后患者康复较快,可有效减轻患者经济负担,而小切口亦满足了女性对美观性的要求。同时,对于医生来说这种术式可提高手术技巧,扩大手术范围,为掌握腹腔镜下全子宫切除术式奠定基础。
综上所述:3 种术式各具优势,不能完全互相替代,但微创是妇科领域的方向。LAVH、TVH 较开腹手术具有创伤小、恢复快等优点,且LAVH 扩大了TVH 的适应证,值得在基层医院推广。

