指蹼局部皮瓣在指固有动脉背侧支皮瓣供区修复中的临床疗效
黄 平 李成龙 余晓芳 杜国军 刘 异 尤加锐
(荆门市第二人民医院 整形手外科, 湖北 荆门 448000)
手指远端皮肤软组织缺损是临床上常见的一种外伤,常伴随肌腱、骨外露,需要精细修复。指动脉逆行岛状皮瓣是修复指端缺损的经典手术方法[1-3],但牺牲手指一侧主干血管是其主要缺点。为改进其不足,近年来,指固有动脉背侧支皮瓣逐渐成为修复指端皮肤软组织缺损的主要方式[4-6]。因其手术操作简单,不牺牲指固有动脉,皮瓣质地优良,临床应用越来越广泛,但皮瓣供区往往需植皮或采用掌背动脉皮瓣修复,后期出现瘢痕并凹陷,或遗留掌背部瘢痕,影响外观。自2014年5月~2017年8月,我们对于35例患者指端缺损,以指固有动脉背侧支皮瓣修复,对其中部分患者供区采用指蹼局部皮瓣接力的方法进行修复,取得了良好的效果,现报道如下。
1 资料与方法
1.1 一般资料
本研究共纳入35例35指指端皮肤软组织缺损患者,分为两组,其中观察组20例,对照组15例。所有患者均一期行急诊手术修复。指端创面均以近节指固有动脉背侧支皮瓣修复,对于供区创面,观察组根据缺损大小设计局部旋转皮瓣、VY推进皮瓣或菱形皮瓣,进行转移修复(20例20指);对照组于同侧前臂近端尺侧取全厚皮片移植修复(15例15指)。本研究经我院伦理委员会批准。
1.2 手术方法
所有患者均采用臂丛麻醉,伤侧上肢不驱血,上止血带,对伤指创面彻底清创、止血。
1.2.1 修复指端创面
于伤指近节侧方设计指固有动脉背侧支皮瓣,修复指端创面。根据指端创面缺损的形状及面积,在同指近节指根部桡侧(示指近节的尺侧)常规设计岛状皮瓣。皮瓣旋转点设计于中节指动脉背侧远侧皮支发出点,皮瓣轴心线位于手指侧方,与手指纵轴平行。锯齿状切开皮肤,伸肌腱腱膜浅层锐性分离,于指固有动脉背侧显露背侧皮支及血管链。保护指固有动脉,沿其背侧切取0.8 cm厚筋膜组织,包含指动脉皮支血管链,同时携带一条指神经背侧支,切断备用。将皮瓣旋转180°覆盖指端创面并缝合,同时将皮瓣内指神经背侧支与创面指神经残端吻合。

注:患者,女,42岁,左手机器绞伤,示指末节背侧皮肤、甲床、指骨部分缺损,指端创面急诊以近节尺侧指固有动脉背侧支皮瓣修复,供区以指蹼局部VY推进皮瓣修复。A:左示指末节创面;B~D:指动脉背侧支皮瓣设计、切取、转移;E~G:指蹼处VY推进皮瓣设计、切取、修复供区创面;H、I:术后16个月随访皮瓣外形满意,患指功能外观良好图1 观察组修复手指近节供区创面示意图
1.2.2 修复手指近节供区创面
观察组设计指蹼局部皮瓣,修复手指近节供区创面(见图1)。先逐步缝合蒂部切口及部分供区创面,根据供区遗留创面形状及大小,于近指蹼处设计局部皮瓣。一般位于皮肤较为松弛处,中小面积(宽度为0.5~1 cm)采用VY推进皮瓣、菱形皮瓣,较大面积(宽度1~1.5 cm)采用携带指动脉指蹼穿支的局部旋转皮瓣或VY推进皮瓣修复。按设计线切开后皮瓣转移至近节原供区,指蹼部局部皮瓣供区直接缝合。对照组采用全厚皮片移植修复皮瓣供区。于伤侧前臂近端内侧取合适大小全厚皮片,移植修复皮瓣供区,打包加压包扎。
1.2.3 术后处理
术后密切观察皮瓣颜色、张力、皮温、毛细血管反应7 d,常规给予抗感染、活血、止痛等治疗,术后2周伤口拆线,指导患者进行伤指主动、被动功能锻炼。定期随访,其中返院随访28例,微信随访5例,电话随访2例。所有病例随访6~24个月,平均12个月。
1.3 观察指标与疗效评价
①主要手术指标:皮瓣成活率、切口一期愈合率、并发症发生率。②供受区皮瓣情况:外观及质地(优:皮瓣色泽、皮温正常,弹性适中无萎缩;良:皮瓣色泽稍差、皮温略低,皮瓣轻度萎缩;中:皮瓣色泽较晦暗、皮温较低,皮瓣中度萎缩;差:皮瓣色泽明显晦暗、皮温低,皮瓣明显萎缩),皮瓣及手指感觉(优:皮瓣及手指感觉接近正常,无畏冷,无需特殊保护;良:皮瓣及手指感觉稍差,轻度畏冷;中:皮瓣及手指仅有保护性感觉,畏冷,冬天需保暖;差:皮瓣及手指无保护性感觉,极易烫伤或冻伤)。③患者满意度及手指功能活动情况:患者主观满意度(分为外观及感觉两项,使用数字评分法,0~10分依次递增,10分为最满意)进行评分,手指功能活动按照中华医学会上肢功能评定试用标准[7],以总主动活动度(total active motion,TAM)法对伤指作功能活动评分。
1.4 统计学方法
采用SPSS 23.0软件进行统计学分析。计量资料数据以均数±标准差表示,两组间比较采用t检验。计数资料数据以例数(%)表达,两组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料
观察组20例,男性12例,女性8例,年龄26~54岁;电锯切割伤10例,机械绞扎伤6例,重物压砸4例;损伤示指9例,中指6例,环指4例,小指1例;缺损面积1.54~3.38 cm2。对照组15例,男性10例,女性5例,年龄28~53岁;电锯切割伤8例,机械绞扎伤4例,重物压砸3例;损伤示指7例,中指5例,环指2例,小指1例;缺损面积1.56~3.50 cm2。两组患者年龄、性别、受伤原因、损伤指别、缺损面积等一般资料差异无统计学意义(均P>0.05),具有可比性(见表1)。
表1 两组基线资料对比
2.2 两组患者主要手术指标
两组患者主要手术指标比较见表2。皮瓣成活率、切口一期愈合率、并发症发生率,两组间比较差异均无统计学意义(均P>0.05)。
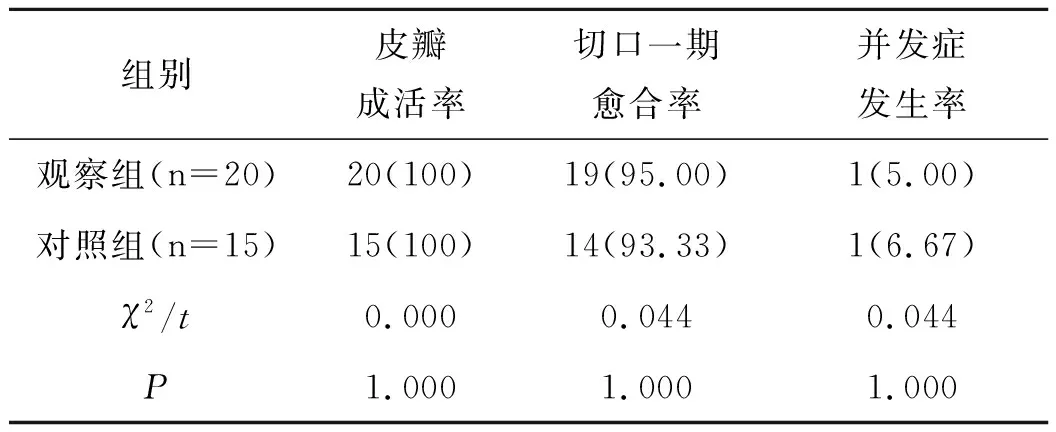
表2 两组患者主要手术指标比较[n(%)]
2.3 两组患者供受区皮瓣情况
两组患者供受区皮瓣优良率比较见表3。两组间指端外观及皮瓣质地、指端皮瓣及手指感觉,差异均无统计学意义(均P>0.05)。供区外观及质地、感觉评价方面,观察组优于对照组(P<0.05)。
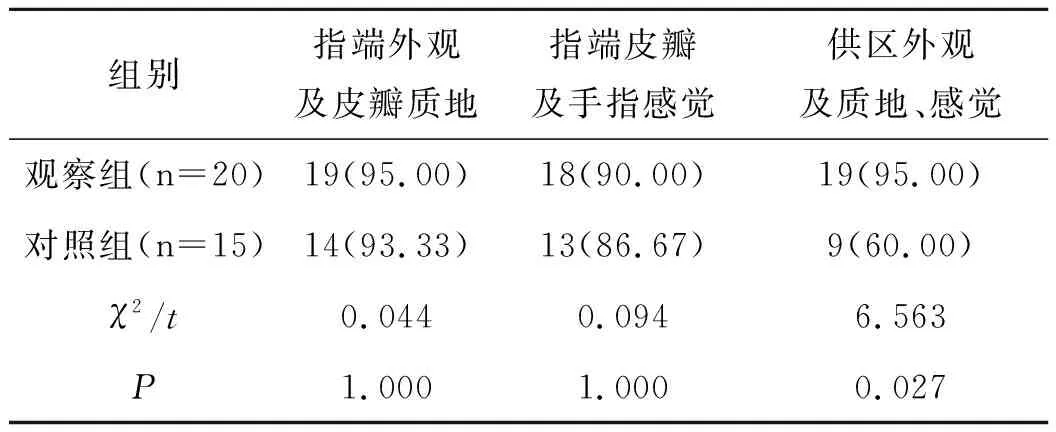
表3 两组患者供受区皮瓣优良率比较[n(%)]
2.4 两组患者满意度及手指功能活动情况
两组患者满意度及手指功能活动情况比较见表4。观察组患者外观和感觉满意度评分明显优于对照组(均P<0.05)。手指功能活动评分方面,两组间比较差异无统计学意义(P>0.05)。
表4 两组患者主观满意度及手指功能活动评分比较
3 讨论
Bene等[8]较早即通过解剖研究发现,指固有动脉于近节指骨中段和远1/3段、中节指骨中段及远指间关节水平较为恒定的发出背侧皮支。张文龙等[9,10]研究证实,指固有动脉于中节指骨颈部发出终末背侧支,起始直径(0.14±0.03) mm,各指固有动脉背侧支至伸肌腱侧缘分为上行支和下行支,与邻近阶段指动脉背侧支相吻合,与指固有神经背侧支伴行动脉、指背动脉终末支形成丰富的血管链式结构,为皮瓣切取提供了丰富的血供。指动脉背侧支伴行静脉及筋膜蒂包含的指背皮下静脉网迷宫式回流是皮瓣顺利成活的保障。
原指固有动脉背侧支皮瓣切取后,供区一般需行植皮修复,后期常常形成凹陷瘢痕,影响外观,甚至造成手指一定程度的功能障碍[11-13]。本研究显示,指蹼局部皮瓣在指固有动脉背侧支皮瓣供区修复中,皮瓣供区外观及质地、感觉优于对照组,患者对外观和感觉满意度评分均高于对照组。指蹼局部皮瓣有如下优点:①于近节设计的指固有动脉背侧支皮瓣邻近指根部,局部指背及指蹼处皮肤软组织松弛,活动度大,适合设计和切取局部皮瓣来覆盖供区,而且局部皮瓣切取后第二供区可直接缝合,后期仅遗留线形瘢痕,且位置隐蔽,指蹼无挛缩,不影响手指活动。②皮瓣可根据供区创面缺损大小具体设计,中小面积(宽度为0.5~1 cm)可采用VY推进皮瓣、菱形皮瓣等随意皮瓣修复,携带较宽筋膜蒂或皮蒂,较大面积(宽度1~1.5 cm)可采用携带指动脉指蹼穿支的局部旋转皮瓣或VY推进皮瓣修复,指蹼部穿支动脉与相应掌背动脉交通成丰富血管网[14]。同时与邻近指蹼的指动脉背侧支相交通形成双重供血,皮瓣血供可靠[15,16]。③手术部位均在伤指,避免损伤远位第二供区,手术操作较为简便,缩短手术时间。
指蹼局部皮瓣修复指固有动脉背侧支皮瓣供区手术注意事项:①指掌侧固有动脉背侧支皮瓣需根据缺损部位形状、面积设计于伤指近节侧方,邻近指根部[17],可为供区皮瓣修复提供适宜条件,皮瓣旋转点均为指固有动脉终末背侧支发出点[18],皮瓣设计合理是手术成功的关键。②指蹼局部皮瓣设计时主要看指端皮瓣供区形状及大小,灵活设计,以能携带指动脉指蹼穿支为宜。③指根部供区可适当拉拢缝合,以缩小供区面积,指蹼局部皮瓣切取前应评估皮肤松紧度,于皮肤最松弛处设计适当局部皮瓣,不可勉强缝合,以免后期出现血运障碍,宽度超过2 cm仍建议行植皮修复。
综上所述,采用指蹼局部皮瓣修复指固有动脉背侧支皮瓣供区,具有血供可靠,皮瓣质地良好,供区隐蔽,指蹼无挛缩,不影响手指活动等优点,术后治疗效果满意,值得临床推广应用。

