超早产儿纠正6月龄内体格和神经发育结局随访研究
吴艳 钟晓云 龚华 陈文 章晓婷 赵祥群 李明英
重庆市妇幼保健院新生儿科(重庆401147)
超早产儿(extreme preterm infants,EPIs)是指出生胎龄<28 周的早产儿[1],尽管这部分孩子仅占新生儿中的1%,但其严重并发症的发生率和病死率却较高,国内报道的EPI 的存活率存在一定的地域差异,发达地区可以达到78.6%,而西部地区仅为31.1%[2-4]。EPIs 的低存活率除与其自身疾病因素外,对于其后期生存质量的担忧“放弃治疗”也一直是主要死亡原因之一,广东省超低出生体质量儿多中心调查结果显示2008-2013年间放弃治疗占死亡比例的34% ~40.9%[5],我院统计发现有约45% ~60%的EPIs 是因为对于预后的担心而放弃治疗。目前国内对于超早产儿预后相关数据还较少,本研究总结了我院2015-2019年出院时存活的EPIs 进行神经系统相关结局的随访总结,以客观了解本地区危重早产儿的救治水平,为家长和医师的救治决定提供依据和参考。
1 资料与方法
1.1 研究对象2015年1月1日至2019年12月31日期间我院救治存活的EPIs,并开展系统随访。
1.2 研究方法所有存活的EPIs 均建立新生儿档案,记录出生信息、住院情况及出院后的门诊随访结果。
1.2.1 体格发育情况测定体质量、身长、头围,记录数据,矫正胎龄40 周以内使用2013年修订后的Fenton 早产儿生长曲线进行体格发育评价[6];矫正胎龄40 周后使用2006年WHO 儿童生长标准化曲线进行评价,评定其百分位数,了解宫外生长迟缓(extrauterine growth retardation,EUGR)的发生情况。本研究将出院时和出院后的体质量、身长、头围小于同胎龄体质量、身长、头围第10 百分位数定义为EUGR。
1.2.2 神经系统评估研究对象在纠正3 ~6 个月使用INFANIB 量表进行评估:异常≤48 分,过渡49~65 分,正常≥66 分。纠正满6月龄时,由专职持证人员采用采用标准化的中国城市修订版Bayley 婴幼儿发展量表(bayley scale of infant and toddler development,BSID)进行神经发育评估。BSID包括智力量表和运动量表2 个方面,其中智力量表包括适应性行为、语言和探索活动,共163 条,用智力发展指数(mental development index,MDI)表示;运动量表包括粗大运动及精细运动,共81条,用精神运动发展指数(psychomotor development index,PDI)表示。由经过专业培训的医务人员,在相同的测试条件下进行评估。根据BSID 评分标准,MDI ≥80 和PDI ≥80 为神经发育正常,MDI或者PDI ≤69 分为发育迟缓,70 ~79 分为临界。纠正月龄6 个月使用Gesell 发育量表对每个早产儿进行发育评估,评估内容包括粗大运动、精细运动、适应性行为、语言、个人-社会性行为五个能区,以正常行为模式为标准来鉴定观察到的行为模式,用年龄来表示,然后与实际年龄相比,算出发育商(developmental quotient,DQ),即DQ=发育年龄/实际年龄×100,以DQ ≥85 为神经系统正常,75 ≤DQ<85 为神经系统损伤临界水平,DQ<75为神经系统损伤。每次检查均由同一位专业人员在室内温度22 ~27 ℃,在精神状态良好时进行。
1.2.3 听力评估住院期间于纠正胎龄34 周后完善自动听性脑干反应(automatedauditory brainstem response,AABR)行初筛检查,初筛未通过者在出生3 个月内在我院耳鼻喉科行诊断性检查。
1.2.4 视力评估依据中国医师协会新生儿科医师分会发布的《早产儿治疗用氧和视网膜病变防治指南》修订版作为早产儿视网膜病变(retinopathy of prematurity,ROP)的诊治指南。住院期间矫正胎龄31 ~32 周行早产儿视网膜病变筛查,根据检查结果开展眼底检查随访和治疗干预。
1.3 统计学方法采用SPSS 22.0 软件进行统计学分析。符合正态分布的计量资料以均数±标准差表示,非正态分布的计量资料用M(P25,P75)表示,计数资料以百分比表示。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料研究期间,我院救治存活出院的EPIs 共63 例,其中因住家距离较远转至其他机构回访者11 例(失访率17.46%),故纳入本研究者共52 例。其中随访至纠正月龄3 个月15 例,随访至纠正月龄6 个月37 例。 52 例EPIs 中男21 例,女31 例;25 周9 例,26 周16 例,27 周27 例;27 例为双胎,25 例为单胎。出生胎龄(26.85±0.76)周,出生体质量(952.25±123.04)g。
2.2 纠正6月龄内体格发育情况宫外生长发育迟缓的比例,分别评估出院时、纠正40 周和纠正6月龄时的体质量、头围、身长<P10 的比例。随着日龄的增长,宫外生长迟缓发生率逐渐下降,但在6月龄时头围EUGR 的发生率有所上升,见表1。

表1 EPIs 纠正6月龄体格发育情况Tab.1 The incidence of EUGR at discharge,corrected gestational age of 40 weeks and corrected age of 6 months例(%)
2.3 纠正3 ~6月龄时Infanib 测评结果共39 例患儿完成了该项检查,异常(≤48 分)0 例,过渡(49 ~65 分)20 例(51.28%),正常(≥66 分)19 例(48.72%),见表2。

表2 EPIs 纠正3 ~6月龄Infanib 结果Tab.2 Infanib assessment results at corrected age of 3 ~6 months例(%)
2.4 纠正6月龄时Gesell发育量表和Bayley结果共37 例患儿完成了该2 项检查。其中Gesell 发育量表结果提示大运动、精细运动、适应性、语言及个人社交发育商(DQ)轻中度落后的比例分别为32.43%、10.81%、32.43%、10.81%、13.51%;五个功能区均>75 分21 例(56.75%)。Bayley 发育量表结果:单纯MDI <70 分者1 例(2.70%),单纯PDI <70 分者3 例(8.11%),MDI 及PDI 均<70 分者1 例(2.70%),均≥80 分19 例(51.35%)。见表3 和图1。
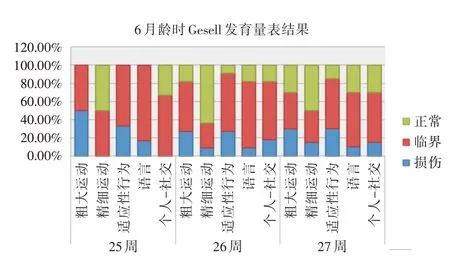
图1 6月龄时Gesell 发育量表分度构成比Fig.1 The constituent ratio of Gesell Development Scale at corrected age of 3 ~6 months

表3 6月龄时Gesell 发育量表和Bayley 评分分度构成比Tab.3 The constituent ratio of Gesell Development Scale and Bayley Development Scaleat corrected age of 3 ~6 months例(%)
2.5 Bayley 发育量表单因素分析根据6月龄时Bayley 发育量表结果:将MDI 或PDI 任意1 项或2项<80 分者纳入异常或临界状态组,MDI 和PDI均≥80 分纳入正常组。单因素高危因素分析提示住院时间延长和合并坏死性小肠结肠炎与矫正6月龄时PDI 或MDI 评分低相关,见表4。
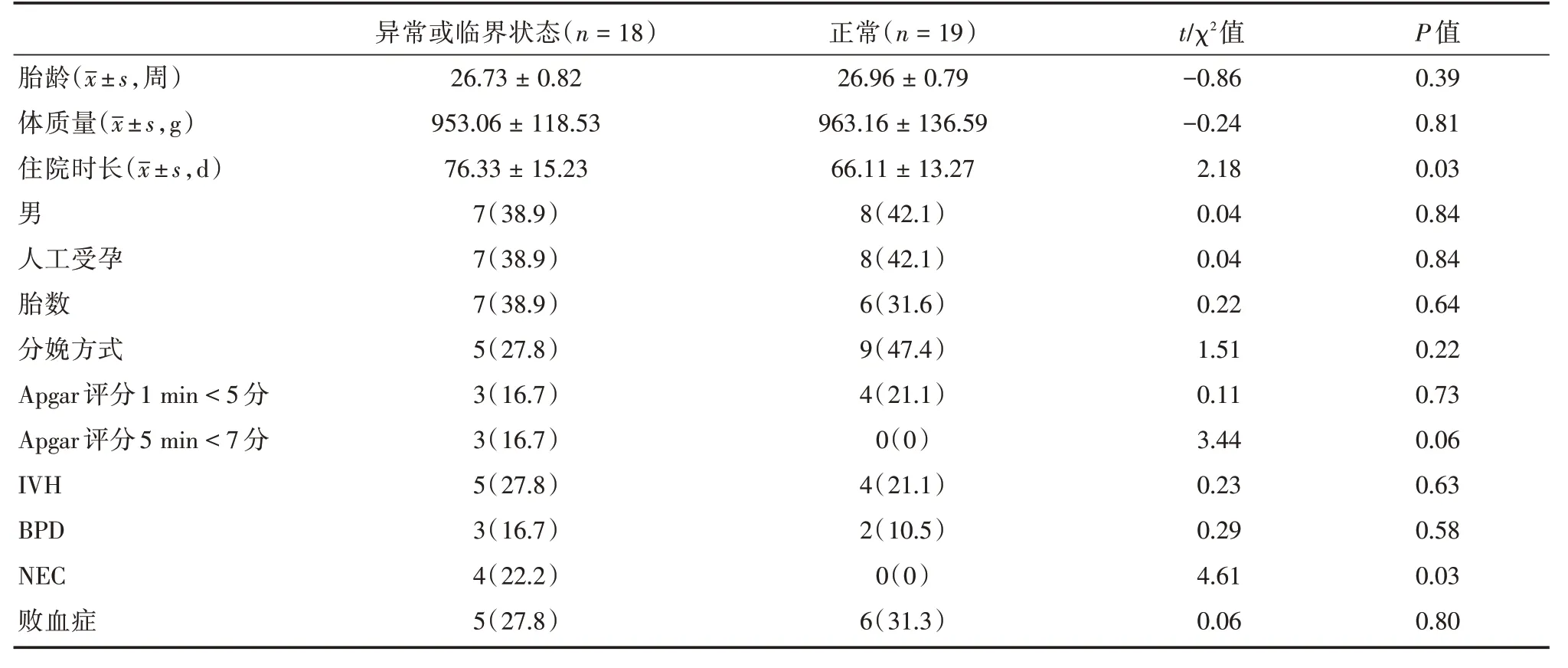
表4 Bayley 发育量表单因素分析Tab.4 Single factor analysis of Bayley Development Scaleat例(%)
2.6 纠正6月龄时听力和视力发育情况在出院时约有41 例(78.85%)的EPIs 眼底检查提示存在ROP,在纠正6月龄时有33 例患儿复查了眼底检查,11 例(33.33%)仍提示存在ROP。25 周胎龄组有1 例患儿存在严重散光,无1 例患儿存在单眼或双眼失明。在出院时约有17 例(32.69%)的EPIs存在自动听性脑干反应单耳或双耳未通过,在纠正52 周龄前13 例复查仍有4 例未通过;共8 例患儿进行了听力诊断性检查,有4 例(50%)未通过,需纠正1 岁龄时复查,目前无1 例患儿使用助听器。见表5。

表5 6月龄时听力和视力发育情况Tab.5 Hearing and visual development at corrected age of 6 months例(%)
3 讨论
近5年来随着国内新生儿重症监护技术和围产医学的发展,EPIs 的救治数量和救治存活率也在逐渐上升,但是对其远期的体格发育和神经系统发育的报道还不多。本研究将近5年来的我院成功救治的EPIs 纠正6 个月内的体格和神经系统发育情况进行了总结。
早产儿出生后早期头围和体质量增长与脑性瘫痪及神经发育损伤密切相关[7],本课题组前期研究也发现极低出生体质量儿住院期间头围增长速度与纠正满1 岁时的神经运动发育结局具有相关性[8]。在国内2012年的多中心调查中发现纳入的572 例出生体质量<1 500 g 的早产儿,其出院时体质量EUGR 发生率为80.9%,胎龄小是独立危险因素[9]。广西地区6年间随访了131 例EPIs 其出院时体质量EUGR 的发生率高达97%以上[10]。而本研究纳入的52 例EPIs 出院时、纠正胎龄40 周和纠正6月龄时体质量EUGR 的发生率分别为75.00%、38.46%、23.07%,头围EUGR 的发生率分别为78.84%、23.08%、25.64%,身长EUGR 的发生率分别为76.92%、40.38%、12.82%。我院EPIs 的院内生长发育情况优于国内部分地区的生长发育情况,通过出院后的规范化营养管理,其体质量、身长EUGR 的发生率均在逐渐下降,特别是身长EUGR 的发生率下降更加明显,而头围EUGR 的发生率在纠正40 周至纠正6月龄时下降不明显。
在超早产儿的存活过程中,神经系统预后是新生儿科医师和家长关注的重点,也是家长在决定是否继续抢救主要考虑的内容之一。Infanib 主要针对患儿姿势、肌张力、原始反射和姿势反应进行评估的神经系统评估方法,与纠正1 岁龄时运动发育异常的敏感性为84.6%、特异性75.6%、阳性预测值60%、阴性预测值91.9%。罗芳等[11]报道胎龄27 ~34 周早产儿在纠正年龄3 ~4月龄评估处于异常占3.4%,过渡34%,正常62.6%。本组患儿在纠正3 ~6月龄时评为过渡为51.28%,正常48.72%,分析与本组患儿胎龄分布更小,故其运动发育评为过渡的患儿更多。在本研究中胎龄25 周组Infanib 评分高于另2 组,考虑与25 周胎龄组患儿人数少,所得结果的代表性有限有关。
Gesell 发育量表是目前临床最常用的适用于0 ~6 岁婴幼儿的评估量表。量表包括粗大运动、精细运动、适应性行为、语言和个人-社会性行为五个能区的诊断评估。正常发育儿童在各方面的表现是平行的、相互联系并彼此重叠的,而早产儿的反应往往参差不齐。本研究共随访了37 例EPIs 纠正6月龄时Gesell 发育筛查,中位胎龄27周,其提示大运动、精细运动、适应性、语言及个人社交发育商(DQ)轻中度落后(<75 分)的比例分别为32.43%、10.81%、32.43%、10.81%、13.51%,大运动和适应性能区落后比例更高,有56.75%的患儿评估为临界至正常。桑田等[12]随访的中位胎龄30.3 周的早产儿纠正月龄8.5 个月时大运动、精细运动、适应性、语言及个人社交发育商(DQ)轻中度落后的比例分别为19.1%、4.8%、3.8%、4.8%和2.9%。而在胡斌等[13]报道的胎龄<32 周早产儿在矫正月龄6 个月时各能区分数明显低于胎龄>32周组,其中粗大运动和精细运动能区更明显。国内对于EPIs 的预后随访报道还不多,2019年报道的广西地区131 例EPIs,在纠正月龄18 ~24 个月时进行Gesell 量表评分有35.9%被诊断为神经发育迟缓,其中17.5%为DQ<75 分,4.6%存在语言发育迟缓,3.1%为整体发育迟缓,有64.1%的患儿评估为神经发育正常[10]。
Bayley 发育量表结果显示1 例患儿为全面发育迟缓,MDI 与PDI 各有40.53%和32.23%评估为临界,有51.35%为发育正常。与本课题组前期报道比较,极低出生体质量儿纠正1 岁龄时Bayley 评分,MDI 与PDI 为临界的各为22.47%和22.10%,评估为正常的为49.08%[14],本组患儿评估为临界的更多,发育正常的比例也略高。进行高危因素分析发现MDI 或PDI 评分<80 分与住院时间长、合并坏死性小肠结肠炎(necrotizing enterocolitis,NEC)相关。对于改善患儿神经系统预后,相关研究表明,出院后需加强以家庭为单位的早期干预[15]。在美国和日本开展的大样本Cohort 调查研究显示,随着救治技术和救治经验的不断改善,22 ~24周胎龄段的早产儿预后也在不断改善,22 ~24 周胎龄早产儿在纠正18 ~22月龄时无严重并发症的生存率与更大胎龄患儿相当[16-18]。
除神经系统发育异常外,听力和视力的异常也是严重影响早产儿生存质量的重要原因。本研究显示出院时最后一次眼底提示存在ROP 病变的患儿占78.85%,出院前听力筛查未通过者显示32.69%,进行密切随访后发现有1 例患儿存在300度的散光,暂未发现一例失明或听力丧失。
综上所述,本研究针对我院近5年存活出院的EPIs 纠正6月龄的体格和神经系统发育进行了总结。在体格发育方面,随着年龄的增加,体质量、身长EUGR 的发生率逐渐下降,但头围EUGR 的发生率自纠正40 周至纠正6 个月时下降不明显。在神经系统发育方面,Gesell 和Bayley 发育量表均提示EPIs 的神经系统发育评估多处于轻度异常至临界状态,针对这部分孩子需进一步加强规范化的随访和神经系统早期干预,减少神经系统不良预后的发生。本研究的局限性:因超早产儿目前救治数量有限,故本研究纳入患者例数较少,目前仅随访至纠正6月龄的神经系统情况,还需延长时间进一步评估EPIs 的神经系统发育情况。

