肩膀位置移动对头颈部肿瘤放疗的影响
吴哲 庞亚 陈晓梅 王东 明智 刘可 晏军
1(自贡市第一人民医院肿瘤科 自贡643000)
2(自贡市第一人民医院护理部 自贡643000)
放射治疗过程中的摆位误差会对放射治疗精度造成影响,进而会影响最终的放疗疗效甚至安全[1]。头颈部肿瘤涉及的危及器官较多,靶区与危及器官紧邻,对误差精度的要求更加严格。在头颈部肿瘤放疗中,通常采用头架、头枕和头颈肩模具组合使用作为体位固定装置,该装置对保持体位一致性起到了重要的作用。为了进一步减小治疗误差,又开发出了锥形束CT(Cone beam computer tomography,CBCT)和电子射野影像系统(Electronic portal imaging device, EPID)[2]等图像引导放疗技术,以降低一些摆位误差对剂量的影响,但是仍有一些问题有待解决,例如肩膀的位置移动,在摆位过程中,或多或少都存在肩膀位置的移动,例如患者两边的肩膀朝左-右(LR)方向、腹-背(AP)方向、头-脚(SI)方向移动,这些移动往往不是自主发生的,很难凭肉眼判断。肩膀位置移动造成了头颈部肿瘤计划设计的剂量与实际投照剂量不一致。医生、物理师、放疗技师需要判断肩膀位置移动对靶区和危及器官造成的剂量学影响,来评估实施治疗前是否需要重新摆位。国外学者[3-5]报道在头颈部肿瘤放疗过程中,肩膀位置移动超过了1 cm。头颈部肿瘤病理类型种类较多,具备各自的生物学行为特点,不同的疾病分期和病理类型包括的靶区范围稍有不同,但大致包括原发病灶、阳性淋巴结区、高危和低危转移区。本文针对不同病理类型以及不同分期的头颈部肿瘤设计VMAT(Volumetric modulated arc therapy) 和 IMRT (Intensity modulated radiotherapy)放射治疗计划。研究肩膀位置朝不同方向移动后靶区和危及器官的剂量学变化,并分析三维γ通过率,旨在为放疗临床工作者提供参考。
1 材料和方法
1.1 研究对象与一般资料
选取既往在自贡市第一人民医院肿瘤科治疗的14例头颈部肿瘤患者,包括下咽癌1例、舌癌4例、喉癌4例、鼻咽癌5例。肿瘤原发灶均经病理证实,KPS 评分均在70 分以上。筛选数据经医院伦理委员会审批。使用头颈肩热塑模及专用碳纤维板和枕头固定患者,统一取仰卧位,在CT模拟定位机下增强扫描,CT 扫描层厚3 mm,获得CT影像后,通过专用网络传输至Eclipse v13.6放疗计划工作站,由高年资医生在计划系统上进行靶区和危及器官的勾画,再由物理师在计划系统设计放疗计划。靶区类型包括:66~70 Gy 的原发病灶PTV1;66~70 Gy的淋巴结区PGTV2;59~63 Gy的高危预防区PTV3;50~54 Gy的低危预防区PTV4;部分涉及多靶区的采用同步推量。其中7 例设计VMAT计划,7例设计9野IMRT计划,资料如表1所示。VMAT为两个共面全弧,IMRT为9野共面,角度均分别为0°、30°、70°、120°、160°、200°、240°、280°和320°。所有计划均是基于瓦里安Trilogy加速器,射线质为6 MV X射线。
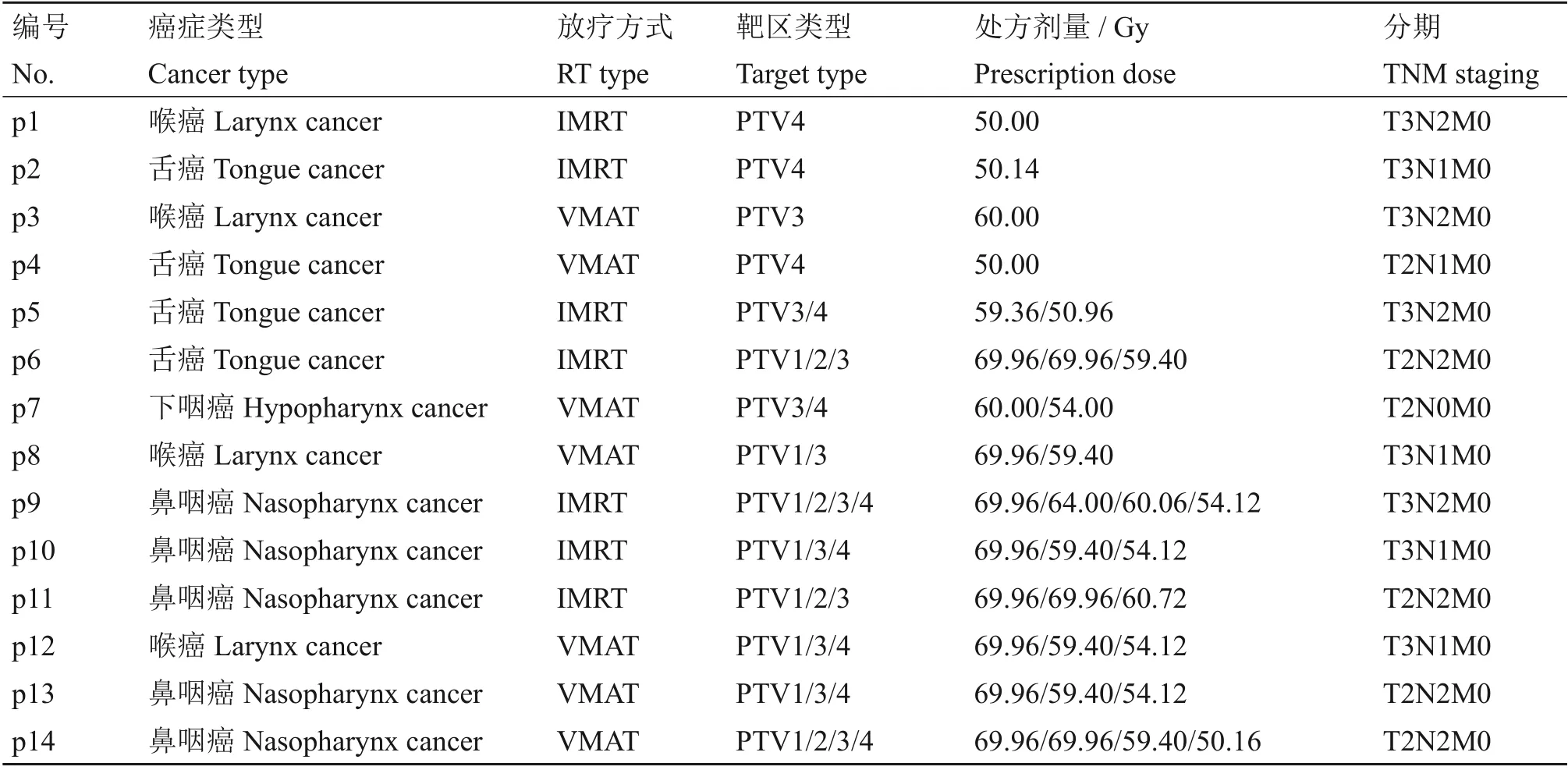
表1 14例头颈部肿瘤患者基本信息Table 1 Basic information of 14 head&neck cancer patients
1.2 影像配准
为了获取肩膀位置移动的大小,选取实际临床工作的若干幅头颈部肿瘤患者CBCT 图像。对CBCT 图像与定位CT 进行配准,以第二到第七颈椎(C2~C7)为中心,由于CBCT 的视野(Field of view,FOV)较小,无法获取肱骨头及肩膀外侧比较全面的肩膀图像,故测量肩胛骨等比较明显的结构的位置移动距离。发现SI 方向、AP 方向、LR方向肩膀位置移动主要集中在0~6 mm(约占75%),少数在10 mm(约占6%)以上,如图1所示。

图1 肩膀位置移动统计Fig.1 Shoulder position shift statistics
1.3 肩膀位置移动
为了模拟摆位过程中的肩膀位置移动,在计划系统原始定位CT(o-CT)基础上,利用“结构边界”功能外扩或者收缩肩膀位置。如图2 所示,肩膀轮廓外扩时,新的组织密度设置为1 g/cm3;肩膀轮廓收缩时,轮廓外的组织不会参与剂量计算,床板支撑结构除外。此外,肩膀位置移动时,肱骨头、肩胛骨、锁骨等骨组织也朝着相同方向移动,移动后新的骨头位置设置骨头密度,原来位置设置1 g/cm3,如图2(a)所示。以影像配准结果为依据,使肩膀朝着SI方向、AP方向、LR方向分别移动3 mm、6 mm 和15 mm,得到新的CT(n-CT)。图2(a)、(b)、(c)展示了肩膀朝右(R)、背(P)、头(S)方向移动,向其他方向移动同理。每例病人肩膀朝6个方向分别移动3 mm、6 mm、15 mm,得到18个n-CT。所有病例最终得到252 个n-CT(14×6×3=252)。将原始治疗计划(o-plan)复制到n-CT 上重新计算[6],得到肩膀位置移动后的新计划(n-plan)。
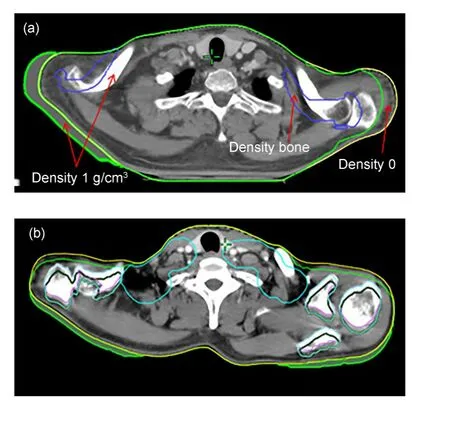

图2 肩膀位置移动:(a)朝R方向移动;(b)朝P方向;(c)朝S方向移动Fig.2 Shoulder position shift:(a)in the direction of R;(b)in the direction of P;(c)in the direction of S
1.4 γ通过率
运用PTW VeriSoft v7.1软件分析计划验证通过率,分析肩膀移动后的n-plan 和定位CT 的o-plan的差异,设置的标准为3%/3 mm[7]。最终的γ通过率是指靶区和危及器官上的点通过标准的百分比,通过标准的γ 通过率越高,意味着n-CT 与o-CT 重复性越好。本研究95%为计划通过阈值。
2 结果
2.1 靶区参数变化
肩膀位置移动导致靶区D95%(95%靶区体积达到的处方剂量)剂量变化定义如式(1)。
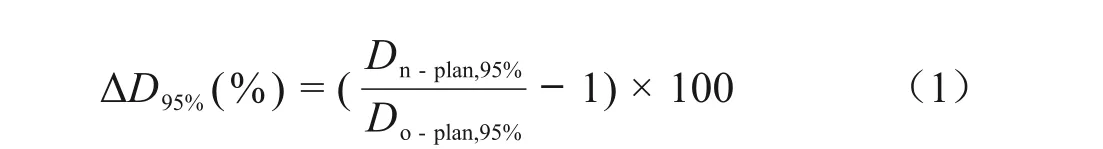
式中:Dn-plan,95%表示肩膀位置移动后新计划95%靶区体积达到的处方剂量;Do-plan,95%为原始计划上95%靶区体积达到的处方剂量。总结肩膀位置移动对PTV1/2/3/4D95%影响,如图3 所示。图3 中横坐标“−”表示朝R、A、S方向移动。“+”表示朝L、P、I方向移动。从图3可以看出,PTV1D95%变化最大的是病人p12-VMAT,肩膀朝头(S)方向移动15 mm,D95%减少3.83%,主要是因为此病人是喉癌,靶区PTV1 下界达到了C6 水平,其他方向(RL、AP、I)靶区影响甚微,均在0.5%以内;PTV2D95%变化较大的是p6-IMRT和p11-IMRT,病人p6是舌癌,PTV2为锁骨上区淋巴结转移,病人p11 是鼻咽癌,PTV2 为淋巴结转移区(跨度C2-T3),肩膀朝S 方向移动15 mm,D95%减少达到1.11%,其他方向移动距离均在0.6%以内;PTV3D95%变化较大的是p12-VMAT(喉癌)、p3-VMAT(喉癌)、p6-IMRT(舌癌),肩膀朝S 方向移动15 mm,D95%减少最大达到了3.99%,这三个病人的靶区PTV3 均是靠近肩膀水平,故影响比其他的(如鼻咽癌靶区PTV3)大;PTV4D95%变化较大的是p14-VMAT(鼻咽癌)、p1-IMRT(喉癌)、p7-VMAT(下咽癌),肩膀朝S方向移动15 mm,D95%减少最大达到了4.16%。此外,PTV4 比PTV1/2/3受影响更大,从图3中看出,其他方向其他移动距离,D95%变化半数达到了0.5%以上。主要是因为PTV4 靶区的范围基本上是在肩膀水平上,所以PTV4受肩膀影响最大。
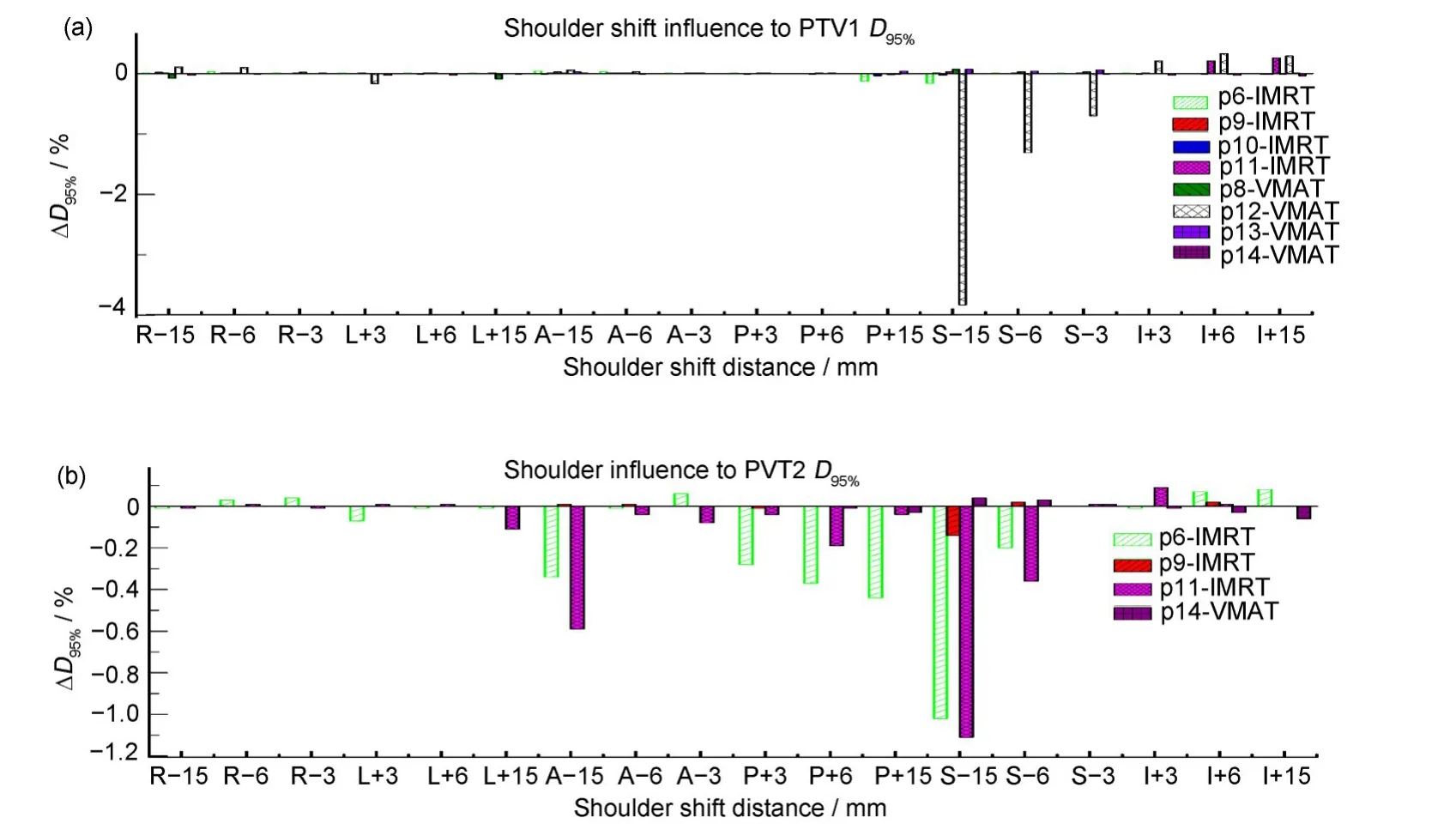
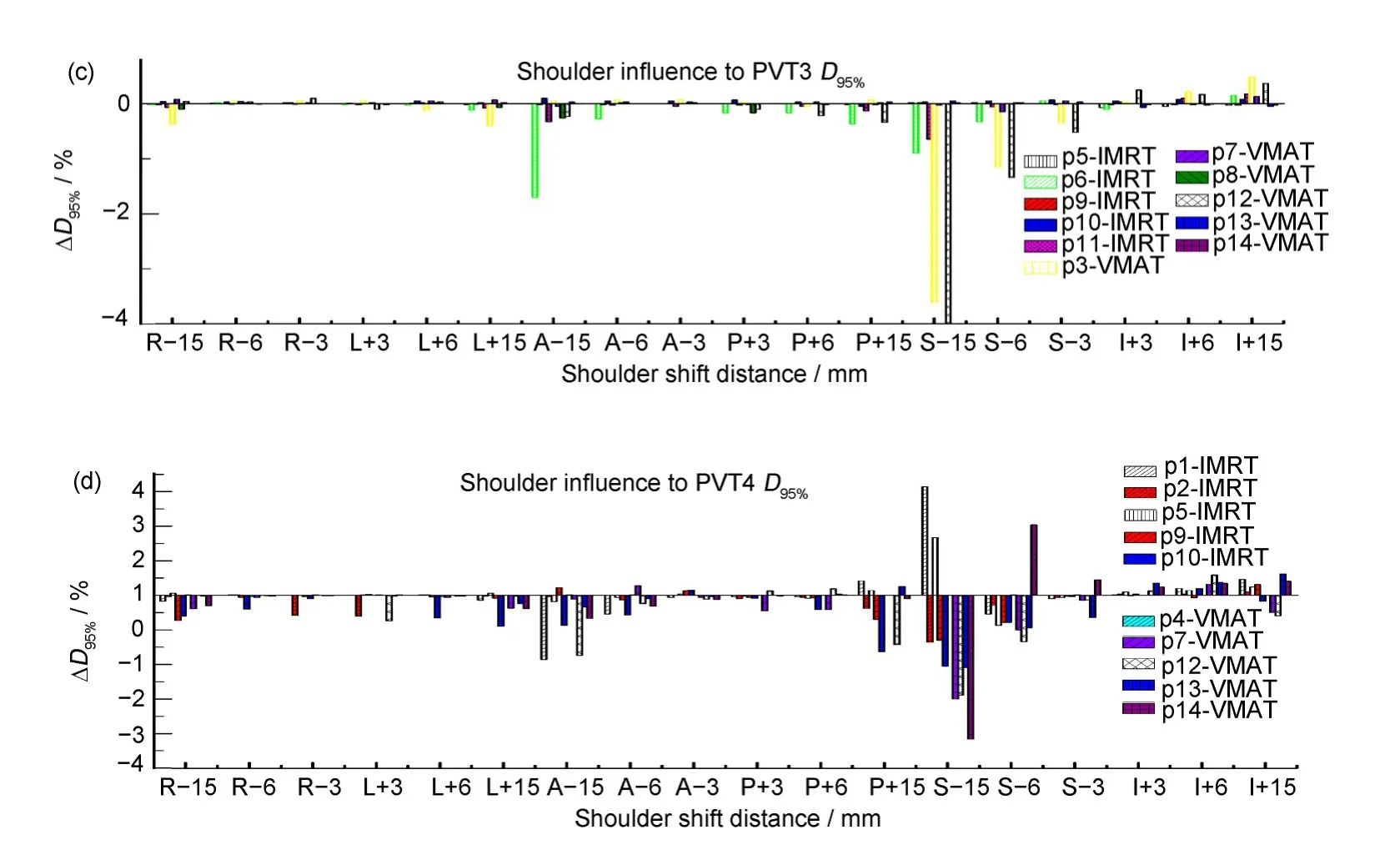
图3 肩膀位置移动对PTV1(a)、PTV2(b)、PTV3(c)和PTV4(d)D95%的影响(彩色见网络版)Fig.3 Effect of shoulder position movement on PTV1(a),PTV2(b),PTV3(c)and PTV4(d)D95%(color online)
2.2 脊髓剂量变化
总结所选头颈部肿瘤患者肩膀朝各个方向移动3 mm、6 mm、15 mm,后共252 个n-plan 与对应的o-plan 脊髓剂量最大值(Dmax)的差值如图4所示,脊髓剂量增加较大的是肩膀朝脚(I)方向移动3 mm、6 mm、15 mm,脊髓剂量分别增加了72.8 cGy、100 cGy和212 cGy。
2.3 γ通过率结果
总结n-plan 与对应o-plan 的γ 通过率,如表2所示,IMRT 和VMAT 计划组γ 通过率最低的是肩膀朝头方向移动15 mm,分别为(94.7±1.5)%和(94.1±2.1)%。

图4 脊髓最大剂量变化(彩色见网络版)Fig.4 Spinal cord maximum dose variation(color online)
3 讨论
放射治疗过程中,患者体位一致性是影响精准放疗疗效的重要因素。头颈肩热塑模具提高了头颈部肿瘤放疗的精度,但是肩膀位置移动对靶区和危及器官的影响难以预料。实际身体的移动情况、解剖的复杂性等造成了研究的困难。近年来,通过改变定位CT身体轮廓来研究剂量学的文献被广泛报道[8-13]。Chow 等[8]通过在前列腺癌患者腹部及左右两个侧面方向均匀缩小身体轮廓模拟体重减小,进而研究靶区及直肠、膀胱、股骨头等部位的剂量变化;Astrid等[9]通过胰腺癌定位CT 与CBCT 影像配准,得到身体轮廓改变位置,再有目的地针对改变位置外扩或收缩身体轮廓模拟解剖结构改变。文献[10-12]以前列腺和头颈部肿瘤为例,通过改变身体轮廓模拟解剖部位改变、体重改变(增加或减小),进而研究相关剂量变化。这些报道[8-13]的身体轮廓改变方式虽然与实际临床情况存在差异,却是研究此类剂量学问题的重要方法。本研究在定位CT基础上改变身体轮廓方向模拟肩膀位置移动,以实际临床影像配准的肩膀位置移动大小为依据,采用国外报道的方法论[13],针对不同病理类型、不同处方剂量展开研究。图1的肩膀位置移动的统计影像配准的结果与Neubauer等[5]报道不同,其中肩膀位移2~6 mm占85%,10 mm 以上位移占2%。本研究采用的CBCT 由于FOV 较小,获取影像测量肩膀位置移动方法较为粗糙,测量结果与文献[5]的结果相比偏大。
本研究结果显示:肩膀位置移动对头颈部肿瘤靶区的影响主要取决于靶区位置,靶区位置越靠近肩膀,影响越大。当靶区有69.96 Gy 的原发病灶PTV1,且侵犯范围到了C7椎体时,喉癌影响较大达到3.83%;当靶区有66~70 Gy 的淋巴结区PGTV2时,舌癌、鼻咽癌影响较大达到1.11%;当靶区有59~63 Gy的高危预防区PTV3时,喉癌影响较大达到3.99%;当靶区有50~54 Gy 的低危预防区PTV4时,下咽癌、鼻咽癌、喉癌影响较大达到4.16%,移动距离越小,影响越小,此结果与Neubauer 等[14]的研究结论类似。肩膀位置在左右方向和腹部方向移动对脊髓剂量影响小于头脚方向。肩膀位置朝脚(I)方向移动15 mm,脊髓Dmax增加,最大达到212 cGy,Neubauer[13]报道了三例头颈部肿瘤患者,脊髓Dmax同样在I 方向移动15 mm时增加最大。γ通过率结果显示:肩膀朝头(S)方向移动15 mm的γ通过率小于95%,其他方向移动的计划γ通过率结果均大于95%。另外,针对VMAT 计划,机架360°旋转过程中出束,剂量率、机架速度、多叶光栅运动等都在机架旋转过程中变化,而IMRT计划,只在设定的射野角度出束。结果显示,肩膀位置移动后VMAT会比IMRT影响更大,Pair 等[6]报道每1 cm 源皮距变化导致靶区平均剂量的改变:VMAT(3.6%)大于IMRT(2.9%)。本研究也有类似的结论:如图3所示,对PTV3D95%影响,p3/12-VMAT 大于p5/6/9/10/11-IMRT;对PTV4D95%影响,p14-VMAT 大于p1-IMRT;对脊髓Dmax影响,p12-VMAT(L+15 mm,212 cGy)大于p6-IMRT(L+15 mm,32.8 cGy);γ通过率的影响也是VMAT 大于IMRT 计划(p<0.05,wilcoxon 秩和检验,SPSS22.0)。因此,VMAT 计划更应该重视肩膀位置移动对治疗精度的影响。
头颈部肿瘤靶区主要分为原发病灶PTV1、淋巴结转移区PTV2、高危转移区PTV3、低危转移区PTV4等。尽管这些靶区的范围因人而异,极不固定,但本文尽量选取不同范围、不同类型的具有代表性的头颈部肿瘤展开讨论,因存在一定的局限性,如外扩产生新的组织密度设置为1 g/cm3,与真实的解剖结构有一定的差距(真实脂肪CT值在−190 ~−30 HU[15])。两边肩膀位置移动不一定沿同一方向进行(例如一边肩膀朝A,另一边朝P方向移动),或者肩膀可能朝多个方向移动(如同时向L、S方向移动),这些情况均没有考虑,肩膀移动引起的靶区和危及器官解剖结构变化不在本研究范围内。下一步,开展更多病例、更多类型头颈部肿瘤的研究;开展肩膀移动后VMAT 和IMRT计划差异性的研究。
综上所述,肩膀位置移动对头颈部肿瘤靶区和危及器官影响客观存在,且在头-脚(SI)和腹-背(AP)方向的影响大于左-右(LR)方向。结合γ 通过率分析可得,当肩膀位置向头方向移动在15 mm及以上,γ通过率较低,技师在摆位时应该注意病人是否耸肩。为保证体位一致性,在CT定位和治疗摆位时均应嘱托患者肩膀轻贴热塑模具;物理师在计划设计时应当对危及器官剂量限量留有足够余地,防止摆位时因肩膀位置移动带来的危及器官超量。

