经颈静脉肝内门体分流术后食管胃底静脉破裂出血医疗损害鉴定1例
褚建欣,于海鹏,郭 志
1 病例报告
1.1 一般资料 患者,董某,1956年出生,既往患丙肝6年,肝硬化失代偿、脾亢1年,冠心病2年。因入院前4 d出现呕血,于2016-09-28入某医院治疗。初步诊断为:(1)消化道出血;(2)丙型肝炎后肝硬化失代偿期;(3)贫血;(4)冠心病;(5)经颈静脉肝内门腔静脉分流术(transjugular intrahepatic portosystemic shunt, TIPS)后;(6)食管胃底静脉栓塞术后;(7)脾动脉选择性栓塞术后;(8)子宫全切术后。行超声造影示:肝内支架未见明显造影剂填充,考虑闭塞,于2016-09-30在全麻下行经皮门静脉穿刺,TIPS支架腔内旋切吸栓术。术中出现心包压塞,紧急开胸探查止血,术后送至ICU。因病情危重,家属放弃进一步治疗,于2016-10-10办理出院后死亡。
1.2 病史摘要
1.2.1 第一次就诊情况 患者主因“上消化道出血”于2015-02-06就诊于某医院。出血的病因为门静脉高压症、肝炎后肝硬化、食道胃底曲张静脉破裂出血。检查见门静脉血栓形成、肠系膜上静脉血栓形成、脾大、脾功能亢进、Child分级A级。2015-02-09行脾动脉选择性栓塞术、门静脉溶栓导管置入+术后尿激酶溶栓治疗。2015-02-16行门静脉造影示溶栓效果满意。2015-03-04行经颈内静脉肝内门腔静脉分流术+超声引导下经皮经肝门静脉造影+再次脾动脉选择性栓塞术。术中见门静脉右支主干充盈缺损、左支显影细小、门静脉测压44 mmH2O。遂经肝中静脉穿刺门脉左支成功后放置两枚wall-graft 8-30覆膜支架,造影示分流道通畅、门静脉、肠系膜上静脉显影、门脉压24 mmH2O。再次使用PAV颗粒栓塞脾脏中段。患者TIPS术后第7天(2015-03-11)超声检查时见门脉主干内低回声血栓反射,血流呈窄带样,分流支架内血流显示欠清。术后约1年(2016-03-30)强化CT示门脉左右支腔内存在充盈缺损、脾门与门静脉周围多发迂曲血管、脾内见多发无强化区、腹盆腔见积液。
1.2.2 第二次就诊情况 患者主因“呕血、便血4 d”于2016-09-28就诊于某医院。术前诊断消化道出血、门脉高压症、肝硬化、脾大、脾功能亢进、TIPS术后分流道闭塞。强化CT见门静脉与下腔静脉间可见管状影相连接、门脉左右支腔内充盈缺损范围较前稍增大,仍见脾门、胃底与门静脉周围多发迂曲血管影、部分迂曲血管汇入左肾静脉,脾大、脾内多发无强化区,腹盆腔积液较前增多。超声造影提示肝内支架未见造影剂填充,考虑支架闭塞。入院第3天行超声引导下经皮经肝穿刺门静脉造影、经颈内静脉穿刺肝上下腔静脉造影、预行支架腔内旋切吸栓术。术中超声门静脉造影示门静脉分流道支架未见造影剂通过和显影,医方采用单弯导管、C2导管、RUPS-100穿刺系统反复尝试,因血栓较硬导管无法通过闭塞支架,操作过程中发生心脏损伤、心包填塞,被迫终止分流道支架腔内旋切吸栓术,而行急诊开胸探查,右心破裂缝合术。2016-09-30麻醉记录手术9:30开始,进行至约14:00时血压下降至80/40 mmHg,推测是发生心脏破裂的时间。术后转ICU救治,予呼吸机辅助呼吸、补充血容量、输注血液制品、强心利尿、应用抗生素、生长抑素、通畅胸腔引流等治疗。患者2016-10-08顺利脱离呼吸机。2016-10-09 8:00前患者神清、收缩压102~134 mmHg、心率58~90次/min、窦性心律、呼吸17~24次/min、血气分析氧分压98 mmHg、二氧化碳分压32 mmHg、pH7.47、血氧饱和度98%、血红蛋白82 g/L、白细胞4.02×109/L、白蛋白34 g/L、N-B型钠尿肽130 pg/ml。2016-10-09 ICU护理记录:8:00患者排血便50 ml,当时意识清楚、SpO296%,10:00恶心、呕吐50 ml血性液,11:00再次呕吐50 ml血性液,11:10排鲜血便100 ml,11:30饱和度测不出、予气管插管呼吸机辅助呼吸。13:00床旁内镜检查:食管内大量鲜血、35 cm处可见两条曲张静脉,进镜胃腔内见大量暗红色血液和血凝块,8%去甲肾上腺素盐水反复冲洗,视野不清,看不到出血点,退镜。后患者意识不清、间断排血便、血压维持不住,向家属交代病情、家属拒绝抢救、自动出院后死亡。自8:00患者便血后血压、心率变化见图1。
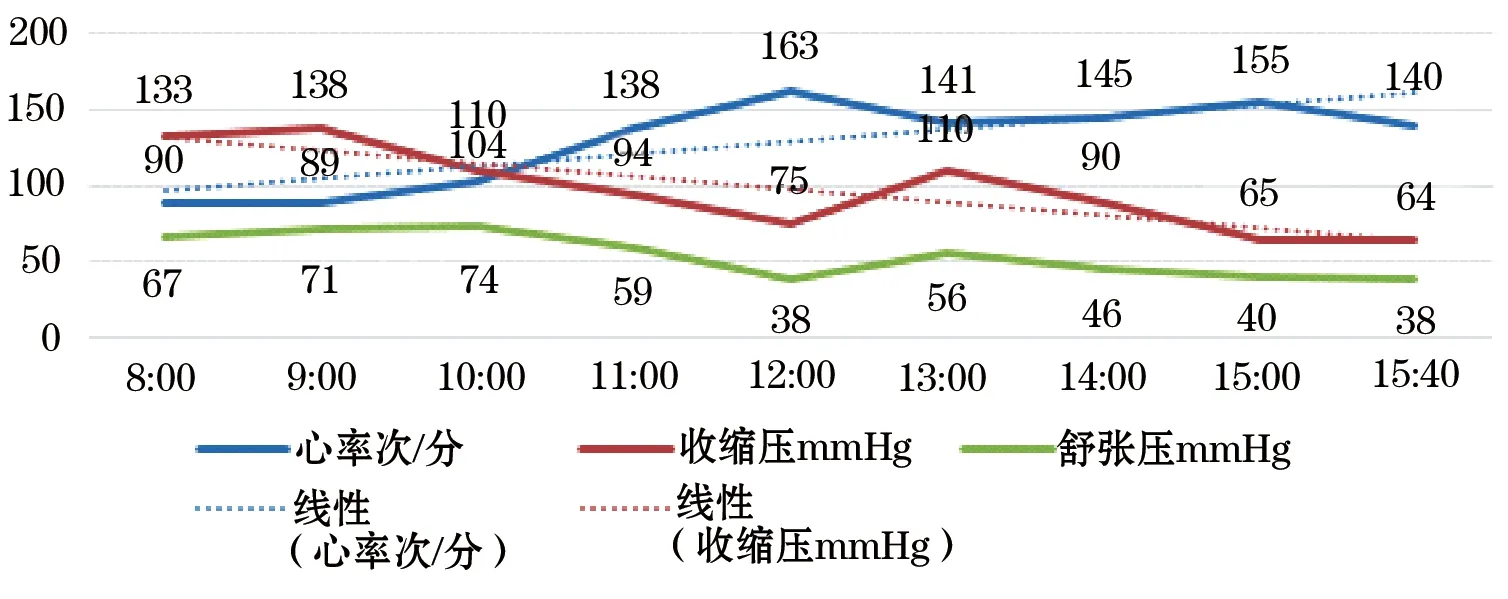
图1 患者血压心率变化
2 讨 论
2.1 关于医疗过错 本例患者主因上消化道出血就诊,存在失代偿性肝硬化、门静脉高压症、食道静脉曲张、脾大、脾功能亢进,TIPS术后再发上消化道出血诊断明确。医方针对患者再发上消化道出血,采取TIPS分流道支架腔内旋切吸栓术的治疗方案出发点是好的,但存在缺陷与不足,具体表现在:(1)TIPS分流道支架狭窄、血栓形成至支架闭塞,侧支循环血管可随之增粗扩张或形成新的曲张静脉,或存在孤立胃静脉曲张,或异位十二指肠静脉曲张,或出血性门脉高压性胃病变,术前应及时内镜检查并且按LDRF(位置Location,L;直径Diameter,D;危险因素RISK,RF)分型详细描述,依据内镜所见,评估近期再发出血的危险,必要时启动二级预防措施。肝硬化门静脉高压急性EVB停止后,再次出血和死亡的风险很大。急性食管胃静脉曲张出血5 d后,所有患者均需要二级预防。医方应将二级预防措施作为术前准备的一部分,避免或减少再出血的概率,提高手术安全性。显然医方术前未行内镜检查不符合该病的治疗指南和共识意见。(2)复习患者2015-02-06至2016-09-30的影像学资料,分流道狭窄、血栓形成导致闭塞是逐渐发展的过程,陈旧性血栓因纤维化、机化的成分较多,目前的腔内旋切设备器械需要将导丝贯通分流道支架后才能实现旋切吸栓的操作,如前所述由于分流道近心端和远心端均存在血栓,不排除支架中心也充满血栓,由于血栓质地较硬,反复尝试无果,导致出现心脏破裂的并发症。鉴于此,医方对手术的难度估计不足,对分流道支架闭塞的病理变化认识不足存在缺陷。(3)鉴于患者门静脉左右支均存在血栓,不能将血管腔内的陈旧性血栓清理掉。故采用TIPS重建新的门腔分流道支架成功率小。(4)即使腔内旋切术或重建新的门腔分流道成功,分流道新的血栓形成的可能较大,医方已知患者对抗凝药物不耐受,术后不能施行规范的抗凝治疗预防血栓。失误在于制定手术方案时忽略了此点。(5)患者行选择性脾栓塞术后2015-03-14血小板 4.6×109/L,至2016-09-28血小板4.1×109/L,脾功能亢进改善不明显。
总之,医方对TIPS分流道支架腔内旋切吸栓术术前评估欠精细、对手术的困难程度估计不足,而且重新穿刺建立新分流道的操作难度大,分流效果难以预计。最重要的一点,该患者对术后常规的抗凝治疗不耐受,2015-03-04TRPPS术后7 d复查超声即有血栓形成的端倪,术后1年复查门脉系与分流道支架存在血栓,基于此点该患者不适宜再采取TIPS分流道支架腔内旋切吸栓术。假若成功,预计分流道可能会像第1次术后逐渐闭塞。
医方在行腔内旋切术中发生心脏破裂,因处理及时使术后心肺功能恢复,亦未造成其他器官继发的功能不全,属于少见的TIPS并发症。该并发症的发生客观上延误了对上消化道出血的进一步处理。医方强调在术前反复与家属沟通告知可能的治疗方法,包括内镜、TIPS、外科手术、肝移植等,但查阅病历未见文字记录。医方告知义务履行不足,存在过错。
2.2 关于因果关系 医方抢救期间采取了液体复苏、升压药物、血液制剂、止血药物、气管插管呼吸机辅助呼吸等措施。基于患者上消化道出血、门静脉高压症、不排除食管胃静脉曲张破裂出血的原发病,在放射介入治疗无果的情况下,再次出现便、呕血的症状,临床惯性思维应马上意识到出血的原因可能是食管胃静脉曲张破裂出血,在没有前期内镜检查资料的前提下,更应立即行内镜检查,明确病因,创造条件予以食管曲张静脉套扎术(EVL)或对胃孤立静脉曲张行内镜下硬化剂治疗(EIS),甚至采取三腔两囊管压迫的暂时措施。从上表可以看出11:00以前患者经治疗血压尚维持在90 mmHg,在液体治疗补充血容量的基础上,有近3个小时的时间完成内镜检查,何况还有ICU的救治优势,而发现消化道出血后约5个小时才行内镜检查,由于大量积血和出血,无法找到出血部位。由于医方未及时行内镜检查明确病因,导致患者病情逐渐加重,最后导致死亡。医方的诊疗行为存在过失,与患者的死亡具有因果关系。
对于肝硬化门静脉高压食管胃静脉曲张急性出血的治疗首要目标是止血与控制出血。目前的治疗措施包括:药物联合内镜、内镜、三腔两囊管压迫、TIPS、手术等,除肝移植手术外,上述的治疗方法均是治标不治本,由于种种条件的限制,肝移植术应用于急性出血的治疗尚不普遍。综合诸多指南、共识,认为虽然上消化道造影、腹部超声及(或)超声内镜检查、增强多排螺旋CT及门静脉血管成像或磁共振血管成像也能显示胃食管静脉曲张的存在,对了解肝硬化门静脉高压的程度、判断食管胃静脉曲张均有一定的价值;但内镜是诊断食管胃静脉曲张及其出血最可靠的方法,为金标准。因为内镜可以明确食管静脉曲张的位置(上、中、下、全程),胃静脉曲张的位置(胃底、胃体、胃窦),食管曲张静脉与胃曲张静脉相通,还是各自独立,即孤立的胃曲张静脉,以及有无异位的曲张静脉如位于十二指肠第一和第二段,内镜还可以了解曲张静脉迂曲扩张的程度,直径多少(0.3~4 cm),最重要的是曲张静脉是否存在红色征、糜烂、血栓、周围渗血甚至活动性出血等危险因素。
综上,介入科医师对肝硬化门静脉高压食管胃静脉曲张急性出血的患者不仅要及时采取措施止血,同时要充分告知病情及并发症,内镜检查是必不可少的诊治环节。依据内镜所见,如果食管胃静脉曲张直径增宽、迂曲蜿蜒,或存在红色征等危险因子,应首选非选择性β受体阻滞药联合内镜治疗的二级预防方案作为术前准备的一部分。医方应对TIPS术后再出血的复杂病例精细评估,结合患者实际情况,参照内镜所见,设计多种治疗方案。

