颈前路ACCF术精准治疗多节段脊髓型颈椎病的疗效
王义生,唐福兴,黄燕,卢波,梁博伟
(1.玉林市红十字会医院骨科,广西玉林 537000;2.玉林市中西医结合骨科医院,广西玉林 537000)
多节段脊髓型颈椎病(multilevel cervical spondylotic myelopathy,MCSM)的手术方式尚存争议,前路和后路手术均可取得良好效果[1]。对于来自脊髓前方压迫的多节段颈椎病,颈前路椎体次全切除减压融合术(anterior cervical corpectomy decompression and fusion,ACCF)仍是首选的治疗术式[2]。有报道认为[3],长节段ACCF过多切除椎体,需长节段前路钢板固定,植骨融合节段增加,手术时间长,并发症发生率高。近年来使用的零切迹融合器(Zero-profile interbody fusion device,Zero-p)具有使用方便、手术创伤小、并发症少等优势,疗效确切[4-5]。ACCF联合Zero-p固定术的颈椎混合手术治疗多节段脊髓型颈椎病也取得较好的临床疗效和矫形效果[6]。颈前路手术方式众多,本文拟根据MCSM的具体病理特性,选择ACCF联合Zero-p固定术与两椎体ACCF两种手术方式治疗,分析颈前路ACCF术精准治疗MCSM的临床疗效及手术策略。
1 资料与方法
1.1 一般资料
选择2016年5月~2018年7月治疗的三节段脊髓型椎病患者36例,均参照梁博伟等[7]标准确认病变节段,依据临床症状、体征与影像学相一致原则:①脊髓受压程度≥ Nagata Ⅱ级,或Nagata Ⅰ级伴相应节段脊髓信号改变;②受累节段出现CSM相应的临床症状和体征。
根据影像学上的局部病理特性分组,若病变节段超出椎间盘范围,椎间隙严重狭窄、椎间盘邻近椎体后缘骨赘较大等致压因素导致脊髓前方明显压迫者,行两椎体ACCF。如病变节段仅局限于病理学软性压迫(如髓核突出或椎间隙退变致椎间盘突入椎管)压迫脊髓,选择ACCF联合Zero-p固定术。
A组20例接受ACCF联合Zero-p内固定术,B组16例行两椎体ACCF术。A组男12例,女8例;年龄40~72(54.6±6.8)岁;病程1.2~3.1(1.8±0.6)年;随访15~24(18.6±7.3)个月;累及C3~C6者12例,C4~C7者8例。B组男9例,女7例;年龄43~76(52.5±8.1)岁;病程1.3~2.8(1.7±0.8)年;随访14~26(20.1 ±8.2)个月,累及C3~C6者9例,C4~C7者7例。
纳入标准:(1)具有典型的脊髓型颈椎病临床表现;(2)影像学提示压迫主要来自脊髓前方,与临床表现相符合;(3)累及3个节段脊髓病变。排除标准:(1)重度骨质疏松;(2)严重后纵韧带骨化;(3)发育性颈椎管狭窄;(4)既往有颈椎手术史。
1.2 手术方法及术后处理
患者行气管内插管全身麻醉,取仰卧位,作右侧胸锁乳突肌前内侧缘斜切口,沿颈血管鞘和内脏鞘间隙进入到椎体前缘,C型臂X线机透视定位病变节段。
ACCF联合Zero-p固定术(A组):安装Caspar撑开器撑开手术间隙,在双侧颈长肌之间咬除主要受压节段病变椎体及上下端椎间盘,形成长方形骨槽,并作四周潜行减压,彻底清除致压物,尽可能切除后纵韧带。将填充有自体碎骨粒的钛笼植入减压槽,预弯钛板跨越钛笼牢靠固定。而后在次要受压节段摘除病变椎间盘,刮匙刮除软骨终板至均匀渗血,进行假体试模,植入适合尺寸的Zero-p(内填自体碎骨粒),前方低于椎体前缘,在自带锁定孔内斜向螺钉固定,见图1。

图1 男,40岁,C3-6多节段脊髓型颈椎病,行ACCF联合零切迹融合器固定术(a:术前颈椎侧位X线;b:术前MRI;c-d:术后颈椎正侧位X线)
两椎体ACCF术(B组):安放Caspar撑开器撑开4~6 mm,在两侧颈长肌之间连续切除2个病椎及邻近的椎间盘,形成长方形骨槽,周围潜行减压,仔细分离后纵韧带与硬脊膜间隙,尽可能切除后纵韧带直至充分显露硬膜囊。减压槽内植入合适尺寸的钛笼(内填自体碎骨粒),用长钛板固定于减压节段上下端椎体,见图2。
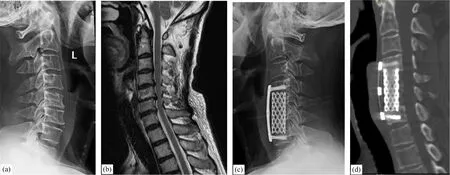
图2 女,58岁,C4-7多节段脊髓型颈椎病,行两椎体ACCF术(a:术前颈椎侧位X线;b:术前MRI;c:术后颈椎侧位X线;d:术后1年CT复查)
术后应用抗生素48 h,24~48 h 内拔除引流管。术后24 h内可佩戴颈托坐起或下床活动。颈托保护3 个月。
1.3 观察指标
记录两组的手术时间、术中失血量及手术并发症情况。分别于手术前、术后1个月及末次随访时,应用JOA评分评价脊髓功能恢复情况。通过手术前后颈椎X线片,评价颈椎Cobb角、椎间隙高度变化及椎间融合情况。椎间隙高度以王良意等[8]标准:用Sigma Scan Pro 5软件包在颈椎侧位X线上测量,自上位螺钉固定椎的前上缘至下位螺钉固定椎的前下缘间距为术后椎间隙高度,同法测量对应节段的术前值。
1.4 统计学处理
2 结果
两组患者均顺利完成手术并获完整随访。所有患者手术切口均一期愈合,无伤口感染、脊髓功能加重等并发症。末次随访时两组患者均获得不同程度的椎间骨性融合,无内固定松动、移位、断裂、伤口感染、声音嘶哑及神经功能加重等并发症。
2.1 A组临床疗效及影像学结果
手术时间90~145(110.0±21.8)min,术中失血量190~260(220.0±32.5)mL。手术并发症1例,术后出现吞咽不适,经保守治疗2周后症状自行缓解。术后1个月和末次随访时,JOA 评分、颈椎Cobb 角及椎间隙高度均较术前明显改善(P<0.05),见表1。

表1 A组手术前后JOA评分及影像学指标比较
2.2 B组临床疗效及影像学结果
手术时间120~175(141.0 ±19.6)min,术中失血量280~360(312.0±35.8)mL。手术并发症4例,其中术后1例出现脑脊液漏,经保守治疗1周后治愈;3例出现吞咽不适,经保守治疗2周后症状自行缓解。术后1个月和末次随访时,JOA 评分、颈椎Cobb 角及椎间隙高度均较术前明显改善(P<0.05),见表2。

表2 B组手术前后JOA评分及影像学指标比较
2.3 两组间手术前后相关指标比较
两组的手术时间(t=-3.79)、术中出血量(t=-8.53)比较,差异有统计学意义(P<0.05),A组优于B组。术后1个月两组间JOA评分(t=-1.35)、颈椎Cobb角(t=-0.67)及椎间隙高度(t=-2.35)比较,差异无统计学意义(P>0.05)。末次随访两组间JOA评分(t=-1.87)、颈椎Cobb角(t=-0.86)及椎间隙高度(t=-2.18)比较,差异均无统计学意义(P>0.05)。
3 讨论
MCSM表现为进行性脊髓功能损害,致残率较高,应早期手术治疗。前路、后路手术均是有效的手术方法,究竟选择何种手术方式一直存在争议[1]。Sun等[9]指出,主要来源于脊髓腹侧压迫、特别是存在颈椎后凸畸形的患者,颈前路手术优于后路手术。因此,对于压迫来自脊髓前方的MCSM患者而言,致压物为突出的椎间盘、增生骨赘及钙化的后纵韧带等,颈前路手术可直接切除致压物,仍为首选的治疗方案。
3.1 两椎体ACCF的不足
颈前路手术方式主要包括ACCF、颈前路椎间盘切除减压融合术(anterior cervical discectomy and fusion,ACDF)及颈前路混合式减压融合术( anteriorcervical hybrid decompression and fusion,ACHDF)。ACCF能够充分解除脊髓前方压迫、有效重建颈椎生物力学稳定性,尤其适用于1-2个节段颈椎病变者。对于多节段脊髓型颈椎病患者,虽然长节段ACCF手术视野清晰,很容易清除脊髓前方的致压物,直接减压彻底,也可以很好地矫正颈椎后凸畸形,但长节段ACCF手术范围大,操作难度复杂,手术时间和术中失血量相对较多;而且严重破坏椎体前中柱稳定性,融合节段跨度过大,应力过于集中,生物力学上存在一定缺陷,常导致融合效果欠佳、假关节形成,植骨块塌陷、移位及螺钉松动断裂等并发症[10]。
为重建颈椎的稳定性及生理曲度,提高植骨融合率,手术中需联合使用颈前路钛板固定。由于钢板放置超出椎体前缘,容易刺激颈前的食管,出现吞咽不适、异物感甚至穿孔等并发症。椎体次全切除节段越多,所使用的颈前路钛板越长。长节段钢板的使用,使得手术暴露范围扩大,术中过度牵拉、刺激椎前软组织,以及前路钢板安装难度增加,手术时间延长,钢板相关并发症随之增多[3]。
3.2 ACCF联合Zero-p固定术的优势
研究报道,术后吞咽困难是颈前路手术常见的并发症,与颈椎手术节段多、手术时间长、颈前路钢板的使用及术中食管牵拉等多种因素有关[3,11]。当颈前路钢板超出椎体前缘3 mm可导致术后吞咽困难的发生,且与钢板的厚度呈正比[12]。
零切迹融合器在设计理念上,其前方低于椎前切线,自带4枚锁定螺钉固定于相邻节段椎体,即提供了颈前路钢板相似的力学稳定性,有效重建椎间隙高度和颈椎曲度,又减少了椎前组织的干扰,有助于降低钢板相关并发症发生率。Tong等[4]研究表明,Zero-p组的吞咽困难发生率明显低于前路钛板组。Liu等[5]指出,Zero-p与前路钛板治疗MCSM可取得相似的临床疗效,但前者手术操作简便、手术创伤小、手术时间短,吞咽困难发生率较低。
为了避免过多切除椎体,减少长节段钢板相关并发症,笔者采用ACHDF(ACCF联合Zero-p固定术)的“混合技术”治疗MCSM,通过对主要受压节段行ACCF,直接减压更为彻底;次要受压节段行ACDF,植入Zero-p撑开病变间隙。这样既保证了减压的彻底性,又减少了不必要的过多椎体结构切除,有利于保持颈椎稳定性。笔者的以前研究发现[6],ACCF联合颈前路减压Zero-p椎间植骨融合内固定术治疗MCSM安全可靠,能够有效地重建椎间隙高度和恢复颈椎生理曲度。Ryu等[13]研究也指出,ACCF联合ACDF的颈椎混合技术手术并发症少,矫形效果满意,生物力学稳定性较强,优于2个节段的椎体次全切除术。Wei等[14]研究发现,对于颈椎MRI T2加权像脊髓高信号的患者而言,颈椎前路混合技术可获得更好的临床疗效及放射学结果。本研究结果显示,ACCF联合Zero-p固定术与两椎体ACCF的JOA评分、颈椎Cobb角及椎间隙高度均较术前明显改善,有效改善了脊髓功能,重建了颈椎的生理曲度和稳定性,术后随访期间两者疗效相似,但是ACCF联合Zero-p固定术能够有效减少椎体次全切除的节段,手术创伤小,保留了更多的椎体骨量,植骨融合距离缩短,对颈椎前中柱稳定性破坏小。
综上所述,ACCF联合Zero-p固定术与两椎体ACCF治疗MCSM均可获得良好的疗效,但前者手术时间短、创伤小。术中应严格把握手术适应证,根据具体的病理特性,精准选择手术方式。在患者病理学软性压迫时(如髓核突出或椎间隙退变致椎间盘突入椎管),可以选择ACCF联合 Zero-P固定术;而当椎管狭窄、椎体后缘骨赘较大、脊髓前方压迫较明显时,2个椎体次全切减压或许更充分。但是,该研究样本量偏少,随访时间有限,结果仍需大样本、中远期的随访观察加以验证。

