化脓性脑膜炎并发硬膜下积液的危险因素分析
谭 慧
﹝贵阳市妇幼保健院(贵阳市儿童医院),贵州 贵阳 550000﹞
化脓性脑膜炎是小儿较为常见的严重中枢神经系统急性感染性疾病,是由各种化脓性细菌感染引起的脑膜炎症性病变。该病是导致儿童死亡的重要原因之一[1]。该病在男性中的发病率高于女性,在5岁以下儿童中的发病率约为8.7人/万,约有75%的该病患儿年龄在2岁以下。该病主要的临床特征为急性发热、惊厥、意识障碍、颅内压增高、脑膜刺激征及脑脊液脓性改变等。该病常见的并发症有硬膜下积液、脑室管膜炎、脑积水及继发癫痫等,其中以硬膜下积液较为常见。有调查资料显示,化脓性脑膜炎患儿并发硬膜下积液的几率约为10%~60%。在并发硬膜下积液的患儿中,约有1/3的患儿可出现神经系统的后遗症。及时识别化脓性脑膜炎患儿并发硬膜下积液的危险因素对于改善其预后具有重要的意义。本文主要分析导致化脓性脑膜炎患儿并发硬膜下积液的危险因素。
1 对象与方法
1.1 研究对象
选取2016年1月至2020年10月期间贵阳市妇幼保健院收治的120例化脓性脑膜炎患儿为研究对象。按照是否并发硬膜下积液将其分为对照组(未并发硬膜下积液)和观察组(并发硬膜下积液)。对照组有102例患儿,观察组有18例患儿。对照组患儿中有女患儿42例,男患儿60例;其年龄为1个月~13岁,平均年龄(4.35±1.17)岁;其病程为3~56 h,平均病程(34.52±5.41)h。观察组患儿中有女患儿7例,男患儿11例;其年龄为1个月~9岁,平均年龄(4.28±1.09)岁;其病程为3~57 h,平均病程(34.64±5.43)h。两组患儿的一般资料相比,P>0.05,存在可比性。两组患儿的病情均符合《诸福棠实用儿科学》第8版中关于化脓性脑膜炎的诊断标准,相关的诊断标准为:1)突发高热、头痛、呕吐,存在不同程度的意识障碍、抽搐,有目光凝视、不安、易激怒等临床表现。2)颅内压增高,有脑膜刺激征(克氏征、布氏征阳性及颈抵抗)。3)对其进行脑脊液检测的结果提示,其白细胞计数(WBC)>500×106/L,其中以中性粒细胞的计数升高为主。脑脊液中的蛋白定量明显升高,糖或氯化物的含量明显降低。4)对其进行住院检查及治疗的结果显示,未患有其他的颅内疾病。硬膜下积液的诊断标准为:1)用抗生素对患儿进行7~10天的治疗后,其脑脊液检测指标改善,但体温持续不退,或退后复升。2)在治疗过程中,患儿出现呕吐、烦躁、惊厥、进行性前囟隆起或头围增大等症状。3)对患儿进行颅脑CT检查或MRI检查的结果提示其硬膜下有积液。4)患儿脑脊液中的蛋白定量>0.4 g/L。
1.2 两组患儿的诊疗措施
在两组患儿入院后,均对其进行血常规检查、血生化检查、血沉检查、血清降钙素原(PCT)检查、血培养等常规检查。在两组患儿入院后1 d内,协助其完善脑脊液常规检测、腰椎穿刺术、细菌培养、支原体抗体、病毒抗体及结核抗体检查等检查项目,并对其进行退热、降颅内压、保持水电解质及酸碱平衡等常规治疗。对于反复出现抽搐的患儿,对其进行持续性镇静治疗。在尚未明确导致患儿发病的病原体前,用第3代头孢菌素对其进行抗感染治疗。对于感染较为严重或发生脓毒性休克的患儿,用注射用盐酸万古霉素(生产厂家:希腊VIANXS.A,批准文号:进口药品注册证号H20140174)协同碳青霉烯类药物对其进行抗感染治疗。对于进行脑脊液或血液细菌培养的结果为阳性的患儿,按照其进行药敏试验的结果选用合适的抗生素对其进行治疗。在患儿住院期间,定期对其进行血常规、血清PCT、C反应蛋白(CRP)、腰椎穿刺检查和血培养。根据患儿病情的改善情况,定期复查其头颅MRI,以明确其是否存在硬膜下积液或其他的并发症。对于并发硬膜下积液的患儿,其积液的量若较少,且无相关的症状,继续对其进行抗感染治疗,并动态观察其临床表现及影像学表现。多数并发硬膜下积液的患儿在接受积极的抗感染治疗后,其积液的量会明显减少。患儿若出现神经功能改变、颅内压增高的现象,或对其进行影像学检查的结果显示其脑脊液的量增加,则对其进行手术治疗。
1.3 观察指标
观察对比入院时两组患儿外周血中血红蛋白(Hb)的含量、CRP和PCT的水平、脑脊液中WBC、蛋白定量和葡萄糖的水平,分析导致其并发硬膜下积液的危险因素。
1.4 统计学方法
应用SPSS 24.0统计软件对本次研究中的数据进行分析,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验,P<0.05为差异具有统计学意义。对导致化脓性脑膜炎患儿并发硬膜下积液的相关因素进行Logistic回顾性分析。
2 结果
2.1 两组患儿相关指标的对比
与对照组患儿相比,观察组患儿外周血中Hb的含量较低,其外周血中CRP的水平、脑脊液中的蛋白定量均较高,P<0.05。两组患儿外周血中PCT的水平、脑脊液中的WBC、葡萄糖水平相比,P>0.05。详见表1。
表1 两组患儿相关指标的对比(± s )

表1 两组患儿相关指标的对比(± s )
组别 例数 Hb(g/L) CRP(mg/L) PCT(ng/mL) WBC(×106/L) 蛋白定量(mmol/L) 葡萄糖(mmol/L)对照组 102 102.43±12.59 46.78±5.93 12.24±0.37 1678.79±212.34 1543.29±248.76 1.85±0.46观察组 18 89.57±8.43 249.27±35.42 12.96±5.31 1750.83±252.43 1972.46±315.84 1.78±0.34 t值 4.164 54.547 1.378 1.289 6.469 0.616 P值 0.000 0.000 0.171 0.200 0.000 0.539
2.2 导致化脓性脑膜炎患儿并发硬膜下积液的独立危险因素
对导致化脓性脑膜炎患儿并发硬膜下积液的相关因素进行Logistic回顾性分析的结果显示,患儿外周血中Hb的含量较低,其外周血中CRP的水平、脑脊液中的蛋白定量较高是导致其并发硬膜下积液的独立危险因素。详见表2。
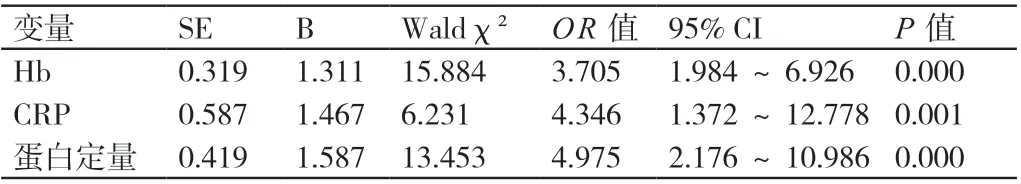
表2 导致化脓性脑膜炎患儿并发硬膜下积液的独立危险因素
3 讨论
化脓性脑膜炎是儿科的常见疾病,具有较高的致残率和致死率。年龄在1岁以内的婴幼儿是该病的高发人群,且患儿的年龄越小,其预后越差。硬膜下积液是化脓性脑膜炎患儿最为常见的一种并发症,不仅可损害其神经功能,还可导致其脑组织受压,影响其生长和发育,使其出现神经功能障碍[2]。因此,准确地掌握化脓性脑膜炎患儿并发硬膜下积液的危险因素对于改善其预后十分重要。
通过进行本次研究可知,并发硬膜下积液的化脓性脑膜炎患儿外周血中Hb的含量明显降低,其血清CRP的水平及脑脊液中的蛋白定量均明显升高。其原因为,化脓性脑膜炎患儿在并发硬膜下积液后,其机体中的内毒素和病菌可损害其血脑屏障,促使其脑及脑膜血管的通透性增加,使其血浆内的蛋白较易穿入硬膜下,生成硬膜下积液,从而可导致其外周血中Hb的含量下降。CRP是临床上常用的炎症反应监测指标,其水平的变化可反映机体发生炎症反应的情况。化脓性脑膜炎患儿血清CRP的水平越高,提示其血脑屏障受损的程度越严重,其并发硬膜下积液的风险也越高[3]。随着患儿发生炎症反应程度的加重,其脑血管生成炎症栓塞的风险也可增加,从而可升高其发生硬膜下积液的风险。在人体正常的生理状态下,因血脑屏障作用的存在,脑脊液中的蛋白定量通常较低。但在化脓性脑膜炎并发硬膜下积液患儿的体内,由于细菌损害了其血脑屏障,其脑血管中生成炎症栓塞,可导致其出现细菌溶解及脑脊液回流障碍,最终可导致其脑脊液中的蛋白定量增加。PCT也是临床上常用的炎症反应监测指标之一。当机体被寄生虫、真菌及细菌感染后,机体中PCT的含量就会明显升高。当机体仅出现局部炎症或轻微的细菌、真菌感染时,机体中PCT的水平无明显的改变。WBC也可提示机体发生炎症反应的情况,但其水平易受到诸多因素的影响。脑脊液中的糖主要来自于血糖,其正常范围通常为血糖水平的60%。细菌繁殖需消耗较多的葡萄糖,故脑脊液中糖的含量下降得越快,提示细菌繁殖生长越显著、细菌对血脑屏障的破坏程度越严重,其所导致血管通透性增加的风险也越高。
综上所述,化脓性脑膜炎患儿外周血中Hb的含量下降、其外周血中CPR的水平及脑脊液中的蛋白定量升高是导致其并发硬膜下积液的危险因素。关于化脓性脑膜炎患儿外周血中PCT的水平、脑脊液中的WBC、葡萄糖的水平与其并发硬膜下积液之间的关系,还需临床上扩大病例样本进行进一步的研究。

