经鼻高流量氧疗对慢性阻塞性肺疾病急性加重合并呼吸衰竭患者治疗失败的危险因素分析*
卢健聪,邱惠中,陈丽丽
广东省惠州市中心人民医院:1.呼吸二区;2.急诊科;3.感染内科,广东惠州 516001
慢性阻塞性肺疾病(COPD)患者每年发生0.5~3.5次的急性加重,慢性阻塞性肺疾病急性加重(AECOPD)常合并呼吸衰竭,会导致病死率增加[1]。无创通气能有效降低AECOPD合并呼吸衰竭的气管插管率和病死率,成为AECOPD合并呼吸衰竭首选的治疗手段,但无创通气对于10%~25%的患者仍然无效,部分原因是患者对面罩的不耐受[2]。经鼻高流量氧疗(HFNC)有望解决这一难题。HFNC可以提供精确的氧浓度,主动加温加湿以提供舒适的气流,患者耐受性良好。一项Meta分析表明:HFNC可改善AECOPD患者缺氧症状和CO2潴留情况,降低气管插管率,减轻不良反应[3]。然而,不是所有AECOPD合并呼吸衰竭的患者都可以成功用HFNC治疗,KANG等[4]发现HFNC治疗的失败可能会导致呼吸衰竭患者的插管延迟和临床结局恶化,增加病死率。因此,总结HFNC对AECOPD合并呼吸衰竭患者治疗失败的危险因素,可以早期识别这类患者,避免因HFNC应用不当而延误治疗。本研究回顾性分析了2019年1-12月于本院接受HFNC治疗的AECOPD合并呼吸衰竭的50例患者的病历资料,分析了导致HFNC治疗失败的危险因素,现将研究结果报道如下。
1 资料与方法
1.1一般资料 将2019年1-12月于本院住院治疗的AECOPD合并呼吸衰竭患者共50例纳入研究。纳入标准:患者均符合《内科学》第9版中关于AECOPD、呼吸衰竭的诊断标准[5];患者开始使用的呼吸支持治疗均为HFNC,治疗时间≥2 h。排除标准:临床资料不齐全;患者放弃治疗或者自动出院。根据HFNC治疗的结局——患者是否需行机械通气(包括无创通气和有创通气),将患者分为治疗成功组和治疗失败组。
1.2方法
1.2.1回顾性分析 根据病历资料,对患者一般情况(年龄、性别、COPD病程、呼吸衰竭类型、HFNC起始流量)、气管插管史、慢性阻塞性肺疾病评估测试(CAT)、APACHEⅡ评分、降钙素原(PCT)、脑钠肽(BNP)、血糖、血肌酐、血红蛋白、清蛋白、呼吸频率、心率、平均动脉压(MAP)、治疗前血气分析指标[包括pH值、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、HCO3-]、氧合指数(OI)、治疗2 h后的ROX指数进行回顾性分析。
1.2.2患者的治疗 HFNC设备采用新西兰费雪派克高流量湿化治疗仪(型号为AIRVOTM2 Humidifier),初始设置参数:温度34 ℃,根据患者舒适性、痰液黏稠度等在40~60 L/min调节流量,使之达到患者可以耐受的最大流量,吸氧浓度(FiO2)40%,结合血气分析指标动态调整,以维持血氧饱和度≥90%。入院后持续HFNC治疗,同时予以常规药物治疗,包括抗菌药物、支气管扩张剂、祛痰剂、糖皮质激素等,待原发病控制后逐渐降低HFNC参数。HFNC撤离标准:流量<20 L/min,且FiO2<30%。若出现病情恶化,达到无创通气指征或气管插管指征则随时终止治疗,立即转为无创或有创机械通气,视为HFNC治疗失败。机械通气的指征参考呼吸衰竭治疗中的标准[3]。
1.3统计学处理 采用SPSS22.0软件进行数据分析。单因素分析:对计量资料的分析采用t检验(正态分布)或秩和检验(Mann-WhitneyU,非正态分布),对计数资料的分析采用χ2检验。多因素分析:将单因素分析中差异有统计学意义的变量纳入Logistic回归分析(如果是计量资料,则先转换为不同的等级变量,再进行回归分析),计算比值比(OR)及其95%可信区间(CI)。P<0.05为差异有统计学意义。
2 结 果
2.1两组一般情况比较 接受HFNC治疗的AECOPD合并呼吸衰竭的50例患者中,纳入治疗成功组的有39例,纳入治疗失败组的有11例,治疗失败率为22%(11/50)。治疗失败组中转为无创通气6例,转为有创正压通气5例。两组间性别构成、年龄、COPD病程、Ⅰ型呼吸衰竭比例、HFNC起始流量比较,差异均无统计学意义(P>0.05),见表1。

表1 两组间一般情况的比较
2.2HFNC治疗失败的单因素分析 单因素分析显示,CAT评分高、APACHEⅡ评分高、BNP水平高、呼吸频率快、pH值低、PaCO2高、治疗2 h后ROX指数低是AECOPD合并呼吸衰竭患者HFNC治疗失败的危险因素(P<0.05)。气管插管史、PCT、血糖、血肌酐、血红蛋白、清蛋白、心率、MAP、PaO2、HCO3-、OI不是AECOPD合并呼吸衰竭患者HFNC治疗失败的危险因素(P>0.05),见表2。
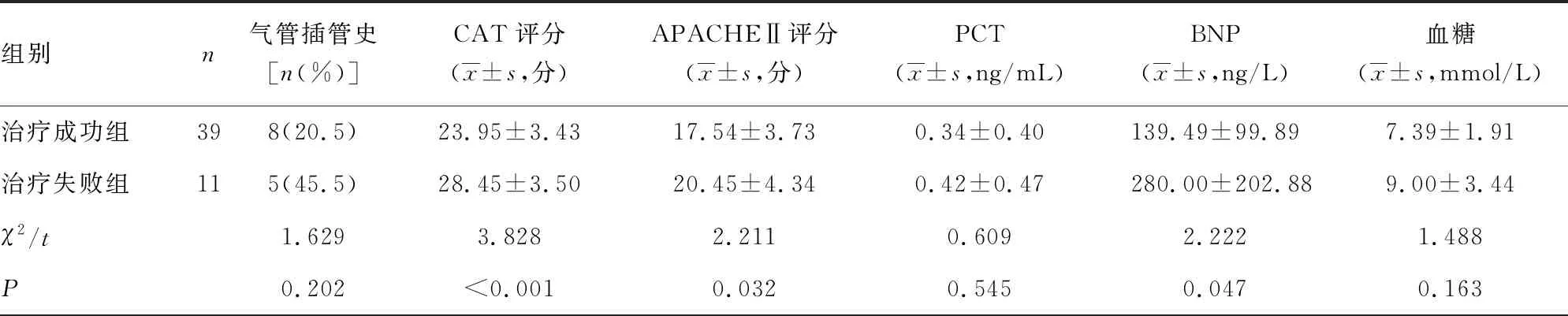
表2 HFNC治疗失败的单因素分析
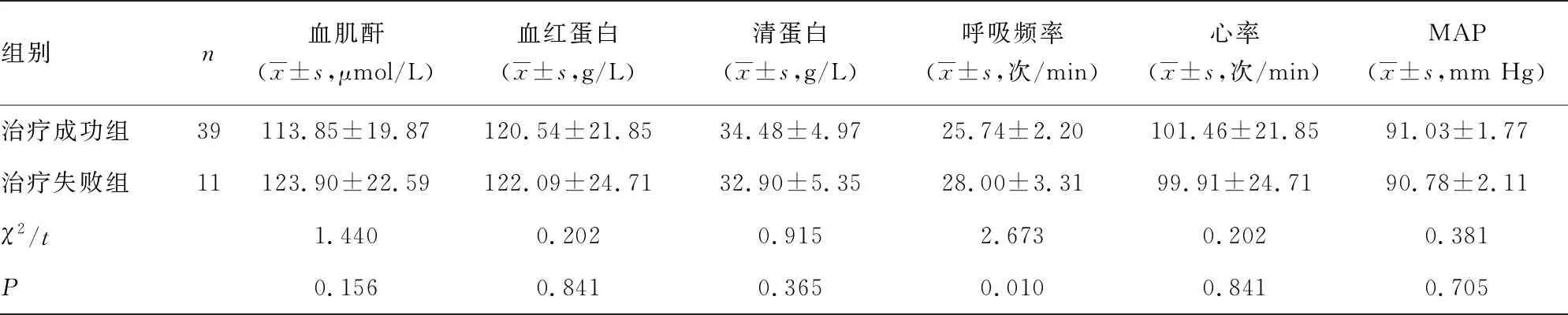
组别n血肌酐(x±s,μmol/L)血红蛋白(x±s,g/L)清蛋白(x±s,g/L)呼吸频率(x±s,次/min)心率 (x±s,次/min)MAP(x±s,mm Hg)治疗成功组39113.85±19.87120.54±21.8534.48±4.9725.74±2.20101.46±21.8591.03±1.77治疗失败组11123.90±22.59122.09±24.7132.90±5.3528.00±3.3199.91±24.7190.78±2.11χ2/t1.4400.2020.9152.673 0.2020.381P0.1560.8410.3650.0100.8410.705

组别npH值(x±s)PaO2(x±s,mm Hg)PaCO2(x±s,mm Hg)HCO3-(x±s,mmol/L)OI(x±s)治疗2 h后ROX指数(x±s)治疗成功组397.39±0.0867.69±23.7456.78±20.5933.04±6.91207.02±87.996.50±1.80治疗失败组117.29±0.1574.46±32.4780.18±31.5238.11±12.27191.66±101.153.87±1.84χ2/t2.2020.7682.9431.3130.4954.277P0.0490.4470.0050.2140.623<0.001
2.3HFNC治疗失败的多因素分析 对单因素分析有意义的因素赋值如下。CAT评分:<28分=0,≥28分=1;APACHEⅡ评分:<20分=0,≥20分=1;BNP:<280 ng/L=0,≥280 ng/L=1;呼吸频率:<28次/min=0,≥28次/min=1;pH值:>7.30=0,≤7.30=1;PaCO2:<80 mm Hg=0,≥80 mm Hg=1;治疗2 h后ROX指数:<3.8=0,≥3.8=1。以HFNC是否治疗失败为应变量,将赋值后的自变量引入二分类多因素Logistic分析,结果显示,HFNC治疗前BNP≥280 ng/L(OR=6.727,95%CI:1.062~42.602,P=0.043)、pH值≤7.30(OR=7.613,95%CI:1.400~41.380,P=0.019)是HFNC治疗失败的独立危险因素,见表3。

表3 HFNC治疗失败的多因素Logistic回归分析
3 讨 论
目前,已证实HFNC对COPD的益处有降低呼吸频率、增加潮气量、改善通气效率、呼气相微正压效应、减少呼吸做功等。SUN等[6]的观察性队列研究发现,在患有中度高碳酸血症性呼吸衰竭的COPD患者中,与无创通气相比,HFNC的使用不会导致治疗失败率的增加,两组28 d病死率无明显差异。但是,本研究显示,接受HFNC治疗的AECOPD合并呼吸衰竭的50例患者中,有11例治疗失败,失败率22%,治疗失败组中转为无创通气6例,有创正压通气5例。这说明并不是所有AECOPD合并呼吸衰竭的患者都能从HFNC中获益,HFNC不能完全替代无创或有创机械通气。ROCA等[7]的研究表明,HFNC治疗失败率高达28%,治疗失败率与本研究结果相近。因此,在启动HFNC治疗时需要充分对患者进行评估,治疗后更需对患者进行密切监测,以减少HFNC治疗的失败。
本研究显示,CAT评分高、APACHEⅡ评分高是AECOPD合并呼吸衰竭HFNC治疗失败的危险因素。CAT评分与COPD患者肺功能相关[8],本研究中,治疗失败组的CAT评分明显更高,CAT平均分高达28分,相当于肺功能GOLD分级中的Ⅲ级、Ⅳ级,提示对于重度肺功能减退尤其是极重度肺功能减退的患者,HFNC治疗可能不是首选。APACHEⅡ评分系统可用于评价患者疾病严重程度,APACHEⅡ评分>12分时,气管插管风险显著增加。GADRE等[9]回顾性分析了670例机械通气的COPD患者,发现APACHEⅡ评分较高的患者病死率更高。胡述立等[10]发现APACHEⅡ评分>24分时,HFNC治疗老年AECOPD合并呼吸衰竭的效果劣于无创通气。本研究显示,治疗2 h后ROX指数低是AECOPD合并呼吸衰竭患者HFNC治疗失败的危险因素(P<0.05)。ROX指数是指脉搏血氧饱和度(SpO2)/FiO2与呼吸频率的比值,2016年ROCA等[7]报道了通过使用Cox比例风险模型计算发现ROX指数>4.88可以预测HFNC治疗成功。在ZEMACH等[11]进行的多变量分析中,ROX指数升高是HFNC成功的唯一独立预测因子。这表明,ROX指数低的患者可能需要更早的机械通气。本研究结显示,呼吸频率快、pH值低、PaCO2高是AECOPD合并呼吸衰竭患者HFNC治疗失败的危险因素(P<0.05)。FRICKE等[12]研究发现,在呼吸较急促的COPD患者,HFNC首先降低呼吸频率,从而降低了患者呼吸做功,其次冲刷上呼吸道无效腔,能有效降低无效腔,提高有效肺泡通气量,从而控制PaCO2。MASCLANS等[13]发现HFNC在咽部可产生较小的呼气相微正压,口腔关闭后压力效应最为明显,口腔关闭时,流量每提升10 L/min,一般产生大约0.7 cm H2O的气道压力,类似持续气道正压通气(CPAP)效应,减少呼吸做功,改善氧合作用,而张口时压力则为0.35 cm H2O。镇坷等[14]发现呼吸频率是预测HFNC治疗转为机械通气的重要指标。当COPD患者严重呼吸困难,呼吸频率快,PaCO2高,机体无法通过代偿调节时,pH值降低,HFNC理论上最多可以提供大约7 cm H2O的气道正压;当患者病情较重,7 cm H2O正压支持无法满足患者需要时,呼吸频率无法改善,呼吸窘迫,甚至张口呼吸,由于漏气较多,气道压力会更低,可能<3 cm H2O,根本无法减少呼吸做功,单靠冲刷上呼吸道无效腔改善通气效果有限,肺泡通气量难以增加,无法有效降低CO2分压,最终造成HFNC治疗失败。本研究显示,pH值≤7.30是HFNC治疗失败的独立危险因素。一项前瞻性研究比较了HFNC和无创通气在重度AECOPD和中度高碳酸血症急性呼吸衰竭患者中的疗效,HFNC组和无创通气组的30 d病死率和插管率无明显差异[15]。上述研究中入选的Ⅱ型呼吸衰竭患者的血气分析pH值范围为7.25~7.35,平均7.30。对于pH值<7.25的高碳酸血症患者能否进行HFNC治疗,目前尚无定论,有待更多的研究去证实。国内专家共识指出HFNC治疗的相对禁忌证是通气功能障碍(pH值<7.30)[16],因为pH值<7.30的通气障碍应用HFNC治疗,失败率可能会增加,这与本研究结论类似。
本研究显示,HFNC治疗前BNP≥280 ng/L是HFNC治疗失败的独立危险因素。BNP是一种利钠肽激素,主要由心脏(尤其是心室)释放,心力衰竭时BNP的释放增加,与心室充盈压高有关。血浆BNP>100 ng/L作为心力衰竭诊断界值的灵敏度为90%,特异度为73%[17]。无创通气可以有效改善心力衰竭引起的心源性肺水肿,降低气管插管率和病死率,无创通气可作为心源性肺水肿的一线治疗方式。ROCA等[18]对10例Ⅲ级心力衰竭患者使用HFNC治疗发现,HFNC对急性心力衰竭也有治疗作用,特别适合那些无法耐受无创通气的患者。目前对心力衰竭患者,仅有少量小样本的研究显示HFNC治疗有潜在的优势[18]。本研究纳入的患者为AECOPD合并呼吸衰竭患者,BNP水平升高提示合并心功能不全,相当于这些患者存在多器官功能不全。多器官功能不全是HFNC失败的独立预测因素[16]。对于重症患者,一直保持口腔关闭有很大的难度,HFNC治疗时难以达到有效的呼气末正压,加上HFNC的呼气末正压效应明显弱于无创通气,所以在一些严重肺水肿患者中无创通气的治疗效果更好。赵慧颖等[19]研究发现治疗前BNP水平高为HFNC治疗失败的独立危险因素。
总之,HFNC虽然可以用来治疗AECOPD合并呼吸衰竭的患者,但部分患者可能出现治疗失败,HFNC治疗前BNP≥280 ng/L、pH值≤7.30是HFNC治疗失败的独立危险因素。对于存在这些危险因素的患者需要谨慎决定是否采用HFNC治疗,治疗时注意密切监测,若治疗无效,应立即更换为无创通气或气管插管,避免因延迟插管而增加病死率。

