不同穿刺点止血方案对缺血性脑血管病患者脑血管内支架植入术后血管并发症的影响
周晓闻 庄建华 刘洪超
1海军军医大学第二附属医院神经内科,上海 200003
2海军军医大学第二附属医院介入诊疗科,上海 200003
缺血性脑血管病(ischemic cerebrovascular disease,ICVD)是指各种原因导致的颅内外动脉狭窄或完全闭塞诱发的脑部病变,包括短暂性脑缺血、脑梗死[1-3]。ICVD具有病情危重、致残率与病死率均高的特点。随着中国社会老龄化结构的逐步深化,ICVD的发病率呈逐渐升高的趋势[4-6]。在临床治疗水平不断提高的前提下,ICVD的临床病死率得到一定的控制,但致残率仍居高不下。经皮血管内支架成形术(percutaneous transluminal angioplasty stent,PTAS)是治疗ICVD的主要方式,具有微创、动脉再通率高、血流恢复时间短等优势[7-8]。PTAS是采用经股动脉穿刺入路达责任血管后释放支架的,因此,术后对穿刺点的压迫止血时间与方式对于患者的术后恢复具有重要意义。目前,临床上的压迫方式主要包括人工手指压迫、砂袋压迫和经皮血管缝合等,压迫时间为15 min~1.5 h[9-11]。压迫方案不佳可导致患者术后发生穿刺点仍出现假性动脉瘤形成、穿刺点渗血血肿、动静脉瘘形成等并发症,从而对患者术后恢复造成不良影响。为了寻找到良好的压迫止血时间与方式,特开展此项回顾性研究。现报道如下。
1 资料与方法
1.1 一般资料
收集2019年1月至2020年10月在海军军医大学第二附属医院接受PTAS治疗的ICVD患者的临床资料。纳入标准:(1)符合《中国缺血性脑血管病血管内介入诊疗指南2015》[12]中相关诊疗标准;(2)年龄≥18岁;(3)围手术期资料完整。排除标准:(1)经医学影像学观察责任血管内钙化严重,无法行PTAS治疗;(2)存在凝血功能异常;(3)对于造影剂及对研究所涉及的药物过敏;(4)有精神科疾病;(5)穿刺点皮肤有破溃;(6)合并糖尿病周围血管病变。根据纳入和排除标准,共纳入78例ICVD患者,并根据压迫方式不同分为常规组(采用常规压迫止血方案)和观察组(采用短时指压止血方案),各39例。常规组中,男性23例,女性16例;年龄46~72岁,平均年龄(62.81±8.29)岁;责任血管:颈总动脉11例,颈内动脉13例,基底动脉5例,椎动脉10例。观察组中,男性22例,女性17例;年龄45~74岁,平均年龄(63.02±9.04)岁;责任血管:颈总动脉10例,颈内动脉12例,基底动脉6例,椎动脉11例。两组患者的性别、年龄、责任血管比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 穿刺方法
两组患者采用相同的穿刺方法。于数字减影血管造影机引导下,采用传统Seldinger技术进行造影。常规消毒后,使用穿刺针经皮穿刺股动脉并顺动脉走向刺入股动脉,置入5 F导管鞘,依据责任血管及介入诊治要求,置入不同导管,进行造影及治疗。术毕拔出导管、导管鞘,使用消毒纱布卷对穿刺点进行压迫,并以透气的黏性弹力绷带加压包扎穿刺点,以人工加压穿刺点压力,使用平车将患者送回病房。
1.2.2 压迫方法
常规组患者采用常规压迫止血方案:患者取平卧位,使用重量为1 kg的专用沙袋压迫穿刺处,并以绷带妥善固定,压迫30 min,术肢制动8~12 h,绝对卧床24 h。观察组患者采用短时指压止血方案:术者以左手无名指、中指、食指顺着股动脉的走向按压,三指均置于穿刺点的近心端,中指置于血管穿刺处上方,以髂骨作为着力点,力度以可触及术肢端的足背动脉搏动为宜,压迫15 min。压迫后按照上述常规方法术肢制动6 h,绝对卧床24 h。期间若需要进行排便、轻微的床上活动、咳嗽、打喷嚏等,需对压迫处加压。
1.3 观察指标
(1)比较两组患者的压迫止血效果(成功止血率、成功止血时间)、血管并发症(假性动脉瘤、动静脉瘘、下肢深静脉血栓形成、穿刺点渗血血肿、毛细血管出血)与相关并发症(足背动脉搏动减弱、术肢麻木、穿刺点皮温降低)的发生情况。(2)统计并比较两组患者的术后恢复指标,包括术肢制动时间、下床活动时间、住院时间。(3)于术前、术后3 d采集全部患者空腹外周静脉血样3 ml,使用离心机以3000 r/min的离心速度离心10 min,离心半径14.5 cm,获得血清于-20℃专用冰箱内保存备用。检测两组患者手术前后的血管内皮功能指标,包括内皮素-1(endothelin-1,ET-1)、一氧化氮(nitric oxide,NO)、血管内皮生长因子(vascular endothelial growth factor,VEGF)水平。采用酶联免疫吸附法检测两组患者的血管内皮功能指标,操作步骤严格按照试剂盒说明书进行。
1.4 统计学方法
应用SPSS 23.0软件进行统计分析。计量资料采用(x±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;计数资料以n(%)表示,组间比较采用χ2检验和Fisher确切概率法。以P<0.05为差异有统计学意义。
2 结果
2.1 止血效果与恢复指标的比较
两组患者的成功止血率比较,差异无统计学意义(P>0.05);观察组患者的成功止血时间、术肢制动时间、下床活动时间、住院时间均短于常规组患者,差异均有统计学意义(P<0.05,表1)。
2.2 血管并发症发生情况
观察组患者的血管并发症发生率为10.26%(4/39),低于常规组患者的28.21%(11/39),差异有统计学意义(χ2=4.044,P<0.05,表2)。全部并发症均给予对症处理,经再压迫或切开、缝合后均消失。
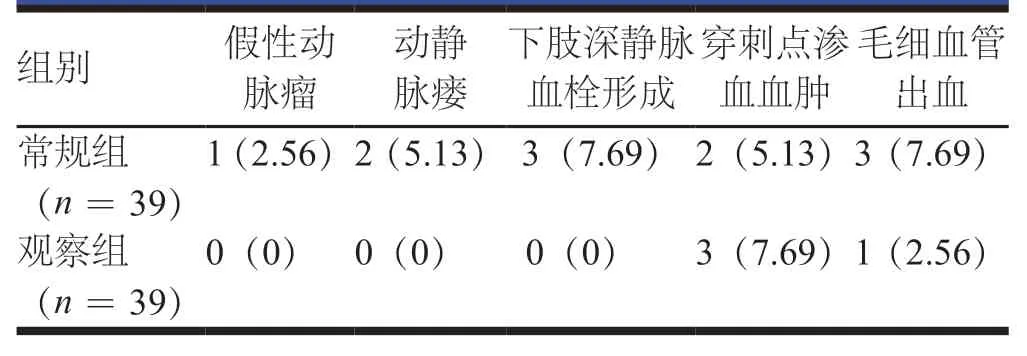
表2 两组患者血管并发症发生情况[n(%)]
2.3 相关并发症发生情况
观察组患者相关并发症的总发生率为5.13%(2/39),低于常规组患者的33.33%(13/39),差异有统计学意义(χ2=9.987,P<0.05,表3)。全部不良反应经按摩、适度活动等干预后均消失。

表3 两组患者相关并发症发生情况[n(%)]
2.4 血管内皮功能指标的比较
术前,两组患者的VEGF、ET-1和NO水平比较,差异均无统计学意义(P<0.05)。术后3 d,两组患者的VEGF、ET-1水平均低于本组术前,差异均有统计学意义(P<0.05);术后3 d,观察组患者的VEGF、ET-1水平均低于常规组患者,差异均有统计学意义(t=2.546、2.645,P<0.05)。术后3 d,两组患者的NO水平均高于本组术前,差异均有统计学意义(P<0.05);术后3 d,观察组患者的NO水平高于常规组患者,差异均有统计学意义(t=2.601,P<0.05,表4)。
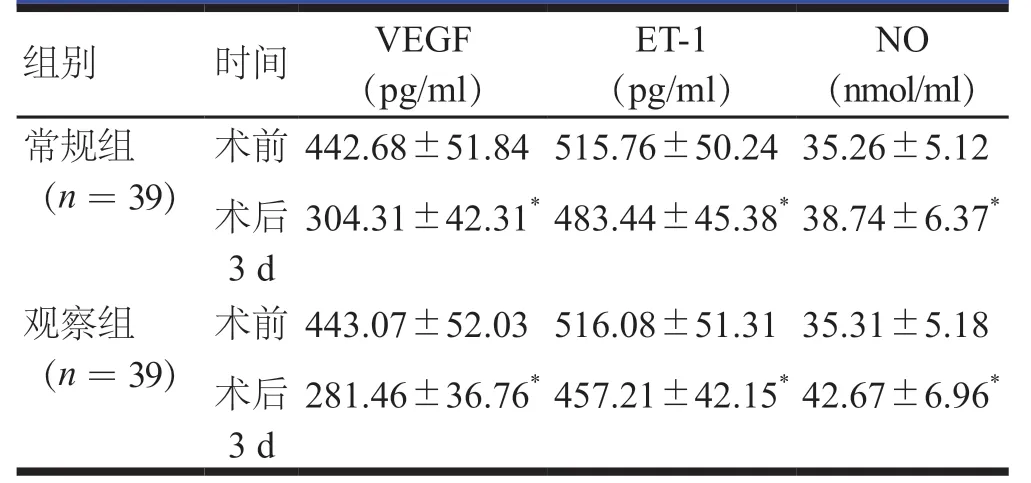
表4 两组患者血管内皮功能指标的比较(x±s)
3 讨论
ICVD具有较高的发病率,占脑血管疾病总数的75%以上[13-15]。随着血管腔内治疗技术的发展,PTAS治疗已成为ICVD的主要治疗方案。PTAS治疗ICVD能够快速开通责任血管,恢复脑部血供,减少脑缺血区域的损伤,对于减少患者术后功能障碍具有重要意义。PTAS操作需穿刺股动脉,术闭对穿刺点的止血时间与方式成为PTAS治疗不可忽视的重要环节。穿刺点术后主要可见假性动脉瘤、动静脉瘘、下肢深静脉血栓以及穿刺点动脉血栓形成等并发症,可导致远端肢体缺血发生,甚至可能诱发肺栓塞,从而危及患者生命[16-18]。在ICVD的形成与进展过程中,患者的血管内皮功能发挥重要作用。多数ICVD的发生发展与动脉粥样硬化相有关,且ICVD的发生亦可对进一步损伤患者的血管内皮功能。因此,ICVD与其他手术患者相比,血管内皮功能不佳对术后穿刺点压迫止血造成了一定困难。
PTAS治疗后对股动脉穿刺点的压迫方法主要包括人工指压、器械压迫与伤口缝合等。既往临床上多采用术后砂袋压迫方法,压迫后术肢制动时间较长(8~12 h)[19-20]。但是,砂袋压的稳定性较差,压迫时间较长,不仅给患者造成了生理与心理压力,也影响了压迫止血效果,不利于术后恢复。人体的正常凝血机制为外源性凝血,时间为1~10 s,而内源性凝血时间为5~10 min。股动脉穿刺点通常于术后20 min内可形成凝血,出血主要发生于术后2 h内。血管壁功能、血小板、血液凝固系统对于动脉止血发挥着重要作用。人工指压不但能够减慢血流速度,促使血小板积聚与黏附,而且可激活大量凝血因子的活性,形成以血小板为核心的凝血块,从而达到止血目的。基于上述凝血机制,本研究中,观察组患者采用短时指压止血的方案,将压迫时间缩短至15 min,术肢制动6 h,极大缩短了压迫止血时间,减轻了患者的生理与心理不适,促进了患者术后恢复。特别是缩短了卧床时间有利于预防患者下肢深静脉血栓形成与穿刺点动脉血栓形成,从而为患者血流动力学的恢复提供了良好的基础,有利于促进ICVD患者机体恢复,对患者术后肢体功能、神经功能的恢复均具有积极作用。
本研究发现,两组患者的压迫止血成功率无统计学差异,提示短时指压止血能够达到常规压迫止血的效果。但观察组患者术后血管并发症与相关并发症的发生率均低于常规组,提示短时指压止血能够有效降低PTAS术后血管并发症与相关并发症的发生风险,从而为患者术后恢复奠定良好的基础。通过对比可知,术后,两组患者的血管内皮功能指标均有所改善,这与PTAS的疗效有关,但研究患者的血管内皮功能优于常规组,提示短时压迫止血通过缩短患者术后术肢制动时间、卧床时间、下床活动时间等,促进了患者术后恢复,使患者血管内皮功能得到进一步改善,这一点对于提高患者预后生活质量具有积极作用。
综上所述,短时指压止血方案将压迫时间缩短至15 min,术肢制动时间缩短至6 h,应用于脑血管内支架植入术治疗的患者中,止血效果可达常规方案效果,并可降低术后血管及相关并发症的发生风险,促进患者术后血管内皮功能更好的恢复。

