顺产分娩会阴侧切术孕产妇未预防应用抗生素的可行性分析
蔡晓慧
(鞍山市第三医院妇产科,辽宁 鞍山 114031)
近年来,随着社会经济水平的不断改善,人们的生活水平不断提升,加之优生优育政策的不断推广,使很多高龄初产妇不断增多[1]。由于产妇对营养的需求不断提升导致临床上巨大儿的发生率在不断的增加,使其在分娩过程中进行会阴侧切手术的孕产妇人数也在不断增加。会阴侧切手术具有多种优势,能够有效预防会阴部撕裂,对盆底肌肉具有良好的保护作用,且具有易修补和愈合良好的特点。在产妇分娩时,如果不能及时保护会阴部,很容易会导致会阴部出现撕裂等相关表现,甚至会导致产妇子宫出现脱垂,严重时会出现大小便失禁等症状[2]。为有效防止产后出现感染等相关情况,提升产妇经会阴侧切手术后的总体恢复和预后效果,一般在术后会常规为产妇预防应用抗生素干预。近年的研究认为,预防应用抗生素并不会对产妇的感染起到良好的预防作用[3]。基于此,本研究旨在分析顺产分娩会阴侧切手术孕妇未预防应用抗生素的临床可行性。
1 资料与方法
1.1 一般资料 将2018年3月至2019年3月到我院实施会阴侧切手术的96例产妇分为观察组和对照组,均为48例,观察组中已婚孕产妇32例,未婚孕产妇16例,对照组中已婚孕产妇34例,未婚孕产妇14;观察组产妇年龄20~36岁,平均年龄为(29.48±6.47)岁,对照组产妇年龄21~37岁,平均年龄为(29.44±6.52)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准 ①所有调查对象均为经阴道分娩的孕产妇,且存在阴道会阴侧切的指征。②所有调查对象经过神经组织麻醉后进行左侧会阴侧切。③所有调查对象均对本研究知情,且签署知情同意书,临床资料完整。
1.2.2 排除标准 ①存在精神异常或意识障碍的产妇。②在入组前合并严重的传染性病症或全身感染疾病的孕产妇。③对会阴侧切手术不耐受的孕产妇。④存在凝血功能障碍或相关血小板病症的孕产妇[4]。
1.2.3 诊断标准 根据我国卫生健康委员会制订的《医院感染诊断标准》进行诊断:①术后产妇存在严重的伤口疼痛,且存在发热和寒颤等表现。②不存在肉眼可见的伤口红肿、化脓或裂开等表现。③产妇的伤口分泌物经过细菌培养,结果显示为阳性,经过血常规检验发现白细胞计数和中性粒细胞计数明显升高[5]。
1.3 方法 所有调查对象均选择会阴侧切手术方案进行顺产分娩指导,在进行常规会阴部消毒后,通过5%利多卡因进行局部麻醉。选择产妇左侧会阴部作为垂直点,在垂直点的左侧作一20°~30°的引线,同时在子宫收缩间隔期,根据胎儿的大小沿引线对会阴壁剪开,切口长度保持在3~4 cm,如果产妇出血量较多,可采用无菌纱布进行压迫止血。在胎儿娩出后通过可吸收线缝合阴道黏膜、阴道肌层和皮肤。观察组产妇在会阴切开后,通过甲硝唑进行阴道壁和切口部位的冲洗,对阴道黏膜进行连续锁边缝合,对会阴基层尖端进行缝合,并且对会阴部皮肤进行连续皮内缝合,在缝合时应保证层次清楚,对和整齐,避免留有死腔。在缝合结束后采用浸有0.5%的碘伏纱布对接口部位湿敷30 min,术后选择健侧卧位,同时需保证孕产妇的外阴部清洁和干燥,每日进行2次碘伏棉球擦洗。对照组均通过同一组助产士进行干预,手术当日和切开会阴壁后,静脉滴注抗生素,根据产妇的需求合理为产妇选择青霉素、头孢菌素和甲硝唑等抗生素进行干预,连续用药3 d。
1.4 观察指标 比较两组调查对象的疼痛情况,采用视觉模拟量表(Visual Analogue Scale,VAS)进行评估,满分为10分,分数越高说明疼痛程度越严重。统计两组调查对象经过不同干预后的术后感染发生率,主要对伤口分泌物进行采集,选择医用棉签在伤口部位蘸取分泌物后放置于密封的培养液中,采用全自动微生物鉴定仪进行检验,如出现超过2次的阳性培养结果,即可诊断为伤口感染。本研究主要质控菌株为大肠癌细菌[3]。统计两组调查对象的一期伤口愈合率,并统计两组调查对象的子宫复旧率。比较两组研究对象的产后住院时间。
1.5 统计学分析 用SPSS 25.0统计学软件对数据进行分析。计量资料用()表示,组间比较行t检验;计数资料用[n(%)] 表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
观察组的VAS评分、感染发生率、一期伤口愈合率、子宫复旧率与对照组比较无差异(P>0.05);观察组产后住院时间为(4.02±1.13)d,对照组为(6.74±1.28)d(P<0.05)。见表1。
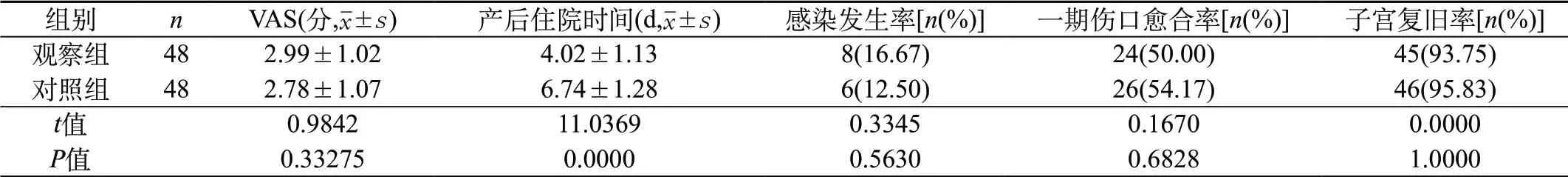
表1 两组调查对象的VAS评分和产后住院时间比较
3 讨论
在临床分娩时,胎头在产道进展时会产生一定的挤压作用,易导致会阴部组织变得脆弱,在胎头经过阴道口时,很容易因为产妇用力而导致程度不一的裂伤。现今,在产科手术中,自然分娩的初产妇一般都会进行会阴侧切,主要目的就是为了使生产进展更加顺利,且切开会阴部能有效减少会阴部的阻力,在很大程度上可防止会阴部出现严重的撕裂伤,对于促进胎儿的娩出也具有重要的价值[6]。
会阴的侧切切口距离尿道口和肛门相对较近,且直接与阴道黏膜相连接,因此很容易被大小便和阴道中的分泌物而污染,进而导致较为严重的切口感染。近年来,会阴切口感染的发生率表现为逐年上升的趋势。有临床研究报道显示,会阴切口感染的发生率已上升至2.5%[7]。这会在很大程度上给产妇带来较大的痛苦,对于其整体的生活质量也会产生严重干扰。合理应用抗生素是预防伤口感染的一个重要环节。在通常情况下,大型手术可在短时间内应用抗生素进行抗感染治疗,对于一些清洁无污染或者轻度污染的伤口或者预估感染率不足5%的手术,最好避免应用抗生素,以有效提升产妇的恢复质量[8]。如果术前产妇没有明显的感染征象,在进行会阴侧切手术后孕妇的免疫功能因孕期抑制转变为产后过度增强,会阴部可能会存在较强的抗感染能力和再愈合能力[9]。阴道顺产符合人体的生理结构,对产妇不会产生严重的损伤,所以产后恢复速度相对较快,会阴部的血液循环相对丰富,因此是否要进行全身预防性的应用抗生素一直是临床上高度重视的课题。
本研究调查结果显示,对顺产分娩会阴侧切手术的孕妇未预防应用抗生素不会增加疼痛,也不会增加感染的发生率;两组在一期伤口愈合率和子宫复旧率方面比较,差异无统计学意义,这能够充分证明未预防应用抗生素的可行性。
综上所述,临床对顺产分娩进行会阴侧切手术的孕产妇未预防应用抗生素不会增加患者的疼痛,对患者的感染发生率、一期伤口愈合率和子宫复旧率没有明显的影响,能缩短患者的住院时间,所以临床建议对顺产分娩会阴侧切术的孕产妇如无特殊的临床指征,可避免应用抗生素干预。

