双平面固定胸锁关节前方不稳定性骨折脱位的临床疗效
周金华 张文玺 刘国旗 芮碧宇
胸锁关节骨折脱位是一种临床上少见、受伤机制复杂的损伤,常规X 线检查也容易漏诊和误诊,多伴有胸腔其他脏器损伤。既往的相关研究很少,且治疗的临床经验相对缺乏,患者若得不到及时合理的诊治,常导致脱位无法纠正、创伤性关节炎及持续疼痛而导致上肢功能障碍等。胸锁关节骨折脱位手法复位后难以维持,故目前大多数学者主张手术治疗[1-2]。而胸锁关节前方不稳定骨折脱位相对较多,切开复位内固定同时修复重建关节囊及韧带是目前常用的手术方式[3]。目前临床上常用的内固定材料如桡骨远端斜“T”形钢板、重建钢板等,其最大的问题就是术后再脱位。作者认为单平面的垂直固定抗拔出力较弱,进而想到双平面固定能够很好的防止再脱位的发生。自2005 年3 月至2018 年3 月本院共收治的36 例胸锁关节前方不稳定骨折脱位患者,分别采用单平面和双平面固定,两者进行对比研究,现报道如下。
对象与方法
一、研究对象
本研究共36 例胸锁关节前方不稳定骨折脱位患者,其中男24 例、女12 例,年龄 26 ~76 岁,平均 (53.49±13.44)岁。左侧19 例,右侧17 例。受伤原因:交通伤21 例、跌伤8 例、高处坠落伤7 例。36 例患者中,18 例采用斜“T”型锁定钢板前方固定(单平面组);18 例采用斜“T”型锁定钢板前方固定+柱状钢板下方固定(双平面组)。两组患者一般资料见表1。
二、纳入与排除标准
纳入标准:(1)受伤时间小于3 周的新鲜骨折脱位;(2)胸锁关节前方不稳定骨折脱位;(3)胸锁关节闭合性骨折脱位。
排除标准:(1)胸锁关节后方骨折脱位;(2)胸锁关节陈旧性骨折脱位;(3)胸锁关节开放性骨折脱位;(4)胸锁关节病理性骨折脱位;(5)有严重慢性心衰、糖尿病、肺部疾病等严重基础疾病不能耐受手术者;(6)存在严重精神病无法配合治疗患者;(7)病历资料和复查资料缺失患者。
三、手术方法
(一)术前准备
术前常规各项辅助检查,排查手术禁忌,均行胸片及CT 平扫三维重建检查。积极处理其他胸部损伤及内科疾病排查手术禁忌。
(二)手术方法
1. 单平面组:患者于气管插管全麻下取仰卧位,肩背部垫薄枕,头颈偏向健侧。以胸锁关节为中心作一约10 cm 弧形切口,依次切开皮肤、皮下组织及筋膜,直至显露胸骨柄、胸锁关节及锁骨内侧端;使用骨膜剥离器适当剥离,清除骨折断端血凝块、纤维软组织及关节间隙内破碎组织,检查关节面、关节盘受损情况,复位骨折脱位的胸锁关节,复位钳或克氏针临时固定,修复破损关节囊及周围受损韧带;关节前方安置斜“T”型锁定钢板,使得与骨面贴服,依次钻孔测深拧入锁定螺钉固定。冲洗切口,逐层关闭切口。
2.双平面组:手术显露方式同单平面组。术野充分暴露后,骨膜剥离器适当剥离锁骨内端及胸骨柄骨膜并显露胸锁关节前下方;同样清除骨折脱位端血凝块、纤维软组织及关节间隙内破碎组织,复位骨折脱位关节,小巾钳及克氏针临时固定,修补挛缩关节囊和周围韧带。将桡骨远端斜“T”型锁定钢板塑形后放置于锁骨近端及胸骨柄上,依次钻孔测深拧入锁定螺钉固定,在其前下方放置柱状微型钢板并拧入螺钉固定,冲洗切口,逐层关闭切口。
四、评价指标
记录手术时间、术中失血量、术后切口感染例数、术后半年Rockwood 肩关节评分以及术后再脱位率。
五、统计学分析
采用SPSS 20.0 统计软件进行统计学分析。计量资料以表示,组间比较采用两独立样本均数t 检验,P <0.05 认为差异有统计学意义。
结 果
所有患者术后均获随访,随访时间为12 ~ 16 个月,平均(14.3±2.3)个月。单平面组平均手术时间为(62.89±11.95) min,双平面组为(66.17±7.92) min,两组比较差异无统计学意义(P >0.05)。单平面组平均出血量为(103.89±31.27)ml,双平面组为 (107.22±25.22) ml,两组比较差异无统计学意义(P >0.05)。单平面组出现1 例切口感染,双平面组出现2 例切口感染,经积极换药后好转,差异无统计学意义(P >0.05)。单平面组术后半年Rockwood 肩关节评分为(10.33±0.97)分,双平面组术后半年Rockwood 肩关节评分为(12.61±1.79)分,差异有统计学意义(P <0.05)。单平面组的再脱位率为38.89%,高于双平面组的 5.56%,差异有统计学意义(P <0.05)。两组患者围手术期资料见表2。典型病例见图1 ~ 2。
讨 论
一、胸锁关节稳定结构
胸锁关节由锁骨的胸骨端、胸骨柄的锁骨切迹和第 1 肋软骨组成,是连接躯干与上肢唯一的骨关节结构[4]。胸锁关节的外部稳定结构由关节囊及胸锁韧带、锁骨间韧带、肋锁韧带等组成。肋锁韧带作为胸锁关节周围最大的韧带,分为前束和后束,是维护胸锁关节稳定性最重要的结构之一。另外关节囊的修复在手术中也是很有必要的环节。胸锁关节的内部稳定结构为关节盘。其类似于膝关节的半月板,与胸骨柄关节面相匹配,在胸锁关节面之间起过渡和稳定作用,能增加关节面的适应性,所以术中应尽可能保护并修复损伤的关节盘。
二、胸锁关节骨折脱位的手术治疗
由于胸锁关节脱位的手法复位难以维持(不稳定)及保守治疗需要长期的肩关节制动,患者往往不能坚持及耐受而导致失败,因此,对于不稳定性胸锁关节骨折脱位,目前临床上多主张采用手术治疗[5-7]。目前手术方法主要为锁骨内侧端切除术、胸锁关节重建术以及胸锁关节内固定术[8]。锁骨内侧端切除术多用于治疗胸锁关节脱位慢性疼痛或继发性关节退变的患者。关节镜下内侧锁骨切除、关节囊清理治疗胸锁关节退行性变也有学者报道[9]。但是关节镜下内侧锁骨切除技术的学习曲线较长,并存在损伤关节囊、周围血管、神经的风险。Cooper 首次报道采用锁骨内侧端切除术联合关节囊韧带移植重建术治疗胸锁关节脱位,但是由于锁骨内侧端切除手术创伤较大,术后并发症多,临床上已很少用[10]。目前胸锁关节重建术主要采用自体肌腱移植,包括半腱肌、股薄肌、掌长肌等。在经典的肌腱“8”字重建术的基础之上,众多学者进行了改进。吴国忠等[11]采用同种异体肌腱结合带线锚钉W 形编织修复胸锁关节前脱位,但其对骨道的距离及直径多有要求,防止劈裂,对于严重骨质疏松患者,此手术禁忌。故术前需要对患者进行严格筛查,行 CT 检查以及骨密度检查以评估胸骨骨量。胸锁关节自体韧带重建术保留关节的微动性且无需二次手术取出内固定,但存在损伤供区的缺点[12]。早期的克氏针张力带固定,虽然操作简单、术中软组织损伤小、对骨折周围的血运影响小,但克氏针易松动、游走及断裂,可引起胸腔大血管及脏器损伤等严重并发症[13]。故克氏针张力带钢丝固定胸锁关节骨折脱位已很少采用。目前临床上治疗胸锁关节骨折脱位应用“T”型及斜“T”型锁定钢板较多。锁定钢板主要的优势是形态符合胸锁关节的解剖学特点,贴附较好,固定坚强,有利于术后早期功能锻炼[14]。
表1 两组患者一般资料比较

表2 两组患者围手术期资料比较

图1 单平面组患者 图A:患者术前X 线片示右胸锁关节骨折脱位可能;图B-C:入院后行CT 及三维重建明确诊断为右胸锁关节骨折脱位;图D:术后3 d 复查X 线片;图E:术后6 个月复查X 线片;图F-G:术后半年患者右肩功能恢复满意
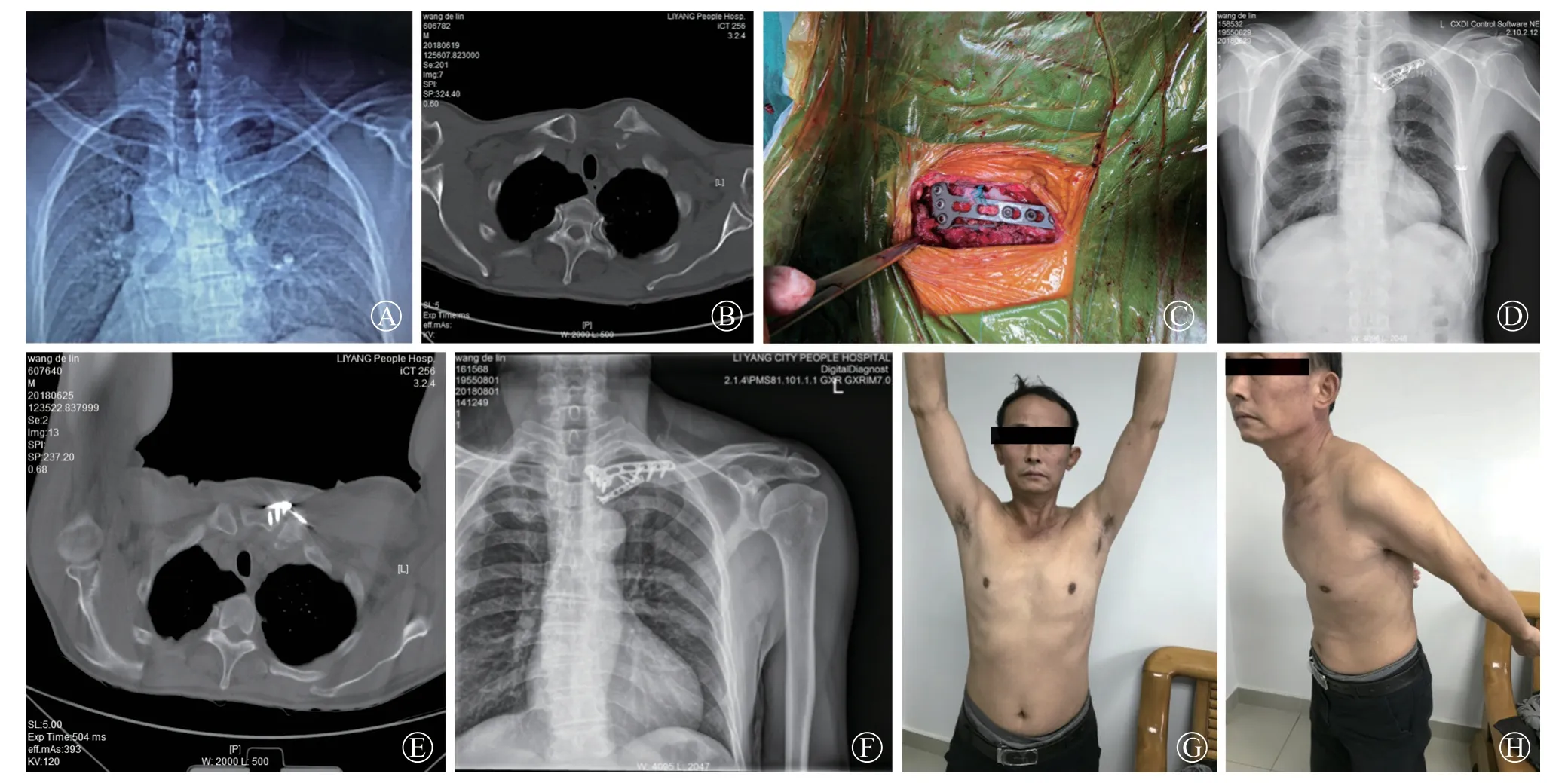
图2 双平面组患者 图A:患者术前X 线片示左胸锁关节骨折脱位可能;图B:入院后行CT 平扫明确诊断为左胸锁关节骨折脱位;图C:术中钢板放置情况;图D:术后3 d 复查X 线片;图E:术后3 d 行CT 检查钢板螺钉情况;图F:术后6 个月复查X 线片;图G-H:术后半年患者左肩功能恢复满意
三、双平面固定的优缺点
“T”型或斜“T”型锁定钢板垂直锁定螺钉的设计导致术后再脱位的几率较高,尤其对骨质疏松患者[15]。故作者提出双平面固定的概念,即在原先斜“T”型锁定钢板固定的基础上在其下方加用一块掌指骨柱状微型钢板,以达到双平面的固定,确保胸锁关节骨折脱位固定后不再脱位,相比于胸锁关节上方韧带等软组织较多,故作者选择在胸锁关节下方,尽量减少软组织的剥离,并非真正意义上垂直平面的双平面,仅需交叉的不同平面即可,增加了抗拔出力、抗旋转力,固定后修复周围韧带和关节囊,术后半年取出内固定。本研究中单平面组就有7 例患者术后不同程度的出现再脱位,其中有2 例脱位明显行再次手术处理,术中采取双平面固定,术后未出现再脱位。其他5 例轻度再脱位患者,嘱其制动后定期随访,直至半年后取出内固定,但肩关节功能受到了因长期制动的影响而恢复不良。双平面组中有1 例因术后二次外伤所致再脱位,经翻修手术后恢复良好。作者认为双平面固定提供了胸锁关节早期的绝对稳定,以利于韧带、关节囊的自行修复,术后6 个月待胸锁关节周围韧带、关节囊疤痕愈合后取出内固定,恢复胸锁关节的微动;同时,双平面固定创造的早期绝对稳定环境允许患者早期功能锻炼,本研究中术后半年Rockwood肩关节评分双平面组较单平面组高,差异有统计学意义也正好说明了这点。当然,术中增加一块钢板在不同平面的固定,增加了手术时间及软组织的剥离,也增加了费用,作者设计了一种锁定钢板改变了垂直方向的锁定螺钉,使之向不同方向锁定,另外在钢板的胸骨端设计上下弯曲的不同平面的螺钉孔,从而使一块钢板达到不同方向、不同平面的固定增加了角稳定性(专利号:ZL201821191186.3、ZL201821191405.8, 图3),同时也可以减少软组织剥离。当然这是需要后期的生物力学证实及临床效果的验证。

图3 专利证书
本研究的不足之处:(1)样本量太小,还需后期大样本、多中心的研究;(2)由于本疾病的低发生率导致病例数少,跨越时间长,内固定材料及技术存在不可避免的误差。
综上所述,双平面固定治疗胸锁关节前方骨折脱位在防止术后再脱位方面疗效肯定,术后肩关节功能恢复更好,值得临床推广。随着材料学的发展,以及生物力学证实及临床效果的验证,作者设计的单块不同方向、不同平面固定的锁定钢板将有很好的应用前景。

