微血管减压术与经皮半月节射频热凝术治疗复发三叉神经痛的疗效比较
李孟石 杜权* 董晓巧 胡强 俞良
三叉神经痛是一种常见的神经系统疾病,发病率约为3/10万~27/10万,女性发病率略高于男性,随着年龄增长发病率也逐渐升高,>40岁患者约占70%~80%[1],本病主要以单侧发病为主,右侧较左侧更为常见。微血管减压术(MVD)是目前唯一被认为是针对三叉神经痛病因治疗的外科治疗方法,且MVD术后早期疼痛治愈率达83%~98%[2],但大量研究报道部分患者一段时间后(>3月)出现疼痛复发情况,再次需要药物缓解或药物无效。经皮三叉神经半月节射频热凝术(PRT)是一种微创介入疗法,具有疗效好、创伤小,手术费用低廉等优点,对于无法耐受全麻手术治疗的高龄患者或患有严重基础疾病的患者更为适用。本文比较MVD与PRT治疗MVD术后复发三叉神经痛的疗效。
1 资料与方法
1.1 临床资料 2013年1 月至2019年1月杭州市第一人民医院收治MVD术后复发的三叉神经痛患者138例,纳入标准:(1)三叉神经痛MVD术后完全缓解(BNIⅠ级或Ⅱ级)患者,在同一处再次发生典型三叉神经痛,且药物治疗无效或不能耐受药物的副作用;(2)术前头颅MRI排除颅内占位性病变或其他原因导致的三叉神经痛;(3)愿意接受MVD或PRT二次手术治疗,并同意参与临床随访。采用MVD治疗为MVD组,行PRT治疗为PRT组。MVD组:男29例,女34例;年龄45~83岁,平均年龄64.37岁。疼痛位于左侧22例,右侧41例;疼痛分布于三叉神经第二支21例,第三支17例,第二、三支25例,首次MVD术后疼痛缓解时间17~52个月,平均30.58个月;随访期间BNI评分由Ⅰ或Ⅱ级上升至Ⅲ、Ⅳ或Ⅴ级人数分别是11、33、19。PRT组:男32例,女43例;年龄41~85岁,平均62.79岁。疼痛位于左侧29例,右侧46例;疼痛分布于三叉神经第二支23例,第三支24例,第二、三支28例,首次MVD术后疼痛缓解时间18~54个月,平均32.87个月;随访期间BNI评分由Ⅰ或Ⅱ级上升至Ⅲ、Ⅳ或Ⅴ级的人数分别是15、36、24。两组患者一般资料比较差异无统计学意义(P>0.05)。
1.2 方法 (1)MVD:患者全身麻醉下取侧卧位,患侧朝上,同侧肩膀向下牵拉,充分暴露术区,选用原手术切口,逐层切开头皮肌肉,暴露骨窗并用后颅窝凹牵开器牵开进一步显露,取出钛板,必要时扩大骨窗,充分暴露,上缘达横窦、外侧至乙状窦边缘,骨窗大小约为3 cm×3 cm。硬脑膜呈“U”型或“V”型剪开,充分暴露横窦乙状窦夹角与面听神经主干之间的区域。缓慢释放脑脊液,充分剪开蛛网膜、打开小脑裂、自外向内解剖,在显微镜下充分暴露三叉神经根,对神经出入脑干处(REZ)全程探查责任血管,尽可能剪除Teflon棉团,并充分松解黏连蛛网膜,在责任血管与三叉神经根之间重新垫入大小合适的Teflon棉团,确保责任血管不再压迫和接触三叉神经根。若蛛网膜黏连严重,则尽可能松解,但应避免对周围神经血管的过分牵拉。操作结束后严密缝合硬脑膜,骨瓣复位固定,按层次逐层严密缝合肌肉头皮。(2)PRT:仰卧位,颈后垫枕,使下颌稍高;进针点:对于单纯第Ⅱ支三叉神经痛采用眶下孔入路,单纯第Ⅲ支三叉神经痛采用下颌孔入路,对于第Ⅱ、Ⅲ支合并的三叉神经痛采用卵圆孔入路。常规消毒铺巾后,用2%利多卡因在穿刺点部位进行局部麻醉,然后开始进针,当出现突破感时患者突发剧痛,且疼痛位置与三叉神经分布区相符合;此时拔出针芯,插入射频电极,并给予电生理刺激。分别在50 Hz和2 Hz下进行试验刺激,以诱发三叉神经疼痛感觉异常,并检测咬肌收缩阈值,大多数病例平均在0.15 V(0.05~0.2 V)诱发感觉异常。在确认无副作用后,分别在70 ℃、75 ℃和80 ℃下进行射频热损伤60 s。
1.3 术后随访及疗效评估 术后随访1次/2~3个月,随访时间1~6年,平均3.2年。患者参照巴罗神经病学研究所疼痛预后分级(BNI疼痛评分)描述术后疼痛情况,同时询问患者是否出现面部麻木、口角疱疹、听力下降等并发症。用BNI疼痛量表进行评估,Ⅰ级为治愈,Ⅰ级~Ⅱ级为治疗有效。复发定义为预后级别由Ⅰ或Ⅱ级上升至Ⅲ、Ⅳ或Ⅴ级。
1.4 统计学方法 采用SPSS 23.0统计软件,计数资料以构成比表示,两组间比较采用χ2检验或Fisher确切概率法。计量资料以(±s)表示,组均数间比较采用S-N-K检验。P<0.05视为有统计学意义。
2 结果
2.1 两组疗效、复发率、手术时间及住院时间比较 见表1。
表1 两组疗效、复发率、手术时间及住院时间的比较[%,(±s)]
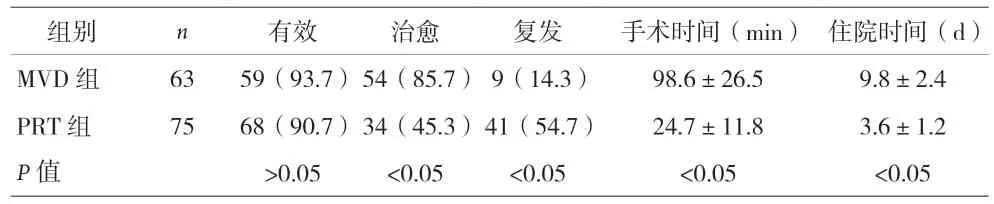
表1 两组疗效、复发率、手术时间及住院时间的比较[%,(±s)]
组别 n 有效 治愈 复发 手术时间(min) 住院时间(d)MVD组 63 59(93.7)54(85.7)9(14.3) 98.6±26.5 9.8±2.4 PRT组 75 68(90.7)34(45.3)41(54.7) 24.7±11.8 3.6±1.2 P值 >0.05 <0.05 <0.05 <0.05 <0.05
2.2 两组术后并发症比较 MVD组有4例患者术后6个月面部麻木完全消失,2例患者留有轻度面部麻木,较前明显改善;PRT组35例患者术后1年面部麻木较前明显改善,15例患者面部麻木较前无明显改善。PRT组面部麻木的发生率明显高于MVD组,差异有统计学意义(P<0.05)。MVD组术后有1例患者出现术侧听力下降伴耳鸣,予以激素及扩血管药物等对症治疗,患者症状在术后1个月内消失。两组患者术后均未出现面瘫、脑出血、颞肌咀嚼肌萎缩及死亡者。见表2。

表2 两组患者术后并发症的比较[n(%)]
3 讨论
三叉神经痛是以面部三叉神经单支或多支分布区域内反复发作的电击样或针刺样、短暂且剧烈疼痛为特征的神经系统疾病[3],患者无面部麻木感,常在说话、咀嚼、刷牙、面部冷热刺激时发作,严重影响患者正常生活,目前其病因尚不十分明确,但国内外大多数学者认为是三叉神经出入脑干段(REZ区)受到扩张、延长、迂曲、硬化的椎-基底动脉系血管的搏动性、冲击性压迫,引起三叉神经脱髓鞘改变[4]。
三叉神经痛MVD术后疼痛复发的原因主要有:(1)蛛网膜粘连增厚:首次MVD术后蛛网膜严重粘连,对责任区产生了新的压迫,本次研究MVD组30例患者术中探查三叉神经根部时均存在严重的蛛网膜增厚粘连。(2)Teflon垫棉因素:Teflon垫棉放置位置不恰当,术后发生脱落或者移位,导致被推开的责任血管再次压迫三叉神经根。Teflon垫棉过小使责任血管的搏动性压迫通过垫棉传导至三叉神经根,而Teflon垫棉过大会直接对三叉神经根造成压迫。(3)垫棉肉芽肿形成:垫在神经与血管间的Teflon垫棉周围局部可发生炎症反应,形成肉芽肿,黏附在神经、血管或脑干上,造成三叉神经根扭曲、受压,从而造成三叉神经疼痛复发。(4)新生责任血管形成:三叉神经根处出现新的责任血管压迫导致疼痛复发[5]。(5)手术操作者因素:术者对责任血管的判断经验不足导致责任血管的遗漏及责任区的减压不充分。本资料中,MVD组复发率明显低于PRT组(P<0.05)。
对于首次MVD术后疼痛复发患者,初始治疗仍以卡马西平等[6]药物治疗为首选,当药物治疗效果差或无法耐受药物所带来的副作用时,才再次考虑手术治疗。于炎冰等[7]研究认为,三叉神经痛MVD术后复发再次手术时,应以三叉神经感觉根部分切断术为主。赵长地等[8]主张三叉神经痛术后复发主要原因仍是血管压迫,再次手术仍应首选MVD。大量研究表明对于三叉神经第一支痛的患者,单纯射频热凝术治疗疗效相对较差且有较大风险,易损伤触觉纤维出现角膜反射减退或消失及角膜溃疡甚至感染、失明,因此通常对三叉神经外周二、三支经行射频热凝治疗更为安全有效[9]。为最大程度减少副作用,进一步改进措施,包括温度监测,使用短效麻醉剂及在患者清醒状态下进行电刺激。Nugent使用更细的脐带切开电极和神经性麻醉剂来允许重复的小损伤[10]。后来,弯曲的热敏电阻尖端电极的引入增加损伤的选择性。通过以上研究,人们认识到了密度较小的病灶虽然减轻感觉障碍,但不能减轻疼痛。尽管进行较多改进,但与其他外科手术治疗相比,PRT仍然具有较高的复发率。射频热凝术相较于MVD最大的优点在于手术损伤更小、安全性更高而治疗费用相对低廉,患者更容易接受。但由于术中对射频温度和时间把握的偏差,也难以避免出现术后面部麻木、感觉功能减退等并发症。但神经纤维具有生理性修复功能,多数毁损的神经纤维可逐渐恢复其功能,因此减退的面部感觉功能也会逐渐恢复,但其中也会有少数患者出现疼痛复发征兆。本资料结果显示,MVD组治愈率明显高于PRT组(P<0.05),但MVD组手术时间及住院时间均明显长于PRT组(P<0.05),MVD组和PRT组有效率分别为93.7%和90.7%。
面部麻木是MVD和PRT术后常见的并发症。MVD术后发生面部麻木可能与术中操作时过度牵拉三叉神经有关[11],因此在手术过程操作时应尽量轻柔,避免过度牵拉,能更好减少术后面部麻木的发生。PRT术后出现面部麻木的主要原因可能是射频热凝温度过高或时间过长,使传导触觉的神经纤维受热毁损[12]。本资料中PRT组有50例患者(66.7%)出现术后面部麻木,发生几率明显高于MVD组(P<0.05)。
综上所述,对于MVD术后复发三叉神经痛MVD和PRT均能有效治疗,改善患者生活质量。其中MVD具有治愈率高,复发率低,面部麻木等并发症少等优点;而PRT的手术时间和住院时间短,相较于MVD安全性更高、创伤更小。对于MVD术后复发三叉神经痛的患者的外科治疗方式是多样的,对于全身状况较好的年轻患者再次手术建议首选治愈率更高且并发症更少的MVD;然而对于高龄患者,尤其是合并多种系统疾病而无法耐受开颅手术的患者,则建议采用安全性更高且创伤更小的PRT。

