超高龄经产妇妊娠期糖尿病发生的高危因素分析
赵俊霞
(河南省安阳市内黄县妇幼保健院妇产科 内黄 456300)
妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)为临床常见妊娠期代谢并发症,若病情较重或血糖控制不良,不仅增加不良妊娠结局风险,也增加胎儿成长过程中心血管疾病等远期并发症发生率[1]。目前我国超高龄经产妇数量随着二孩政策开放明显增多,而相关研究表明,超高龄经产妇因年龄较大,骨盆和盆底肌肉相对松弛,身体机能也有所减退,故在再次妊娠时易合并GDM等妊娠期并发症,威胁母婴健康[2]。因此明确超高龄经产妇并发GDM的危险因素,可为临床及时实施有效干预措施提供重要参考依据,进而改善母婴结局。本研究探讨超高龄经产妇并发GDM的危险因素。现报道如下:
1 资料与方法
1.1 一般资料 收集2016年3月~2020年10月于内黄县妇幼保健院接受产检的30例超高龄经产并发GDM患者的临床资料,设为并发GDM组;另收集同期于内黄县妇幼保健院接受产检未并发GDM超高龄经产妇30例的临床资料,设为未并发GDM组。纳入标准:(1)有2次单胎活产分娩记录;(2)临床资料完整;(3)产妇孕期所有产检均在本院完成;(4)并发GDM组符合《妊娠合并糖尿病诊治指南(2014)》[3]中GDM诊断标准。排除标准:(1)合并恶性肿瘤;(2)合并心、肝、肾功能障碍;(3)合并凝血功能异常;(4)前次妊娠期间口服葡萄糖耐量试验(Oral Glucose Tolerance Test,OGTT)异常。60例超高龄经产妇年龄36~42岁,平均(39.35±0.99)岁;孕周24~28周,平均(25.94±0.92)周;前次妊娠分娩方式:剖宫产10例,顺产50例。
1.2 临床资料收集方法及研究内容 设计基线资料填写表,仔细查阅患者相关资料并记录研究所需基线资料情况,内容主要包括:(1)患者一般资料,包括年龄、孕周、2次妊娠前体质量指数(BodyMassIndex,BMI)变化差值(即本次妊娠前BMI与前次妊娠前BMI的差值)、前次妊娠分娩方式(剖宫产、顺产)、前次妊娠胎儿出生体质量、2次妊娠间隔时间。(2)实验室指标,初次产检时,清晨采集产妇空腹静脉血5 ml,以2 500 r/min速度、13.5 cm离心半径离心10 min,取上层血清待测。采用酶联免疫法检测25-羟维生素D[25-hydroxyvitamin D,25-(OH)D]水平;采用酶联免疫吸附双抗体夹心法检测肿瘤坏死因子-α(Tumor Necrosis Factor-α,TNF-α)水平。
1.3 分析指标 对比并发GDM患者和未并发GDM患者的资料,分析超高龄经产妇并发GDM的危险因素。
1.4 统计学方法 采用SPSS24.0统计学软件处理数据。计数资料以%表示,采用χ2检验;计量资料以(±s)表示,组间比较采用独立样本t检验。超高龄经产妇并发GDM的危险因素采用Logistic回归分析检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组基线资料比较 并发GDM组与未并发GDM组2次妊娠前BMI变化差值、25-(OH)D水平、TNF-α水平比较(P<0.05);组间其他资料比较(P>0.05)。见表1。
表1 两组基线资料比较(±s)
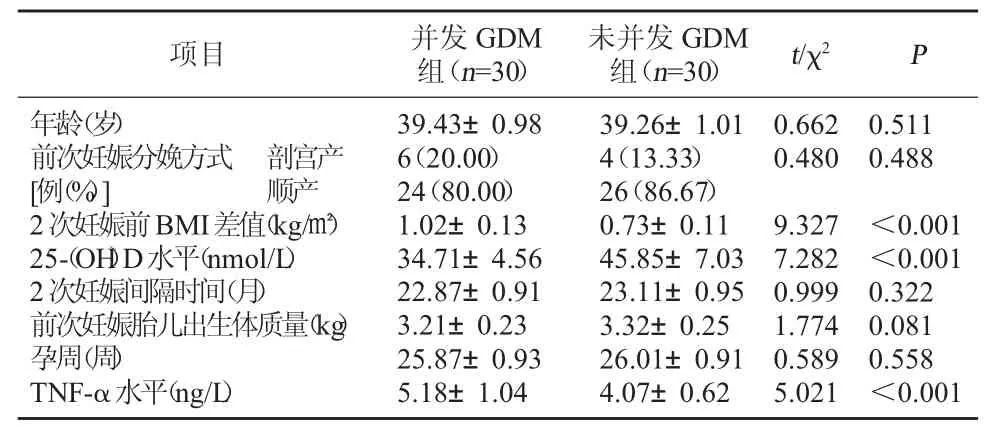
表1 两组基线资料比较(±s)
项目 并发GDM组(n=30)未并发GDM组(n=30) t/χ2 P年龄(岁)前次妊娠分娩方式 剖宫产[例(%)] 顺产2次妊娠前BMI差值(kg/㎡)25-(OH)D水平(nmol/L)2次妊娠间隔时间(月)前次妊娠胎儿出生体质量(kg)孕周(周)TNF-α水平(ng/L)39.43±0.98 6(20.00)24(80.00)1.02±0.13 34.71±4.56 22.87±0.91 3.21±0.23 25.87±0.93 5.18±1.04 39.26±1.01 4(13.33)26(86.67)0.73±0.11 45.85±7.03 23.11±0.95 3.32±0.25 26.01±0.91 4.07±0.62 0.662 0.480 9.327 7.282 0.999 1.774 0.589 5.021 0.511 0.488<0.001<0.001 0.322 0.081 0.558<0.001
2.2 超高龄经产妇并发GDM危险因素Logistic回归分析 将2.1基线资料有差异的因素作为自变量并赋值(见表2),将超高龄经产妇并发GDM情况作为因变量(1=并发GDM,0=未并发GDM),经Logistic回归分析结果显示,2次妊娠前BMI差值较大、25-(OH)D水平较低、TNF-α水平较高是超高龄经产妇并发GDM的危险因素(OR>1,P<0.05)。见表3。

表2 自变量说明

表3 超高龄经产妇并发GDM影响因素Logistic回归分析
3 讨论
GDM发病机制较为复杂,超高龄经产妇再次妊娠后机体可出现一系列生理变化,当葡萄糖需求量增加、胰岛素抵抗发生而胰岛素分泌相对不足时,可并发GDM,最终发展至2型糖尿病,威胁女性身心健康。因此明确超高龄经产妇并发GDM的危险因素尤为重要,可为临床制定针对性干预措施提供参考依据。
本研究经Logistic回归分析显示,2次妊娠前BMI差值较大、25-(OH)D水平较低、TNF-α水平较高是超高龄经产妇并发GDM的危险因素。分析上述因素:(1)2次妊娠前BMI差值。妊娠前BMI增加可在一定程度上反映孕妇生活方式,如饮食结构不合理、缺乏体育锻炼等。当孕妇摄入巧克力、冰激淋等甜食过多,糖可迅速被身体吸收,导致机体血糖水平在短时间内大幅度上升,超出胰岛素的调节能力,促使血糖值发生异常。超高龄经产妇再次妊娠前BMI较前次妊娠前增加较多,提示孕妇内脏或腹部有较多的脂肪堆积,而这种脂肪分布现象是造成机体对胰岛素不敏感的重要原因,最终可导致机体对血脂、血糖调节能力下降,增加并发GDM风险[4]。针对上述情况,临床应积极开展健康宣教,指导产妇科学饮食、适度体育锻炼。(2)25-(OH)D水平。维生素D在肾内及肾外的合成均需依赖25-(OH)D通过1-α羟化酶进行转化,因此25-(OH)D是衡量机体维生素D营养状况的最好指标。而有研究提出,维生素D对机体胰岛B细胞具有一定保护作用,其可通过胰腺β细胞的钙离子通道促进胰岛素合成及分泌,增加胰岛素敏感性,改善胰岛素抵抗,进而达到调节血糖目的[5]。维生素D水平低下,可导致机体发生不同程度的糖代谢异常,增加超高龄经产妇并发GDM风险。针对此情况,临床可加强对超高龄经产妇孕期25-(OH)D水平监测,当其处于不足或缺乏状态,可建议孕妇补充富含维生素D食物或维生素D补充剂,在阳光充足时适当进行户外运动,以预防胰岛素抵抗状态。(3)TNF-α水平。TNF-α可通过与1型肿瘤坏死因子受体(Tumor Necrosis Factor Receptor 1,TNFR-1)结合,激活中性鞘磷脂酶(Neutral Sphingomyelinase,NSMASE),促 使NSMASE水解膜上的鞘磷脂转化为神经酰胺,进而激活结合在膜上的蛋白激酶(Protein Kinase,PK),而PK能够使胰岛素受体底物1(Insulin Receptor Substrate 1,IRS-1)转变成胰岛素受体酪氨酸激酶活性的抑制剂,使IRS-1发生丝氨酸/苏氨酸磷酸化,抑制胰岛素受体活性。在妊娠期,TNF-α主要由胎盘及脂肪组织合成、分泌,当TNF-α水平升高,可提示机体抑制胰岛素的生物效应增加,增加产妇并发GDM风险[6]。因此,临床可加强对超高龄经产妇孕期TNF-α水平监测,根据产妇病情合理使用TNF-α拮抗剂。
综上所述,2次妊娠前BMI差值较大、25-(OH)D水平较低、TNF-α水平较高是超高龄经产妇并发GDM的影响因素,临床应据此积极采取干预措施,以降低产妇并发GDM风险。

