床旁超声测量下腔静脉在老年颅脑术后患者液体管理中的价值
周建勇 黄宇静 林尚奋 李展鹏 凌双 慕容锐 麦玉婵


【摘要】 目的:分析床旁超聲测量下腔静脉在老年颅脑术后患者液体管理中的价值,从而指导液体复苏、优化治疗方案。方法:选取2019年5月-2020年12月本院颅脑术后存在低血容量的患者80例。按照随机数字表法将其分为中心静脉压组(CVP组)与超声组,各40例。超声组以测量下腔静脉直径(IVCD)及其呼吸变异指数(RVI)作为液体复苏标准;CVP组以传统的“2~5”法则为导向进行容量负荷试验为复苏标准。监测并比较两组血流动力学指标及并发症发生情况。结果:复苏前,两组患者MAP、Lac、LCR、HR以及尿量比较,差异均无统计学意义(P>0.05);复苏2、4、6 h,两组上述相关指标均有好转趋势。超声组复苏6 h的MAP、Lac、LCR、HR以及尿量与CVP组比较,差异均有统计学意义(P<0.05)。超声组血管活性药物应用时间、机械通气时间以及住ICU时间均短于CVP组,差异均有统计学意义(P<0.05)。超声组并发症发生率及存活率均优于CVP组,差异均有统计学意义(P<0.05)。结论:通过床旁超声测量下腔静脉在老年颅脑术后患者液体管理中的价值较高,可有效降低老年颅脑术后患者并发症发生率,并且改善颅脑术后患者的生存率,缩短患者ICU住院时间。
【关键词】 床旁超声 下腔静脉 老年颅脑术 液体管理
The Value of Bedside Ultrasound Measurement of the Inferior Vena Cava in Fluid Management in Elderly Patients after Craniotomy/ZHOU Jianyong, HUANG Yujing, LIN Shangfen, LI Zhanpeng, LING Shuang, MURONG Rui, MAI Yuchan. //Medical Innovation of China, 2021, 18(10): -137
[Abstract] Objective: To analyze the value of bedside ultrasound measurement of inferior vena cava (IVC) in fluid management in elderly patients after craniotomy, so as to guide fluid resuscitation and optimize treatment plan. Method: A total of 80 patients with hypovolemia after craniocerebral surgery in our hospital from May 2019 to December 2020 were selected. According to random number table, they were divided into central venous pressure group (CVP group) and ultrasound group, 40 cases in each group. In the ultrasound group, the diameter of inferior vena cava (IVCD) and respiratory variation index (RVI) were measured as the standard of fluid resuscitation. In the CVP group, the traditional “2-5” rule was used as the guide to carry out the capacity load test. Hemodynamic indexes and complications were monitored and compared between the two groups. Result: Before resuscitation, there were no significant differences in MAP, Lac, LCR, HR and urine volume between two groups (P>0.05). After 2, 4 and 6 h of recovery, the above related indicators in the two groups showed a trend of improvement. MAP, Lac, LCR, HR and urine volume of the ultrasound group were compared with those of the CVP group at 6 h of resuscitation, the differences were statistically significant (P<0.05). The application time of vasoactive drugs, mechanical ventilation time and ICU stay time in the ultrasound group were shorter than those in the CVP group, the differences were statistically significant (P<0.05). The incidence of complications and survival rate in the ultrasound group were better than those in the CVP group, the differences were statistically significant (P<0.05). Conclusion: Measurement of inferior vena cava by bedside ultrasound has a high value in fluid management of elderly patients after craniocerebral surgery, which can effectively reduce the incidence of complications in elderly patients after craniocerebral surgery, improve the survival rate of patients after craniocerebral surgery, and shorten the length of stay in ICU of patients.
[Key words] Bedside ultrasound Inferior vena cava Geriatric craniotomy Fluid management
First-authors address: The First Peoples Hospital of Zhaoqing, Zhaoqing 526000, China
doi:10.3969/j.issn.1674-4985.2021.10.032
颅脑术后患者的病情复杂且多样化,同时老年患者机体各功能衰退,多数患者存在血流动力学不稳定的现象,不恰当的液体复苏治疗常导致患者容量不足或容量过负荷状态,从而产生严重后果[1-2]。因此,对老年颅脑术后患者进行准确评估及采取有效的液体复苏治疗十分重要。本研究主要通过床旁超声测量下腔静脉直径(IVCD)及其呼吸变异指数(RVI)评估老年颅脑术后患者的容量状态及对液体复苏的容量反应性来指导液体管理。以下腔静脉超声检查为标准与传统中心静脉压(CVP)导向的容量负荷试验指导下进行液体复苏相比较,通过记录低血容量患者液体复苏前、复苏后血流动力学相关指标及并发症,对比两组在液体复苏中的有效性和安全性,从而探讨超声测量下腔静脉在老年颅脑术后患者液体管理中的价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年5月-2020年12月本院颅脑术后存在低血容量的患者80例。(1)纳入标准:年龄>60岁,符合以下3项标准中的2项及以上可纳入,①临床指征,四肢湿冷、皮肤弹性差、皮肤出现花斑、毛细血管再充盈时间延长2 s以上、心率>100次/min、尿量<0.5 mL/(kg·h)、使用镇静药物后出现低血压[3];②显性液体丢失,术后引流管液体异常增多、颅底骨折患者耳漏鼻漏明显、活动性出血、出现频繁呕吐和/或腹泻;③监测及实验室检查,收缩压<90 mm Hg,或既往有高血压的患者收缩压较原来基础值下降≥40 mm Hg,乳酸>2 mmol/L。(2)排除标准:①患者不适宜行超声检查,比如存在过分肥胖,过度腹腔积气等影响超声操作的情况或解剖结构异常;②存在对CVP和IVCD准确性影响大的三尖瓣疾病及严重的左右心功能不全及门脉高压者;③存在严重凝血功能异常或进行溶栓治疗中,存在放置中心静脉置管的相对禁忌证。按照随机数字表法将其分为CVP组与超声组,各40例。本研究已经过医院医学伦理委员会审核批准,所有患者均对此次研究知情同意。
1.2 方法
1.2.1 超声组检查与液体复苏指导标准 (1)检查方法:超声组使用B型超声诊断仪(凸阵探头,频率2.0~5.0 MHz);检查前让患者去枕平卧位,在剑突下下腔静脉切面测量(M-型模式),取下腔静脉进入右心房前2.0 cm处测出下腔静脉矢状面最大直径,即为IVCD;计算为减少误差,测量均由ICU经过超声培训的医生负责。(2)液体复苏标准:超声组以下腔静脉超声检查为标准进行复苏,复苏前首先测出患者IVCD,并分别测量呼吸变化中的下腔静脉最大径(IVCmax)及最小径(IVCmin),计算出下腔静脉呼吸变异指数(RVI)=(IVCmax-IVCmin)/IVCmax×100%。对于完全机械通气患者以IVCD<2.1 cm,RVI>18%为阈值提示有容量反应性,对于自主呼吸患者以IVCD<2.1 cm,RVI>40%为阈值提示有容量反应性,动态监测IVCD及RVI指导液体复苏,复苏终点为IVCD大于2.0 cm,RVI小于以上阈值。
1.2.2 CVP组检查与液体复苏指导标准 (1)检查方法:CVP監测均采用锁骨下静脉或者颈内静脉穿刺置管(中心静脉导管:7Fr双腔20 cm),检查前患者去枕平卧位,以右侧腋中线第5肋间水平较准调零[4]。(2)液体复苏标准:CVP组先测出复苏前基础CVP值,再以“2~5”法则进行液体复苏,当CVP升高>5 cm H2O为复苏终点。补液类型:晶体液采用生理盐水,胶体液采用琥珀酰明胶;晶体液︰胶体液=3︰1[5]。
1.3 观察指标 分别记录超声组及CVP组在液体复苏前、复苏2、4、6 h各时间点的平均动脉压(MAP)、动脉血乳酸值(Lac)、乳酸清除率(LCR)、心率(HR)、尿量以及复苏中及复苏后发生并发症的情况,包括心力衰竭、急性肾损伤、多器官功能障碍综合征;并观察两组血管活性药物应用时间、机械通气时间以及住ICU时间。比较两组患者存活情况。
1.4 统计学处理 采用SPSS 19.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用独立t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 CVP组中男19例,女21例;年龄60~88岁,平均(68.25±3.38)岁;平均体重(60.75±11.28)kg;其中18例颅脑损伤,14例脑出血,8例脑肿瘤。超声组中男22例,女18例;年龄60~85岁,平均(67.00±3.17)岁;平均体重(62.28±12.36)kg;其中20例颅脑损伤,15例脑出血,5例脑肿瘤。两组患者在性别、年龄等方面比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组复苏前后检测指标比较 复苏前,两组患者MAP、Lac、LCR、HR以及尿量比较,差异均无统计学意义(P>0.05);复苏2、4、6 h,两组上述相关指标均有好转趋势。超声组复苏6 h的MAP、Lac、LCR、HR以及尿量与CVP组比较,差异均有统计学意义(P<0.05),见表1。
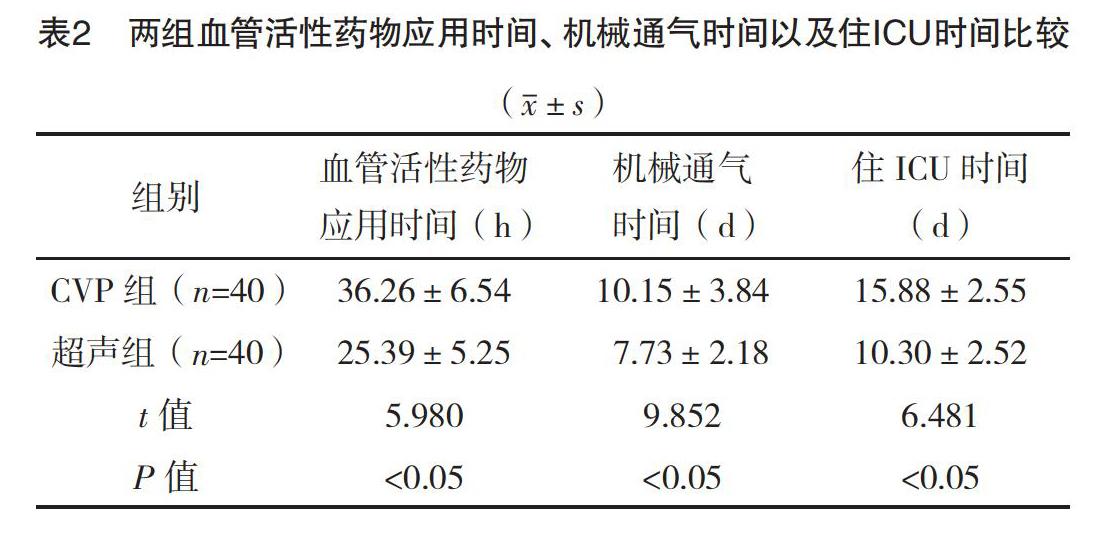
2.3 两组血管活性药物应用时间、机械通气时间以及住ICU时间比较 超声组血管活性药物应用时间、机械通气时间以及住ICU时间均短于CVP组,差异均有统计学意义(P<0.05),见表2。
2.4 两组复苏期间并发症发生情况及存活情况比较 超声组并发症发生率及存活率均优于CVP组,差异均有统计学意义(字2=5.000、3.914,P<0.05),见表3。
3 讨论
老年颅脑术后患者容量的自我调节能力下降,因术后需使用脱水药物,多数存在血流动力学不稳定,导致低血容量性休克发生率高,所以早期识别低血容量并开展有效液体复苏至关重要[6]。目前国内外对于血流动力监测指标一般包括:HR、血压(BP)、尿量、神志、皮肤温度、CVP、MAP、肺动脉压(PAP)、肺动脉楔压(PAWP)、全心舒张末期容积(GEDV)、胸腔内血容量(ITBV)、每搏量变异(SVV)、脉压差变异率(PPV)、被动抬腿试验(PLRT)、Lac、混合静脉血氧饱和度(SvO2)、中心静脉血氧饱和度(ScvO2)等[7-8]。目前常用PiCCO与SWAN-GANZ等手段进行有创血流动力学监测,但在紧急复苏的情况下因存在诸多限制因素难以开展[9]。而以传统CVP“2~5”法则为导向的容量负荷试验进行的液体复苏,虽在过去得到了广泛认可,但近年来作为液体复苏指导也存在着争议[10]。
随着超声技术的快速发展,床旁超声因其快速、简单、无创及可重复操作等优势,近年来逐渐受到临床医师的重视,并且可以动态监测以获得许多其他监测方法无法获得的重要监测和评估数据,为危重患者的管理和治疗提供及时准确的指导,尤其是重症超声可以全面评估患者的容量状态和容量反应[11-12]。目前国内外已将床旁超声测量IVCD及RVI快速指导容量评估及治疗应用于临床中,床旁超声测量下腔静脉可以实时、动态评估患者的容量状态及容量的反应性,能更有效地指导液体管理[13]。下腔静脉没有瓣膜并且容易扩张,是一个具有高度顺应性的血管,其管径随血容量改变而变化,与右心房压力和血容量具有良好的相关性,进而反映血管内容量状态。Zengin等[14]研究表明低血容量患者下腔静脉内径要小于正常血容量患者。根据心肺相互关系,下腔静脉内径随吸气相和呼气相的变化可用来判断患者是否存在容量反应性;在最新的超声导向的休克快速诊断方案(rapid ultrasound in shock, RUSH)及休克诊治的目标导向超声(goal-directed echoc ardiography, GDE)流程中,下腔静脉已经成为了该方案容量评估的重点之一[15-16]。同时在
2015年美国重症医学会(SCCM)发布的床旁一般超声检查指南及2017年中国重症超声研究组(CCUSG)重症血流动力学治疗协作组(CHTC group)发布的《中国重症超声专家共识》中均建议使用床旁超声测量IVCD及其RVI为指导判断患者容量状态及容量反应性进行液体管理,其在时效性上强于CVP、SWAN-GANZ及PICCO等监测,且安全性高,在指导液体复苏方面具有广阔的前景[17-18]。但在我市ICU因受到设备条件、人员培养等因素限制,尚未得到普及应用。本研究结果显示:复苏前,两组患者MAP、Lac、LCR、HR以及尿量比较,差异均无统计学意义(P>0.05);复苏2、4、6 h,两组上述相关指标均有好转趋势。超声组复苏6 h的MAP、Lac、LCR、HR以及尿量与CVP组比较,差异均有统计学意义(P<0.05);超声组血管活性药物应用时间、机械通气时间以及住ICU时间均短于CVP组,差异均有统计学意义(P<0.05);超声组并发症发生率及存活率均优于CVP组,差异均有统计学意义(P<0.05)。下腔静脉是一个具有高度顺应性的血管,其管径随血容量改变而变化,与右心房压力和血容量具有良好的相关性,进而反映血管內容量状态,通过床旁超声测量IVCD及RVI快速指导容量评估及液体复苏,能更有效地指导液体管理,且床旁超声具有快速、简单、无创及可重复操作等优势[19-20]。
综上所述,通过床旁超声测量下腔静脉,有利于为老年颅脑术后指导液体复苏、优化治疗方案,从而有效降低老年颅脑术后患者并发症发生率,改善颅脑术后患者的生存率,缩短患者ICU住院时间,其应用前景广阔,值得推广。
参考文献
[1]何罗宜,赖洁,汤展宏.床旁重症超声肺部B线形成因素探究及其与氧合相关性研究[J].临床急诊杂志,2018,19(8):518-523.
[2]陈曦,田锁臣,许志平,等.感染性休克患者下腔静脉直径变异度与动脉血乳酸清除率的关系[J].中国急救医学,2019,39(2):106-109.
[3]武宇辉,杨燕澜,马伟科,等.床旁超声测定下腔静脉内径及呼吸变异度评估儿童脓毒性休克容量反应性的临床价值[J].海南医学,2019,30(17):2249-2251.
[4]程超,杨妮,裴亮,等.床旁重症超声对休克患儿的诊治价值研究[J].中国小儿急救医学,2021,28(1):40-44.
[5]马德花,鲍海咏,仲盛年,等.床旁超声在评估高海拔地区脓毒性休克患者容量反应性的临床意义[J].重庆医学,2019,48(18):3202-3204,3207.
[6]高秋芳,高洪媛,屈峰.床旁B超在脓毒性休克合并急性呼吸窘迫综合征中的应用[J/OL].中华危重症医学杂志(电子版),2018,11(5):338-341.
[7]安鹏,尹家保,杨浩,等.彩色多普勒超声床旁引导下腔静脉滤器植入的可行性研究[J].中国临床医学影像杂志,2018,29(2):139-141.
[8]窦志敏,陈启明,林庆玲,等.超声评估右心功能对机械通气患者撤机结果的预测价值[J].中国医学影像学杂志,2019,27(10):761-765.
[9]贾丽静,要莉莉,段希洁,等.床旁超声心动图监测重症患者血容量及心脏功能的临床价值分析[J].中国医学装备,2019,16(9):105-108.
[10]申丽旻,龙玲,赵浩天,等.不同指标预测脓毒症休克合并心肌抑制患者容量反应性的准确性:下腔静脉超声指标、PiCCO指标、CVP的比较[J].中华麻醉学杂志,2019,39(5):629-632.
[11]董岩,杨立新,梁伟,等.下腔静脉内径呼吸变异度对休克患者容量反应性的评估价值[J/OL].中国医学前沿杂志(电子版),2017,9(2):124-127.
[12]彭璋,袁茵,袁世荧,等.下腔静脉直径变化对高PEEP休克患者容量反应性的预测价值[J].华中科技大学学报(医学版),2019,48(5):544-548.
[13]張雪松,周巧兰,钱庆增,等.床旁超声监测感染性休克患儿容量反应性的临床价值[J].临床超声医学杂志,2019,21(12):958-959.
[14] Zengin S,Al B,Genc S,et al.Role of inferior vena cava and right ventricular diameter in assessment of volume status: a comparative study: ultrasound and hypovolemia[J].Am J Emerg Med,2013,31(5):763-767.
[15]代剑,肖瑞,秦清,等.基于床旁超声的液体管理对老年重症患者血气指标及器官功能的影响[J].中国老年学杂志,2020,40(15):3267-3270.
[16]卞晓华,夏为,耿云倩,等.床旁超声在胸外伤患者液体管理中的应用[J].解放军医药杂志,2020,32(9):72-76.
[17]王磊,王大伟,原娜,等.超声在ICU对连续性肾灌注时血流变学观察的研究[J].海南医学院学报,2020,26(11):850-855.
[18]曾峰,李雄,陈幼娟,等.肺部超声对休克患者液体管理的临床价值研究[J].现代生物医学进展,2020,20(5):906-909.
[19]郭建英,张华伟,方明星,等.PiCCO联合床旁心脏超声指导重型颅脑损伤心功能不全患者的容量管理[J].脑与神经疾病杂志,2018,26(7):411-415.
[20]孟华东,周树生,查渝,等.最适宜下腔静脉宽度指导脓毒症休克患者个体化液体管理的应用价值[J].安徽医科大学学报,2020,55(10):1637-1640.
(收稿日期:2021-02-24) (本文编辑:姬思雨)

