老年人糖尿病伴衰弱的干预研究进展
李诗洁 张亚欣 马丽娜 李耘
衰弱最常见的定义是年龄相关的生物学综合征,多个生理系统失调导致生理储备减少,个体受内源性或外源性打击的易损性增加,与临床负性事件密切相关[1]。DM是老年人最常见的慢性病之一。DM人群衰弱患病率高,国外老年DM人群的衰弱患病率为25%~48%,是非DM人群的2.18~5倍[2-4]。我国社区DM人群衰弱的患病率为9.4%~19.32%[5-6]。Chhetri等[6]对北京市社区老年人的调查显示,DM人群的衰弱患病率(19.32%)远高于DM前期(11.92%)及非DM人群(11.43%),且随年龄增长衰弱患病率升高,85岁以上高达42.31%。合并衰弱的DM人群易发生住院、认知障碍、跌倒、失能、死亡等临床不良事件,生活质量严重降低,带来巨大的医疗、经济、社会负担。因此,如何延缓或预防老年DM病人的衰弱发生发展成为当前老年医学研究的重要课题。本文拟对DM伴衰弱的干预进展进行综述,以进一步加深对老年DM病人衰弱管理的重视,也为DM病人的衰弱管理提供思路。
1 重视老年DM病人中衰弱的早期识别和评估
衰弱是老年DM人群预后不良的重要危险因素,也被认为是老年DM除大血管、微血管病变之外的又一大并发症[7]。多项研究结果显示,DM人群的衰弱程度与其全因死亡率及失能率呈正相关。同时,DM也是衰弱的独立危险因素[6],DM病人用药种类增加,造成多药共用,或出现各种并发症,直接或间接导致衰弱。衰弱与DM两者相互影响,相互促进,形成恶性循环,严重降低生活质量,减少生存年。目前研究发现,衰弱并不是增龄的必然结果,如果做到早期诊断和早期干预,衰弱的进展或许是可逆的[8]。因此早期对老年DM病人进行衰弱筛查并采取针对性的防治措施十分重要且必要。
国外一些专家建议对老年DM人群常规进行包括衰弱评估在内的老年综合评估(comprehensive geriatric assessment, CGA)[9]。虽然目前还没有公认的衰弱评估标准,但有很多衰弱评估工具已经在国内DM病人中得到应用,如衰弱表型(frailty phenotype,FP)、衰弱指数、衰弱快速评估量表(frailty screening questionnaire, FSQ)、FRAIL量表等,以帮助临床医生尽早识别衰弱。
2 老年DM病人中衰弱的干预
衰弱和DM可能有共同的发病机制,包括慢性炎症反应、胰岛素抵抗、激素水平、神经病变等,其中肌少症可能是衰弱和DM发病的共同中间环节[10]。Morley等[10]提出针对DM人群衰弱的治疗初期应侧重于控制肌少症。但这些预防和治疗研究尚处于初步探索阶段,特异性干预的临床试验较少,目前对衰弱DM病人干预的指导方针主要来自于专家共识。
2.1 运动干预 在衰弱的老年DM病人中,运动干预可以兼顾控制血糖和改善衰弱状态两方面。运动干预是DM管理的基石,可以增加机体对胰岛素的敏感性,降低血糖,改善心肺功能;另一方面,还能增加肌肉质量和肌肉力量,提高灵活性和平衡力,改善衰弱状态。国内也有研究证明规律的体育锻炼是DM衰弱人群的保护性因素[6]。Crarcia等[11]发现,长期坚持有氧运动的DM病人衰弱状态更易得到改善。荟萃分析显示,长期参加较短单位时间(30~45 min/次)的多组分运动训练可能是一个较好的选择[12]。
多组分运动计划包括耐力训练、抗阻运动、平衡运动等。耐力训练可以使身体主要肌肉群有节奏地长时间运动,虽然不能直接使肌纤维肥大,但可以减少肌内及肌间脂肪;抗阻运动则是指肌肉在施加力量或重量(例如举重)的状况下工作,能增加肌肉质量和肌肉力量。耐力和抗阻训练均被证明可以延缓肌肉质量和力量随年龄增长而下降的速度[13]。此外,平衡训练等可以提高灵活性和平衡能力,降低跌倒发生率。
多组分运动方案已被验证可以有效改善老年DM病人的衰弱状态。专家共识建议耐力项目应每周进行2~3次,8~12个重复动作为1组,每次进行2~3组,强度由单次最大重复负荷(repetition maximum, RM)的30%逐渐增加至80%;耐力训练应侧重于下肢的肌肉力量训练,可采取的运动形式有改变步伐大小和方向的步行、原地踏步、爬楼梯、椭圆机运动等,初学者每次5~10 min,数周内逐渐增加到15~30 min,运动强度以最大心率为衡量标准,起始时强度达到最大心率的40%即可,逐步增加强度到最大心率的70%~80%[14]。由于老年人躯体功能状态存在很大差异,个体化运动方案是更好的选择。
2.2 营养干预 保证能量和蛋白质摄入,供给营养均衡的膳食,维持健康体质量是衰弱和衰弱前期DM人群的营养目标[15]。
营养干预是DM综合管理的重要部分,指南通常建议DM病人控制饮食。但合并衰弱的老年DM病人由于食欲减退、味觉或嗅觉改变、咀嚼吞咽功能下降等,进食量及消化功能下降,存在体质量过轻或营养不良风险。另外,不恰当的限制饮食可能会进一步限制其可食用的食物种类和进食量,二甲双胍等降糖药物也有减轻体质量的不良反应,导致营养不良或体质量进一步下降。因此,以青中年DM病人为研究对象验证的限制性饮食方案不一定适用于衰弱的老年DM人群。衰弱DM人群应保证足够的能量摄入,不建议严格限制饮食[9]。若通过体育锻炼、调整饮食结构等生活方式改变,血糖仍不达标,可以适当限制单糖的摄入[9]。适当宽松的DM饮食管理可以改善营养状况,同时又不影响血糖控制,更加适合衰弱DM病人[16]。
足够的蛋白质摄入也十分重要[9]。有研究证实降低蛋白质摄入量至推荐的每日摄入量以下对血糖控制和降低心血管事件风险等并没有益处[17]。因此,并不建议通过控制蛋白质摄入量来降低血糖。充足的蛋白质摄入有利于维持肌肉质量,改善肌少症和衰弱状态,肌肉量增加还可以改善胰岛素抵抗,改善血糖状况。目前膳食指南推荐蛋白质的人体每日摄取推荐量(recommended daily allowances, RDA)为0.8 g/(kg·d),但是40%的70岁以上老年人蛋白质摄入量不能达到这一标准,而摄入量低于RDA的老年人的肌肉质量和力量显著下降[13]。即使部分老年人的每日蛋白质摄入量达到了RDA标准,然而随年龄增长蛋白质的合成代谢减慢,机体仍处于负氮平衡状态,需要比RDA更高的膳食蛋白摄入量才能维持肌肉质量。在肾功能允许的情况下,衰弱DM病人每日蛋白质摄入量可增加至2.0 g/(kg·d);合并肾脏病时,蛋白质可增加每日总能量摄入的20%[16]。另外,指南建议对老年DM病人进行营养状况评估,需根据营养风险及血糖水平等由营养科医生制定个体化营养方案[9]。
2.3 血糖控制
2.3.1 血糖控制目标:血糖控制是DM衰弱综合管理的基础,血糖水平与并发症发生风险相关[18]。相对健康的老年DM病人血糖控制目标可以与年轻DM病人相同,但是对于衰弱的老年DM病人,他们通常合并症多,甚至预期寿命短,很多证据表明他们并不能从严格的血糖控制中受益。老年衰弱DM病人的血糖控制十分具有挑战性,血糖控制目标过高或者过低都会使不良事件发生风险增加。过高的血糖增加并发症风险,短期出现脱水,长期造成视力、认知功能下降,远期死亡率增加[19];而血糖控制标准过低,低血糖风险大大增加,导致跌倒、心血管事件、认知功能下降、痴呆等风险增加以及全因住院率、全因死亡率升高。日本有研究表明,低水平的HbA1c也是老年DM病人发生衰弱的独立危险因素[20]。
近年衰弱作为一种临床综合征逐渐得到重视,国际上很多指南都在制定血糖控制标准时提及了衰弱或衰弱相关概念,表1总结了目前国内外指南中关于衰弱DM病人的血糖控制标准。到现在为止,还没有国际普遍认同的血糖控制标准,但大多数指南都建议适当放宽血糖控制的上限,如将HbA1c控制在7%~8%之间。
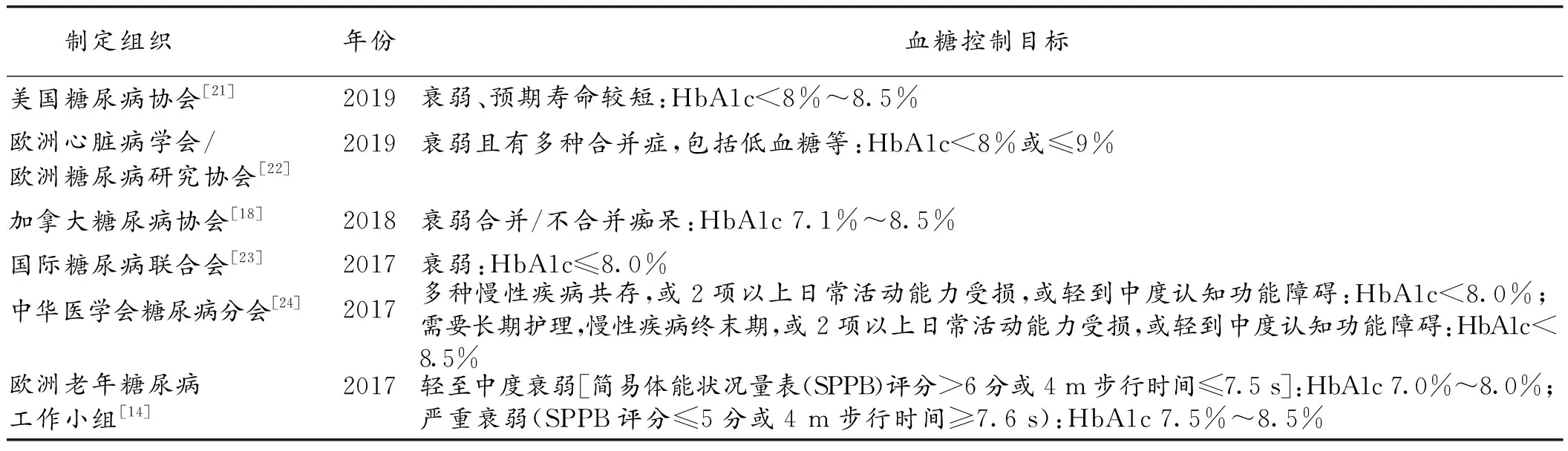
表1 老年衰弱DM人群的血糖控制目标
2.3.2 降糖药物:衰弱的老年DM病人降糖药物首选低血糖风险小、不良反应少的药物[14],目前仍推荐低血糖风险小、相对价廉的二甲双胍作为一线治疗药物,但是要格外警惕其体质量减轻和胃肠道不良反应。磺脲类促泌剂、非磺脲类促泌剂以及胰岛素强化降糖方案有较高的低血糖风险,在衰弱的DM病人中应谨慎使用[14]。需要使用胰岛素降糖治疗时,胰岛素剂量应根据低血糖风险进行调整,剂量可以由0.2~0.3 IU/(kg·d)[非衰弱人群0.3~0.7 IU/(kg·d)]起始[25],缓慢增加。对于严重衰弱或合并认知障碍的老年人,应尽可能简化降糖方案。应用药物种类过多时,病人依从性差,多药共用也会促进衰弱者功能状态下降。制定降糖方案时还应考虑年龄、重要脏器功能、自身耐受情况等。
2.4 药物干预 目前研究发现一些药物可能对DM伴衰弱状态的延缓或改善有一定的积极作用。
有研究发现,细胞衰老是衰老的一个关键的基本机制,延缓衰老科学假说认为衰老是很多疾病(包括衰弱、肌少症、DM、骨质疏松、卒中等)的潜在风险因素,对衰老基本机制进行干预可以延缓多种慢性疾病的发生或加剧。因而清除衰老细胞可以作为预防或治疗衰弱、DM这些衰老并发症的治疗靶点[26]。目前靶向清除衰老细胞的药物主要有2类:衰老相关分泌表型(senescence-associated secretory phenotype, SASP)抑制剂和senolytic类药物。SASP抑制剂主要有雷帕霉素、鲁索替尼(ruxolitinib)、糖皮质激素和二甲双胍等。Senolytic类药物目前主要是达沙替尼(dasatinib)和槲皮素(quercetin)的复方制剂(合称为D+Q),D+Q方案已经在糖尿病肾病人群的临床试验中取得了良好效果[27]。
此外,新型降糖药物钠-葡萄糖协同转运蛋白(sodium-glucose cotransporter, SGLT)2抑制剂除了可以控制血糖,降低心血管风险外,还能通过激活糖异生来减少内脏脂肪量,延缓或阻止肌少症、衰弱的发生发展[28]。
3 小结和展望
近年来,衰弱与DM的关系逐渐得到研究者的重视,但DM病人的衰弱管理相关研究尚处于起步阶段,还需要基础研究和大型临床试验来提供更多理论依据和临床证据。老年医学研究者和临床医生应致力于推动老年DM病人衰弱评估常规化,探索其干预措施,并做好知识宣教,鼓励DM病人积极参与体育锻炼,增强体魄,保证蛋白质及能量摄入,不盲目追求血糖数值达标而刻意节食。由于衰弱有一定可逆性,重视DM病人衰弱管理的研究,可以降低其失能率,提高老年人生活质量,延长预期寿命,达到健康老龄化的目的。

